泵血功能簡介
心臟泵血活動受神經和體液因素的調節,它還受自身因素的調節。本節主要討論其自身因素。心輸出量=搏出量×心率(點擊心率指每分鐘心跳的次數,正常成人安靜時約為60-100次/分),搏出量主要與心臟前負荷(心臟前負荷指心室收縮前所承受的負荷,通常用心室舒張末期壓力或容積來反映)、心肌收縮力和心臟後負荷(心臟後負荷指心室在收縮過程中所承受的負荷,通常用動脈血壓來反映)有關。髒泵血功能的評價
心臟泵功能是正常或是不正常,是增強或減弱,這是醫療實踐以及實驗研究工作中經常遇到的問題。因此,用什麼樣的方法和指標來測量和評定心臟功能,在理論和實踐上都是十分重要的。
(一)心臟的輸出量
心臟在循環系統中所起的主要作用就是泵出血液以適應機體新陳代謝的需要,不言而喻,心臟輸出的血液量是衡量心臟功能的基本指標。
1.每分輸出量和每搏輸出量一次心跳一側心室射出的血液量,稱每捕輸出量,簡稱搏出量。每分鐘射出的血液量,稱每分輸出量,簡稱心輸出量,等於心率與搏出量的乘積。左右兩心室的輸出量基本相等。
輸出量與機體新陳代謝水平相適應,可因性別、年齡及其它生理情況而不同。如健康成年男性靜息狀態下,心紡平均每分鐘75次,搏出量約為70ml(60~80ml),心輸出量為5L/min(4.5~6.0L/min)。女性比同體重男性的心輸出量約低10%,青年時期心輸出量高於老年時期。心輸出量在劇烈運動時可高達25~35L/min,麻醉情況下則可降低到2.5L/min。
2.心指數心輸出量是以個體為單位計算的。身體矮小的人和高大的人,新陳代謝總量不不相等,因此,用輸出量的絕對值作為指標進行不同個體之間心功能的比較,是不全面的。群體調查資料表明,人體靜息時的心輸出時,也和基礎代謝率一樣,並不與體重成正比,而是與體表面積成正比的。以單位體表面積(m2)計算的心輸出量,稱為心指數;中等身體的成年人體表面積約為1.6~1.7m2,安靜和空腹情況下心輸出量約5~6L/min,故心指數約為3.0~3.5L/min·m2。安靜和空腹情況下的心指數,稱之為靜息心指數,是分析比較不同個體心功能時常用的評定指標。
心指數隨不同重量條件而不同。年齡在10歲左右時,靜息心指數最大,可達4L/min·m2以上,以後隨年齡增長而逐漸下降,到80歲時,靜息心指數接近於2L/min·m2.肌肉運動時,心指數隨運動強度的增加大致成比例地增高。妊娠、情緒激動和進食時,心指數均增高。
(二)射血分數
心室舒張末期充盈量最大,此時心室的容積稱為舒張末期容積。心室射血期末,容積最小,這時的心室容積稱為收縮末期容積。舒張末期容積與收縮末期容積之差,即為搏出量。正常成年人,左心室舒張末期容積估計約為145ml,收縮末期容積約75ml,搏出量為70ml。可見,每一次心跳,心室內血液並沒有全部射出。搏出量占心室舒張末期容積的百分比,稱為射血分數。健康成年人搏出量較大時,射血分數為55%~65%。
在評定心泵血功能時,單純用搏出量作指標,不考慮心室舒張末期容積,是不全面的。正常情況下,搏出量始終與心室舒張末期容積相適應,即當心室舒張末期容積增大時,搏出量也相應增加,射血分數基本不變。但是,在心室異常擴大、心室功能減退的情況下,搏出量可能與正常人沒有明顯判別,但它並不與已經增大的舒張末期容積相適應,射血分數明顯下降。若單純依據搏出量來評定心泵血功能,則可能作出錯誤判斷。
(三)心臟作功量
血液在心血管內流動過程中所消耗的能量,是由心臟作功所供給的;換句話說,心臟作功所釋放的能量轉化為壓強能和血流的動能,血液才能循環流動。
心室一次收縮所作的功,稱為每搏功,可以用搏出的血液所增加的動能和壓強能來表示。心臟射出的血液所具有的動能在整個搏功中所占比例很小,可以略而不計。搏出血液的壓強能可用平均動脈壓表示,約相當於;舒張壓+(收縮壓~舒張壓)×1/3。由於心室充盈是由靜脈和心房輸送回心的血液充盈心室造成的,計算心室收縮釋放的能量時不應將充盈壓(可用左室舒張末期壓或平均左房壓表示,約為0.8kPa[6mmHg])計算在內.搏功單位為g~m。搏功乘以心率即為每分功,單位為kg~m/min。計算左室搏功和每分功的簡式如下:
搏功(g~m)=搏出量(cm3)×(1/1000)×(平均動脈壓~平均左房壓mmHg)×(13.6g/cm3)
每分功(kg~m/min)=搏功(g~m)×心率×(1/1000)
設搏出量為70ml,收縮壓120mmHg,舒張壓80mmHg,平均左房壓6mmHg,心紡75次,代入上式,求得左心室搏功為83.1g~m;每分功為6.23kg~m/min。
右心室搏出量與左心室相等,但肺動脈平均壓僅為主動脈平均壓的1/6左右,故右心室作功量也只有左心室的1/6。
用作功量來評定心泵血功能,其意義是顯而易見的,因為心臟收縮不僅僅是排出一定量的血液,而且這部分血液具有適用高的壓強能(以及很快的流速)。在動脈壓增高的情況下,心臟要射出與原先同等量的血液就必須加強收縮;如果此時心肌收縮的強度不變,那么,搏出量將會減少。實驗資料表明,心肌的耗氧量與心肌的作軾量是相平行的,其中,心輸出量的變動不如心室射血期壓力和動脈壓的變動對心肌耗氧量的影響大。這就是說,心肌收縮釋放的能量主要用於維持血壓。由此可見,作為評定心泵血功能的指標,心臟作功量要比單純的心輸出量,更為全面。在需要對動脈壓不相等的各個人,以及同一個人動脈壓發生變動前後的心臟泵血功能進行分析比較時,情況更是如此。
心臟泵功能的調節
機體在長期進化的過程中,發生和發展了一套逐步完善的循環調節機構,使循環功能適應於不同生理情況下新陳代謝的需要。這種調節是在複雜的神經和體液機制參與下,通過對心臟和血管活動的綜合調節而實現的(整體調節機制將後述)。本節主要從心臟本身來闡述控制心輸出量的因素的作用機制。
心輸出量取決於心率和搏出量,機體通過對心率和搏出量兩方面的調節來調節心輸出量。
(一)搏出量的調節
心室肌的收縮是面臨著動脈壓(後負荷)的阻擋進行的。等容收縮相內,心室肌收縮首先引起室內壓升高,只有當室內壓升高到超過動脈壓時,心肌纖維才能縮短,心室容積才能縮小,血液才能射出。由此可見,在心率恆定情況下,心室每次收縮的射血量取決於心肌纖維縮短的程度和速度,這決定了心肌收縮產生張力(表現為心室內血液的壓力)的程度和速度。凡是能影響心肌收縮強度和速度的因素都能影響搏出量,而搏出量的調節正是通過改變心肌收縮的強度和速度來實現的。
1.心肌收縮的“全或無”現象心肌細胞和骨骼肌細胞一樣,收縮反應是由肌膜的興奮通過興奮~收縮耦聯觸發引起的;但是,從整塊肌肉來看,在骨骼肌,一個細胞產生的興奮不能擴布到另一個細胞,只有在支配一個肌細胞有神經纖維發放神經波動時,才會出現收縮效應;若發放衝動的神經纖維數目增加,可以引起更多的肌細胞興奮和收縮,整塊肌肉的收縮增強。因此,如果骨骼肌作單收縮,其收縮強度的改變可以來自兩個方面,一是由於單個肌細胞收縮強度的改變,另一原因是參與收縮活動的肌細胞數目發生變化。心肌則不同,相鄰的心肌細胞是由閏盤的特殊結構和特性,興奮可以通過它由一個心肌細胞傳播到另一個心肌細胞。因此,整個心室(或整個心房)可以看成是一個功能上互相聯繫的合胞體,產生於心室某一處的興奮可以在心肌細胞之間迅速傳遞,引起組成心室的所有心肌細胞幾乎同步收縮。從參與活動的肌細胞數目上看,心肌的收縮是“全或無”的。這就是說,心肌據要么不產生,一旦產生則全部心肌細胞都參與收縮。由此可見,心肌收縮的強度,不象骨骼肌那樣可以因參加活動的細胞數目的不同而改變;各個心肌細胞收縮強度的變化是整塊心肌收縮強度發生的唯一原因。所以搏出量的調節可以從單個心肌細胞收縮功能調控的角度來探討。
2.搏出量的調節搏出量和搏功的調節,是心臟生理中最基本最重要地課題之一,從世紀末、本世紀初以來,眾多學者對此進行了大量實驗研究。50年代中期,Sarnoff對這些研究資料進行詳細分析之後,將搏出量和搏功的調節歸納為:①由初長度改變引起的異長調節,以及②由心肌收縮能力改變引起的等長調節等方式。
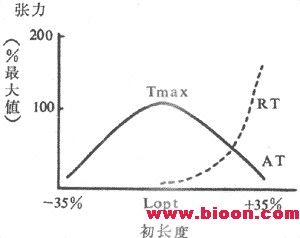
(1)異長調節:前已述,控制骨骼股收縮強度和速度的一個重要因素就是肌肉本身的初長度,而初長度是被動地由該肌肉收縮前所隨的負荷(前負荷)所決定的。前負荷和初長度對肌肉收縮強度和作功能力的影響是雙相的,構成的長度~張力曲線類似拋物線,在前負荷和初長度達最適水平之前,肌肉收縮強度和作功能力隨前負荷~初長度的增加而增加;超過最適水平,收縮效果將隨前負荷~初長度的繼續增加而降低。