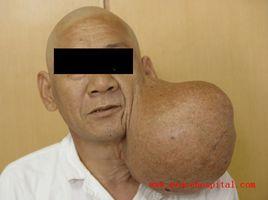
症狀體徵
1.多形性腺瘤惡性變 多形性腺瘤惡性變都有腫塊緩慢無痛性生長數年以至20~30年,而有近期生長加快的病史。後者常為病人就診的主要原因。惡性變和多形性腺瘤病史長短有關,5~15年惡變風險為1.5%,15年以上增至9.5%。增長加速階段可有自發痛或觸痛,累及面神經可有程度不同的麻痹徵象。累及皮膚可與之粘連,甚至破潰溢液。體積大而固定者常可捫及腫大淋巴結。但有不少病例臨床似良性多形性腺瘤而術後病理檢查發現有惡性變化。
多形性腺瘤癌變部分可以發生轉移。Spiro等分析146例,初診檢查證實17例(12%)有頸淋巴結轉移,隱匿性及隨診發現轉移的有19例,全組轉移率為25%。遠處轉移33例(28%),轉移部位主要是肺和骨。術後復發率較高,腮腺者為47%,頜下腺74%,小涎腺72%。復發大多發生於術後1年之內。金曉龍報導的83例中,27例作頸淋巴清除術,10例證實有轉移癌,全組轉移率12%。因此,不少人認為癌在多形性腺瘤中應視為高度惡性腫瘤(Batsakis;Ellis和Auclair等)。
2.癌肉瘤 癌肉瘤或稱真性惡性混合瘤(true malignant mixed tumor)是少見的高度惡性腫瘤。癌肉瘤呈浸潤性生長,周界不清。腮腺仍是最常見的發生部位。
3.轉移性多形性腺瘤 轉移性多形性腺瘤極其罕見,國內尚未見有報導。原發灶的臨床和通常所見的多形性腺瘤表現一樣,轉移瘤的發現是根據胸片及轉移部位出現的症狀。約一半的病例轉移至骨,另一些則為肺及頸部淋巴結。
用藥治療
主要治療手段為外科手術切除。惡性多形性腺瘤臨床表現分為原發惡性型和多形性腺瘤惡變型。兩類型的5,10年生存率無統計學差別。因此,多形性腺瘤惡性變後其生物學行為、預後與原髮型大致相同。對腮腺區除早期病例,面神經和腫瘤有一定距離,可保存面神經外,採用局部擴大根治術,面神經大部分應考慮犧牲。對區域性淋巴結處理:惡性多形性腺瘤淋巴轉移率為37%,腮腺區達77%,因此應行選擇性頸淋巴清掃術。屬非侵襲性惡性多形性腺瘤,可按低度惡性腫瘤處理原則。而對侵襲性腫瘤或癌肉瘤,應採用高度惡性腫瘤處理原則。面神經不宜輕易保留,宜行選擇性區域性淋巴清掃術。同時為控制面部復發,應採用術後放療。對預防遠處轉移,雖然未取得統一意見,但採用術後化療可有一定幫助。
1.多形性腺瘤惡性變 主要治療手段為外科手術切除。腮腺腫瘤疑惡性變者,在切除腺體和腫瘤時,爭取保存面神經,同時將腺體周圍淋巴結切除。齶腺如上頜骨有破壞,視情況作保留眶板或全上頜骨切除。頸淋巴清除術的原則為治療性,但術後病理如為未分化癌、導管癌、鱗狀細胞癌等惡性程度高者,也可考慮作選擇性頸淋巴清除術。
2.癌肉瘤 癌肉瘤的治療宜採取根治性的外科切除,配合放射治療,觸及腫大淋巴結宜同時做根治性頸淋巴清除術。化學藥物治療效果需進一步研究評定。
3.轉移性多形性腺瘤 治療主要是局部廣泛切除。放療和化學治療不能作為主要的治療手段,除非是不能手術切除而進行姑息性治療。
飲食保健
1、多以清淡食物為主,注意飲食規律。
2、根據醫生的建議合理飲食。
3、該疾病對飲食並沒有太大的禁忌,合理飲食即可。
病理病因
病因不明。
疾病診斷
本病暫無有效預防措施,早發現早診斷是本病防治的關鍵。
檢查方法
實驗室檢查:
1.肉眼所見 腫瘤大小為1~15cm,瘤體平均最大直徑在大涎腺為5.7cm。小涎腺為2.8cm。無包膜或不完整者占92.77%。剖面呈灰白色,細顆粒狀,質地硬、並向包膜外浸潤,部分區域為灰紅色,切面常見到出血壞死,囊性變和纖維化。
2.鏡下所見
(1)多形性腺瘤惡性變:主要病理表現是存在有良性多形性腺瘤的組織特點和上皮成分惡性改變。良性和惡性區域的比例在每一個腫瘤都有很大不同。有些腫瘤可能只殘存很少的良性部分,而有些則很大部分為良性多形性腺瘤表現,只有一小部分區域呈惡性改變。最常見的癌變組織類型有腺癌、未分化癌、黏液表皮樣癌、肌上皮癌、腺樣囊性癌、乳頭狀囊腺癌等。蘇倩倩分析53例多形性腺瘤的癌變成分計未分化癌21例(40%)、肌上皮癌18例(34%)、腺癌6例(11%)、鱗癌3例、涎腺導管癌及乳頭狀囊腺癌各1例。金曉龍等分析的83例,腺癌居首,61例(74%),其次為肌上皮癌。Tortoledo等分析40例,居首位的是涎腺導管癌(13例),其次為未分化癌(10例)和多形性低度惡性腺癌(9例)。
據Batsakis的意見,良性多形性腺瘤組織病理有以下表現時應注意有無惡性變部分,如大片玻璃樣變、壞死、出血、間質有鈣化或骨化以及有浸潤性生長現象等,應多作不同部位切片檢查。
然而,多形性腺瘤惡性變的生物學行為絕非都是很差的,Livolsi和Perzin(1977)認為腫瘤未穿破包膜者其臨床經過和良性多形性腺瘤沒有什麼不同。Tortoledo等對浸潤範圍的研究表明:浸潤生長在8mm以下者,沒有1例死於腫瘤,超過8mm以上者23例,21例死於腫瘤。復發率也和浸潤生長情況有關:6mm以上者,復發率在75%;6mm以下者僅16.5%。WHO將癌在多形性腺瘤中分為非侵襲性癌和侵襲性癌。非侵襲性癌指癌變界限清楚而局限,沒有周圍組織浸潤,稱之“膜內癌(intracapsular carcinoma)”或“原位癌(carcinoma in situ)”似更佳。手術切除徹底預後極佳。對於侵襲性癌,浸潤範圍在8mm以下者,5年生存率為100%,大於8mm,5年生存率低於50%。
(2)癌肉瘤:癌肉瘤呈浸潤性生長,周界不清。鏡下呈雙相表現,即癌性和肉瘤性成分。癌性成分常為低分化腺癌和未分化癌,有時也有鱗癌和其他癌性成分。肉瘤成分主要是軟骨肉瘤,其他如纖維肉瘤、橫紋肌肉瘤、惡性纖維組織細胞瘤也有所見。癌性和肉瘤性成分在同一腫瘤中有不同比例。有些病例也可見到有良性多形性腺瘤成分。
(3)轉移性多形性腺瘤:轉移性多形性腺瘤極其罕見,國內尚未見有報導。
其他輔助檢查:
併發症
暫時沒有併發症信息。
預後
預後和病理檢查息息相關。包膜內惡性變、手術系在正常組織內切除者可以獲得根治。對於侵襲癌,侵襲範圍影響患者預後,侵襲小於8mm,5年生存率為100%;大於8mm時,5年生存率低於50%。惡變的組織類型影響預後,Tortoledo等報告不同類型5年生存情況:未分化癌為30%、肌上皮癌為50%、導管癌為62%、多形性低度惡性腺癌為96%。
癌肉瘤預後極差。Gnepp等蒐集的病例中26例有隨診資料,其中15例(58%)死於腫瘤,3例帶瘤生存(術後1年),2例死於和腫瘤無關疾病,只有6例無瘤生存(5月~19年)。死亡原因主要是局部復發和轉移,轉移部位主要是肺和頸淋巴結。多形性腺瘤癌變部分可以發生轉移。Spiro等分析146例,初診檢查證實17例(12%)有頸淋巴結轉移,隱匿性及隨診發現轉移的有19例,全組轉移率為25%。遠處轉移33例(28%),轉移部位主要是肺和骨。術後復發率較高,腮腺者為47%,頜下腺74%,小涎腺72%。復發大多發生於術後1年之內。
發病機制
目前沒有明確的發病機制信息。