概念
急診科是醫院的視窗,急診急救水平的高低,尤其是搶救急危重症患者水平的高低,直接反映一個醫院的醫療水平。危重症患者是急診患者中發病最急、病情最重、變化最快、危險性最大、死亡率最高、發生醫療糾紛最多的患者群體。急診綠色通道的建立是救治危重症患者最有效的機制。這已經成為全國各地醫院急診界的共識。所謂急診綠色通道是指醫院為急危重症患者提供快捷高效的服務系統。
四大要素
1 硬體設施
設有分診台、搶救室、診查室、手術室、急診病房、EICU、急診收費、急診化驗、急診藥房、急診B超、急診放射等多個區域,這些區域布局緊湊,流向合理,均有醒目的標誌及引導指示標牌,有利於急診病人就診。
1。1 搶救室 有搶救床位5張,面積2。3 m2/床,均為可移動、可升降的搶救床車;多參數監護儀5台,有2台為可移動,可以隨時更換位置或陪送病人檢查、入院;呼吸機2台;除顫起搏儀2台;心電圖機2台;輸液泵4台;推注泵1台;洗胃機2台;同時配有氣管插管器械2套,搶救車以及各種備用搶救藥品幾十種。可升降平車18輛。
1。2 急診手術室 緊鄰搶救室,面積約42 m2,有緩衝間、手術間,並有專門的護士值班,能開展各種清創縫合及急診開腹手術。
1。3 急診病房 有床位32張,設有遙控監護儀4床位,並可同時監測血壓、血氧。病房內設有管道氧,牆壁式負壓吸引裝置,並且床頭配有病人呼叫對講系統,病人可在床頭隨時呼叫醫護人員。配有心電圖機1台,監護除顫儀1台。
1。4 急診ICU 有床位4張,均配有多參數監護儀1台;並有中央站;呼吸機2台;血氣儀1台;除顫起搏儀1台;心電圖機1台;輸液泵1台/床;推注泵1台/床;氣管插管器械1套;搶救車及搶救藥品、空氣消毒機等設備。同時設有專門的醫護人員管理病人。
軟體條件
急診專業在我國起步較晚,中華醫學會在1986年才正式承認急診醫學是獨立學科,並批准成立急診醫學專業學會[2]。與其他相對比較成熟的內、外科專業相比,急診專業發展還很不成熟。到目前為止,全國各地醫院的急診科沒有一個統一的模式,尤其在組織結構、人員編制、規模程度以及專業範圍等方面都有很大差別,這些都不利於急診的發展和專業的交流。
2。1 領導重視 科室專業的發展,必須要有領導的重視。我院地處區域經濟較發達,人口相對稠密,流動人口多。我院又是區域內最大的一家綜合醫院,急診病人多,院領導非常重視急診科的發展,將急診科作為醫院的品牌工程來打造,把急診科作為醫院的重點科室來發展,擴大急診規模。幾年來,先後投入幾百萬元為急診科購置各種醫療設備,為保證綠色通道暢通,提高救治水平提供了必要的物質基礎。設立獨立的急診科,將醫護人員固定,改變了以前各科室醫生短期輪轉急診的模式,利於急診科的人員管理和科室業務水平的整體提高,為提高急診急救水平奠定了堅實的基礎。急診工作高強度、高風險、高責任,待遇低,晉升難,工作環境差,醫務人員常常不安心急診工作。要保證綠色通道暢通,就要有一支穩定的、技術過硬的急診隊伍,院領導高度重視急診工作,每年為急診科選拔優秀大學畢業生、研究生進行人才培養,出台相關政策,規定晉升時急診優先,在勞動報酬上也向急診政策傾斜。短短几年內,使急診隊伍日益壯大,人員思想穩定,技術水平快速提高。
2。2 人員結構 急診科設有科主任1名,副主任2名,護士長2名,共有醫護人員62名。其中主任醫師1名,副主任醫師4名,主治醫師10名;護理人員中主管護師6名,護師18名。醫護人員90%以上為急診科固定的醫生、護士,只有極少數是其他科室輪轉到急診科人員。急診設急診內科和急診外科,且全院所有科室門診危重病人的搶救都在急診科搶救室完成。急診值班每班次一線醫生7人,二線醫生1人,護士6人,共負責急診流水、急診觀察病房、EICU三處的醫療診治工作。同時配有導醫及保潔員8名。導醫負責引領病人拍片、檢查、入院。保潔員24 h有人值班,負責清掃急診區域內的污物,做到隨叫隨到。醫院的後勤服務中心還可以根據急診科的需要,調派護工為病人服務,尤其是“三無”人員(無姓名、無家屬、無經費)的護理。
2。3 質量保證 為保證急診急救的醫療質量,急診科制定了一系列規章制度,包括各種危重病搶救制度、交接班制度、病歷討論制度、危重病人轉運制度、醫療安全管理制度等,並且將搶救流程上牆,便於實際操作。
急診
各種儀器設備及搶救藥品專人負責,班班清點檢查、定期消毒保養,及時維修,建立設備檢修檔案,保證各種儀器隨時能用。各種搶救藥品、基數藥定位置、定數量,新補充藥品按有效期順序擺放,班班清點,簽字交接,為各種搶救提供保障。
急診科採用每2周組織一次科內業務學習,參加各種學習班,邀請知名專家講課、外出進修學習、繼續教育培訓等多種形式對全科醫護人員進行系統培訓。為了提高心肺復甦水平,急診科花20多萬元購置了心肺復甦電腦模擬人,可模擬多種復甦及心律失常病人,考核用藥及操作是否正確。科內每年組織一次CPR和氣管插管技術考核,每人均要現場實際操作、現場打分,成績與獎金掛鈎。科室將危重病人搶救時的醫護配合作為日常考核內容,不定期進行考核。同時醫院由主管院長負責醫務部策劃,每年舉行一次以急診科為首的、全院多科室合作的危重、群傷病人搶救演習,為危重病人綠色通道的暢通提供保障。
醫院由業務院長、醫務部、護理部及相關院部職能科室組成行政查房組,每2~3周進行院長查房,疏通各個環節,保證綠色通道暢通。急診觀察病房與其他普通病房同樣管理,急診科主任每周一次業務查房,急診二線每周4~5次查房,負責急診ICU、急診觀察病房病人的診療質量把關,及時進行危重病歷、疑難病歷討論,如有必要,及時向醫務部申請全院會診,為病人提供優質服務。另外,急診坐診醫師必須是工作2年以上的執業醫師,急診搶救和分診護士必須有5年以上工作經驗。新畢業醫生必須到全院各科室或上級醫院輪轉、學習,使臨床知識更全面、更豐富,為診療的正確、及時奠定基礎。
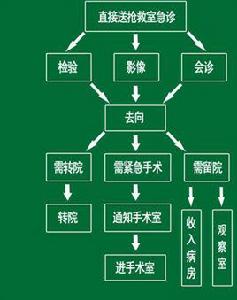
3 綠色通道的運作
3。1 綠色通道救治範圍 各種危重症需立即搶救患者;“三無”人員。
3。2 程式 救護車一到,分診護士和導醫/護工立即將平車推到救護車旁,協助家屬將病人抬上平車,同時護士了解簡單的病史及症狀,根據病情,決定病人是否進搶救室搶救。確定需搶救者,立即推入搶救室。救護車停靠點就在搶救室門口,約5 m距離,能保證病人第一時間進入搶救室。搶救室護士立即給病人測量生命體徵、吸氧、監護、開放靜脈通道等,同時急診值班醫生立即對病人進行問診和全面查體,做出初步診斷,根據病情決定是否開放綠色通道。病人需做輔助檢查,如病情允許搬動,則由導醫和值班醫生全程陪同;如病情不允許搬動,則在搶救室行床邊檢查;B超、拍X線片、化驗取血等。各輔助科室醫生接到搶救室床邊檢查電話邀請,在5 min內到達搶救室。各項掛號、檢查、治療、用藥等手續簡化,先檢查,先用藥,後補交費、取藥等手續,如無家屬,則導醫或護士代辦。進入綠色通道的病人,出示有效證件(或病情危重無證件),急診二線醫生負責登記其病情及所欠費用,並在各項檢查及治療單上蓋章簽字,相關輔助科室憑檢查單上的綠色通道印章優先檢查。如病人需住院治療,急診二線醫生同樣在住院通知單上蓋章簽字,住院處見到綠色通道印章,以最快的速度辦好住院手續,值班醫生事先電話聯繫好相關科室床位,值班醫生和導醫共同陪送病人到病房,並做好交接手續。如病情涉及多個科室或需緊急手術治療,急診值班醫生在搶救室電話請相關科室會診,會診醫師必須在10 min內到達,共同研究病情及治療方案後,需緊急手術的,在搶救室完成所有術前準備,如放置胃管、尿管,備血,術前談話簽字等,病人由醫生陪同直接推送手術室。進入急診綠色通道的病人住院前在各醫技科室發生的所有費用,均由急診二線記錄在專用的“病人欠費本”上,醫院設有專門的費用追繳辦公室,由專人負責催繳,並有相關記錄,上報院領導。
4 成效
綠色通道的建立和不斷完善,極大地提高了危重病人的搶救成功率,尤其是突發事故、突發疾病、群體傷的救治,突出了“急”的特點,達到了“救”的目的。保證綠色通道的暢通,硬體設施是前提和基礎,軟體條件是關鍵,二者缺一不可,其中最重要的是要有一支訓練有素、技術嫻熟、熱愛急診專業、有高度責任心的急救人員隊伍。我院自建立綠色通道以來,從未發生因無經費而延誤治療的情況,造福於一方百姓,也為醫院贏得了聲譽,使我院成為患急病、重病患者的首選,打造了急診的品牌形象。
服務要求
為了適應現代急救醫學的發展,提高患者在急診室中的搶救成功率。應制定規範科學的綠色通道管理制度,從綠色通道的三大要素(人員保證、設備保證、其他基本設備保證)入手,做好綠色通道的建設。為搶救患者爭取時間,提高急危重症患者的搶救成功率,提高護士的急救意識和綜合素質。綠色通道服務的目的:暢通、高效、規範。落實在急診護理中,應突出一個“急”字;在護理管理中應突出一個“暢”字;在護理服務中就突出一個“效”字。
管理規程
制定本規程的目的:系統的規範急性危重病人的接診、分診、檢查、診斷、搶救全程醫療服務行為,使急性危重病人得到及時、規範、高效、周到的醫療服務。提高搶救成功率,減少醫療風險。
管理範疇
需要進入急救綠色通道的病人是指在短時間內發病,所患疾病可能在短時間內(﹤6小時)危及病人生命。這些疾病包括但不限於:
(一) 急性創傷引起的體表開裂出血、開放性骨折、內臟破裂出血、顱腦出血、高壓性氣胸、眼外傷、氣道異物、急性中毒、電擊傷等及其他可能危及生命的創傷。
(二) 急性心肌梗塞、急性肺水腫、急性肺栓塞、大咯血、休克、嚴重哮喘持續狀態、消化道大出血、急性腦血管意外、昏迷、重症酮症酸中毒、甲亢危象等。
(三) 宮外孕大出血、產科大出血。
急診搶救
(一) 院外急救
按“急診院前搶救制度”進行必要的處理,儘快轉運回醫院,在轉運過程中告知醫院要求會診的醫生、儀器設備、藥物的準備。
(二) 院內搶救
1、 病人到達急診科,分診護士將病人送入搶救室,並在5分鐘內完成病人合適體位的擺放、吸氧、開通監護儀進行監護並完成第一次生命體徵監測(T、P、R、Bp)、建立靜脈通道、採取血液標本(常規、生化、凝血和交叉配血標本)備用,建立病人搶救病歷。
2、 首診醫生詢問病史、查體、迅速判斷影響生命的主要因素、下達搶救醫囑、下達會診醫囑、下達檢查醫囑、下達手術醫囑。所有醫囑可下達口頭醫囑,由護士記錄並複述,醫生確認後執行。搶救後6小時內由搶救醫生完成急診搶救病歷和補記口頭醫囑。
3、 專科醫生在到達急診科進行會診時,急診醫生負責和專科醫生就病人的情況進行口頭溝通,專科醫生應對病人進行快捷有效的查體,並向急診科醫生說明專科處理意見,確定轉專科診治病人,由急診科醫生負責將病人轉送到專科醫生制定的場所,如手術室、ICU或病區。
4、 經急診科外科醫生評估,病情危重,需要緊急施行搶救手術的病人,如肝、脾破裂、宮外孕破裂大出血等,在快速做好術前準備的同時,急診科醫生通知專科醫生直接到手術室,並電話通知手術室做好急救手術準備。急診科醫生將病人送到手術室,在專科醫生到達手術室之前由急診科醫生、麻醉師共同搶救病人,專科醫生到達後,與急診科醫生交接病人,由專科醫生完成治療和手術。術前必須有書面的手術通知單,寫明術前診斷、手術名稱及病人基本信息。
5、 多發性損傷或多臟器病變的病人,由急診科主任或在場的最高行政主管或在場的最高醫療技術職稱人員主持會診,會診召集相關專業科室人員參加,根據會診意見,有可能威脅到病人生命最主要的疾病所屬專業科室接收病人,並負責組織搶救。會診記錄由急診科完成,符合進入ICU標準的病人應收入ICU。
6、 所有急性危重病人的診斷、檢查、治療、轉運必須在醫生的監護下進行。
門診搶救
(一) 門診發現需要搶救病人,由接診醫生和門診護士責任現場搶救,組織專科醫生進行會診,如診斷明確,可由專科醫生接診,決定進一步治療,如不能快速明確診斷,由接診醫生送急診科。
(二) 接診醫生在沒有其他醫生接收時,要對病人負責,在交接病人時要完成門診搶救病歷,與接收醫生進行交接。
通道要求
(一) 進入急性危重搶救綠色通道的病人必須符合本規範所規定的疾病情況。
(二) 在確定病人進入綠色通道後,凡不屬於本專業授權範圍的搶救要儘快請相應專業醫生緊急會診。接到會診通知,在醫院醫療崗位的醫生10分鐘內到達現場,如有醫療工作暫不能離開者,要指派本專業有相應資質的醫生前往。在院外的二線醫生30分鐘內要到達現場。
(三) 進入綠色通道的病人醫學檢查結果報告時限
1、 病人到達放射科後,平片、CT30分鐘內出具檢查結果報告(可以是口頭報告)。
2、 超聲醫生在接到病人後,30分鐘內出具檢查結果報告(可以是口頭報告)。
3、 檢驗科接受到標本後,30分鐘內出具常規檢查結果報告(血常規、尿常規等,可電話報告),60分鐘內出具生化、凝血結果報告,配血申請30分鐘內完成(如無庫存血,則60分鐘內完成)。
4、 藥學部門在接到處方後優先配藥發藥。
(四) 手術室在接到手術通知後,10分鐘內準備好手術室及相關物品,並立即通知手術相關人員到場,在手術室門口接病人,病人到達後,接入手術區,麻醉醫生進行麻醉評估和選擇麻醉方案。急診搶救手術要求在病人到達急診科後1小時內開始。
(五) 所有處方、檢查申請單、治療單、手術通知單、入院通知單等醫學檔案在右上角蓋紅色“搶救”印章,先進行醫學處理再進行財務收費。
(六) 病人的病情、各種檢查和治療方案等根據醫院規定完成知情同意,如病人沒有家屬和委託人,可由兩名主治醫生以上職稱的醫生簽署知情同意書,並報醫務科長或總值班批准、簽名。
報告會診
確定病人進入綠色通道後,接診醫生及時報告專業負責人,同時報告醫院(正常工作日報告醫務科,節假日和夜間報告醫院總值班),科主任、醫務科或總值班在10分鐘內到達現場,組織和協調搶救工作,總值班在搶救病人指揮有困難時可請示主管院長、醫務科長。