病因病理
 出血性中風
出血性中風本病有內因外因之分:臟腑功能失調,氣血虧虛,形成風、火、痰、瘀等病理產物,是本病發病的內因;五志過極,飲食不節,勞傷過度,氣候驟變等是本病發病之外因。內外兩因相合,致氣血逆亂,血液不循常道,溢於腦內而發病。
病理變化為年老體衰,氣血虧虛,氣血陰陽失調,加之憂思憤怒,飲食不節,寒溫失調及操勞過度等,均可致肝腎陰虛,肝陽暴亢,陽化風動,氣血逆亂的病理狀態。內風或逆亂的氣血上沖腦部,並溢於脈外,腦髓受損,而出現舌強語蹇,肢體偏癱,或神志昏蒙等。氣血升降逆亂是出血性中風的主要發病機制,病機要點為氣血痰火隨風上涌,絡破血溢,閉塞元神。
出血性中風
簡介
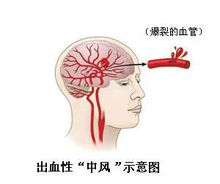 出血性中風
出血性中風出血性中風一般是指因腦出血(腦溢血)所引起的昏迷和癱瘓,多見於50歲以上的高血壓患者,以男性為多。常發生於病人清醒活動時,可能有情緒激動及使勁用力等導致血壓突然升高的誘因。常見的症狀有頭暈、頭痛、嘔吐、突然昏迷、偏癱、大小便失禁,發熱等,昏迷是腦出血的主要症狀,昏迷的程度與出血量和出血部位有關,多為深昏迷,瞳孔早期縮小而後擴大,兩側瞳孔大小不等,對光反應減弱或消失。按出血部位可分為內囊出血、橋腦出血、小腦出血、腦室出血等。其中內囊出血有典型的“三偏”症狀(即偏癱、偏盲、偏身感覺障礙),同時有不同程度的意識障礙。內囊出血的症狀演變可分為急性期、恢復期、後遺症期三期。本病最常見、最主要的病因為高血壓和動脈硬化,約占總數的2/3以上。大多發生於血壓波動的階段,當血壓驟然上升至病變動脈管壁不能耐受的程度時,動脈壁破裂,血液進入腦實質內。引起腦出血的其他原因尚有動脈瘤、血管瘤、各種血液病和有出血傾向的情況,腦腫瘤對血管壁的侵蝕也可導致出血,但均較少見。
診斷要點
中年以上急驟起病的昏迷和肢體癱瘓,有高血壓史以及腦脊液呈均勻血性等,更可依靠CT作出診斷。腦出血最常發生的部位是在大腦中動脈深部分支的豆紋動脈,病理檢查時見到出血半球腫脹、充血切面顯示病損區有出血和血塊,周圍腦組織呈腦軟化,並有點狀出血,一側大腦半球均有水腫。
現代醫學認為本病的病死率甚高,急性期的治療重點在於維持生命的基本功能,改善腦缺氧,控制腦水腫,適當降低過高的血壓和預防併發症,其中包括套用氧氣吸入,降低顱內壓、保護腦細胞及降血壓藥物、止血藥物等治療措施,必要時也可考慮手術治療。恢復期須繼續重視心、腎功能和血壓的情況,應早期進行肢體的被動運動、推拿、針灸治療,以促進腦功能障礙的恢復和防止癱瘓肢體的畸形和攣縮。
本病在中醫學中屬“中風”範疇。病情較為危重的大都為出血性中風,故本病出現中臟腑及中風脫證的情況較為多見,預後較為嚴重。
出血性中風辯證分型和治療注意事項
出血性中風的辨證分型
1.急性期
(1)閉證陽閉:肝陽暴張,陽升風動。
症狀:突然昏仆,不省人事,牙關緊閉,口噤不開,雙手握固,肢體強痙,半身不遂,大小便閉,面赤身熱,喉中痰鳴,躁動不安。舌紅,苔黃膩,脈弦滑數或洪大。
證候分析:肝陽暴張,陽升風動,氣血上逆,夾痰火上蒙清竅,故突然昏仆,不省人事;風火痰熱內閉經絡,故見面赤身熱,口噤不開,喉中疾鳴,躁動不安,雙手握固,肢體強痙,便聞等;舌紅苔黃膩,脈弦滑數或洪大,均為痰熱鬱閉之象。
陰閉:痰濁阻絡,蒙閉清竅。
症狀:突然昏仆,不省人事,牙關緊閉,兩手握固,肢體強痙,面白唇黯,靜臥不煩,四肢不溫,痰涎壅盛。舌黯,苔白膩,脈沉滑緩。
證候分析:痰溫偏盛,風夾痰濕上蒙清竅,內閉經絡,故見突然昏仆,不省人事,牙關緊閉,兩手握固,肢體強痙等症;痰濕屬陰,故靜臥不煩;痰濕阻滯陽氣,不得溫煦,故四肢不溫,面白唇黯,香黯;苔白膩,脈沉滑緩等均為痰濕內盛之象。
(2)脫證:元真失守,陽虛氣脫。
症狀:突然昏仆,不省人事,或由閉證轉為脫證者。證見昏迷不醒,面色蒼白,目合口開,鼻鼾息微,手撒肢冷,多汗不止,大小便自遺,肢體軟癱。舌痿,脈細弱或脈微欲絕。
證候分析:陽浮於上,陰竭於下,有陰陽離決之勢,正氣虛脫,心神頹敗,由於陰陽氣血虛極所致;或繼發於閉證者測因風火上騰,痰熱灼煉真陰,元氣大傷而致脫;故見突然昏仆,不省人事,昏迷不醒,目合口開,鼻鼾,手撒,舌痿,大小便失禁等五臟敗絕的危症;呼吸低微,多汗不止,四肢厥冷,脈細弱而微等均是陰精欲絕,陽氣暴脫之徵。
2.恢復期
(1)氣虛血瘀症狀:半身不遂,口眼歪斜,語言不利,神疲乏力,面色黯淡無華。舌黯或有瘀斑,苔薄白,脈細澀無力。
證候分析:氣為血帥,血為氣母,氣虛不能攝血,血溢脈外,離經之血則為瘀血;病後正氣大虛,氣虛則血行無力而瘀滯,血瘀則經脈不通,脈絡痹阻,並瘀阻清竅,故見半身不遂,語言不利,口眼歪斜;氣虛不能運行,推動無力,血不上榮,故面色黯淡無華;舌黯或有瘀斑,苔薄白,脈細澀無力均為氣虛血瘀之象。
(2)肝腎虧虛症狀:肢體偏枯不用,麻木不仁,口眼歪斜,音暗失語,喉中痰鳴,或神識痴呆,頭痛頭暈。舌紅少苦,脈細弦。
證候分析:肝腎陰虧,精血耗傷,經脈失其濡養,故肢體偏枯,麻木不仁,口眼歪斜;腎精不能上榮咽喉,則音暗失語;濕痰中阻,故見喉中痰鳴,神識痴呆;肝陽上亢則頭痛頭暈;舌紅少苦,脈弦細均為肝腎陰虧之象。
出血性中風治療注意事項
診斷要及時:腦出血與其他類型卒中的表現不同,本病多見於50~60歲的中老年人,常在情緒激動時發生,突然起病,有劇烈頭痛、嘔吐,吐出咖啡色液體,意識障礙進行性加重,在數小時內達到高峰。結合CT、磁共振檢查,可作出及時診斷。
治療須得法:急性期的主要治療目標是搶救生命,防止出血加重。所以,要保持病人安靜,避免不必要的搬動,要保持呼吸道通暢,勤吸痰,必要時作氣道內插管或氣管切開術。嚴密觀察血壓、心率,保持血壓穩定,急性期不可降壓過低,收縮壓控制在150~160毫米汞柱為妥。
不要濫用止血藥。多年來,許多基層醫院幾乎常規使用安絡血、氨基己酸、止血環酸等止血藥治療出血性卒中。由於腦出血是血管破裂所致,而非凝血機制有障礙,故使用這類止血藥並無實際意義。
急診開顱手術。開顱手術清除血腫用於某些經選擇的病例,效果很好。如患者年齡過大、病情迅速惡化及有嚴重的其他系統併發症,不宜手術。
出血性中風對大腦影響和危險因素
出血性中風對大腦的影響
出血性中風造成腦部持續供血不足,這可造成部分腦細胞停止工作。而大量血液淤積於腦組織中可破壞大腦功能。
出血性中風的危險因素
(1)家族因素:因為對高血壓的易感性確有一部分是由遺傳決定的。
(2)高血壓:高血壓與出血性中風有肯定的關係。例如有人報告,蛛網膜下腔出血,有高血壓者幾乎是無高血壓者的2倍。約92%的出血性中風患者在出血前的不同時間內有肯定的和臨界性高血壓。特別是長期持續高血壓,出血性中風發病率最高,比短期或間歇性高血壓者高5倍。而且,血壓越高,其危險性越大。因此,目前一致認為高血壓為出血性中風的最為重要的危險因素。
(3)吸菸:許多研究證明,吸菸可使高密度脂蛋白/膽固醇比值降低和血清總膽固醇升高,從而加重動脈 硬化,而且有助於動脈硬化性動脈瘤形成和破裂。同時,吸菸可使血壓升高,嚴重者吸1支煙血壓即可明顯升高,多發生於吸菸當時或幾小時內,其對心腦血管的急性作用至少持續3小時。所以吸菸地出血性中風的危險與引起血壓升高有關。
(4)飲酒:飲酒與出血性中風有密切關係。研究 證明,偶然酒精中毒和有規律飲酒,均可使出血性中風蛛網膜下腔出血的危險性增高。酒精中毒引起的自發性蛛網膜下腔出血,男性為對照組的2-3倍,女性為3-13倍;大量飲酒男性為對照組的2倍,而女性為7倍。約41%的蛛網膜下腔出血患者在發病前24小時內有酒精中毒或大量飲酒史。大量飲酒引起出血性中風的機理,包括酒精能導致血壓升高、腦血流量增加或凝血因素改變等,易增加血管破裂的機會。
(5)膠原性疾病:因為膠原性疾病多繼發血管脆性增高和韋立氏環結構變異,成為動脈瘤形成和破裂的危險因素。有人報告,約5%-10%的系統性紅斑狼瘡患者並發腦內出血、蛛網膜下腔出血等。
(6)大腦演澱粉樣血管病:近年來的研究發現,大腦澱粉樣血管病是老年人腦葉出血的一種常見原因。發病率約為2%-9.3%。
綜上所述,出血性中風的危險因素是複雜而多樣的,其中高血壓是最危險的因素。因為在眾多危險因素中,最終是導致動脈硬化,由於高血壓或血壓急劇婆動,才會在動脈硬化的基礎上發生出血性中風。
出血性中風的家庭注意事項和症狀表現
出血性中風的家庭注意事項
1.保持安靜,絕對臥床,避免搬動。
2.吸氧。
3.保持呼吸道通暢,痰多時勤吸痰,必要時行氣管切開。
4.保證營養,注意調整水、電解質平衡,尤其是對昏迷禁食的病人,要靜脈補充一定的營養或進行鼻飼。
5.頭部降溫,減輕腦水腫。對病情較重、昏迷較深的病人,或見發熱者,予以頭部適當降溫,可減少腦細胞氧耗量,減輕腦水腫而達到保護腦細胞的目的。
出血性中風的症狀表現
1.中老年、多有高血壓病史,多在活動或用力、激動狀態下突然起病。症狀體徵與出血部位及出血量有關;
2.數分鐘內出現的頭痛、嘔吐、偏身無力或/和麻木、口角歪斜、講話不清,嗜睡、煩躁譫妄、甚至不省人事等;
3.起病早期多有血壓升高、心率快、呼吸急促,不同程度的意識障礙;
4.眼底檢查可見視網膜動脈硬化、視網膜出血,偶見視乳頭水腫;
5.多數病人腦膜刺激征陽性;
6.基底節區:病灶對側肢體偏癱、偏身感覺障礙、同向偏盲;出血在左半球者常有不同類型的失語;出血量大或出血靠近丘腦(內側型或混合型)者常有高熱、瞳孔小、昏迷及顳葉勾回疝表現。
7.腦葉出血:額葉、頂葉、枕葉、顳葉相應的功能損害症狀。
8.橋腦出血:交叉性癱瘓,即出血側面神經和外展神經麻痹,對側肢體癱瘓;交叉性感覺障礙,即病源側面部感覺障礙和對側肢體的感覺障礙,雙眼向患側凝視;重症者雙瞳孔縮小、昏迷、去腦強直或四肢癱瘓、高熱、中樞性呼吸困難等。
9.小腦出血:多表現頭暈、頻繁嘔吐、眼球震顫、共濟失調、意向性震顫、行走基底部加寬。出血量大者可表現突然昏迷及枕骨大孔疝表現。
10.腦室出血:常無局灶定位體徵,表現顱高壓症狀及腦膜刺激征陽性(易誤診為蛛網膜下腔出血);重症者出現昏迷、雙瞳孔縮小、中樞性高熱等。
診斷要點
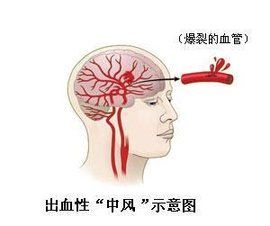 出血性中風
出血性中風1.大多數在50歲以上發病,有高血壓、動脈硬化等病史。
2.常在情緒激動或體力勞動時發病;常有頭痛,嘔吐,偏癱等症狀。
3.病情進展迅速,短時間內意識模糊進入昏迷狀態。
4.腦脊液檢查呈均勻血性,壓力增高。
5.頭顱CT或MRI檢查呈出血病灶。
6.蛛網膜下腔出血的病人可有精神症狀,主要體徵是腦膜刺激征(如深昏迷但不明顯),眼底檢查可有視神經水腫,視網膜出血。
分型治療
1.急性期(1)閉證陽閉:肝陽暴張,陽化風動。
治則:清肝熄風,辛涼開竅。
方藥:先灌服(或鼻飼)安宮牛黃丸或局方至寶丹,以辛涼開竅;繼用羚羊角湯加減清肝熄風,育陰潛陽。
羚羊角粉0.6克(沖服)龜版20克生地15克丹皮15克白芍15剋薄荷6克蟬衣3克菊花9克夏枯草15克石決明30克生大黃9克(後下)隨症加減:抽搐者,加全蠍3克、蜈蚣2條、僵蠶12克,以熄風鎮痙;痰多者,加天竺黃12克、膽南星12克,以清化痰熱;痰多而昏睡者,加鬱金9克、石菖蒲12克,以增強豁痰透竅之力。
陰閉:痰濁阻絡,蒙閉清竅。
治則:豁痰熄風,辛溫開竅。
方藥:急用蘇合香丸溫開水化開灌服(或鼻飼),以溫開透竅;繼用滌痰湯加減。
半夏9克,陳皮9克,茯苓12克,竹茹9克,菖蒲15克,膽南星12克,枳實9克,天麻12克,鉤藤15克,赤芍12克,水蛭6克,隨症加減:面白膠涼,陽虛症狀突出者,可加黃芪15克、川芎9克,以益氣活血。
2)脫證:無真失守,陽虛氣脫。
治則:益氣回陽,救陰固脫。
方藥:參附湯合生脈散加減。
人參10克,附子10克(先煎)麥冬15克,五味子10克,隨症加減:如汗多不止者,可加黃芪30克、龍骨30克、牡蠣30克、山茱萸12克,以斂汗固脫。
2、恢復期
(1)氣虛血瘀治則:益氣活血,化瘀通絡。
方藥:補陽還五湯加減。
黃芪60克,當歸12克,川芎9克,桃仁12克,紅花9克,赤芍12克,地龍12克,全蠍3克,地鱉蟲9克,川牛膝12克,桑枝12克,隨症加減:小便失禁者,加桑嫖蛸12克、益智仁15克、五味子9克,以補腎收澀;下肢癱軟無力者,加桑寄生12克,以補腎壯筋;上肢偏廢者,加桂枝9克,以通絡;兼見語言不利者,加鬱金9克、石菖蒲12克、遠志6克,以祛痰利竅;大便秘結者,加火麻仁30克、肉蓯蓉15克,以潤腸通便。
(2)肝腎虧虛治則:滋補肝腎,濡養經脈。
方藥:地黃飲子加減。
生地20克,山茱萸9克,巴朝天12克,石斛15克,肉蓯蓉12克,五味子9克,麥冬12克,石菖蒲12克,遠志6克,赤芍12克,當歸9克,甘草6克,隨症加減:肝陽上亢者,加石決明30克、珍珠母30克,以平肝潛陽;筋脈拘攣者,加白芍12克、木瓜15克,以緩急通絡;大便秘結者,加柏子仁12克、郁李仁15克,以潤腸通便。
注意事項
1.有中風先兆,如經常出現頭痛、眩暈、肢麻、肉拆及一時性語言不利等症,切宜注意,必須加強防治。
2.當發生中風時,應保持絕對安靜,儘可能減少不必要的搬動,防止出現再出血。
3.以低鹽、低脂肪、低膽固醇飲食為宜,適當多吃蔬菜、水果和豆製品;戒除菸酒。
資料來源
http://www.nao2.com/chuxxzhongfeng/chuxiefeng.asp
http://www.123696.com/chuxxzhongfeng/chuxiefeng19.asp
http://www.123611.cn/chuxxzhongfeng/chuxiefeng21.asp
