概述
原發性腦腫瘤與體內其他部位腫瘤的不同點如下:①即使組織學上為良性腦腫瘤,如生長在不能切除部位(如第四腦室底部的室管膜瘤)同樣導致患者死亡。②一般實質內生長的腦腫瘤,特別是星形膠質細胞瘤是浸潤性生長,其界限在肉眼及組織學上不清楚。因此,根治性摘除術幾乎不可能。③即使組織學高度惡性的腦腫瘤也極少轉移。此種轉移一般見於膠質母細胞瘤或髓母細胞瘤。但是,經腦脊液轉移常見。④某種腦腫瘤有特定的好發部位。例如,髓母細胞瘤限局在小腦。另外有好發年齡,如髓母細胞瘤最多見於10歲以內,惡性星形膠質細胞瘤以及膠質母細胞瘤多見於中年或中年以上。
星形膠質細胞瘤(astrocytoma)
 左圖:肥胖型星形膠質細胞瘤右圖:多形性膠質母細胞瘤
左圖:肥胖型星形膠質細胞瘤右圖:多形性膠質母細胞瘤本瘤約占顱內腫瘤的30%,占神經膠質瘤的80%以上。中年人最多,間變性星形膠質細胞瘤發病在50歲呈高峰,而多形性膠質母細胞瘤發病高峰晚10年左右。
肉眼觀,一般為境界不清的灰白色浸潤性腫瘤,使近旁腦組織出現腫脹和變形。質地因腫瘤內膠質纖維多少而異,或硬,或軟,或呈膠凍狀,並可形成含有清亮液體的囊腔。
光鏡下,瘤細胞形態多樣,可分為纖維型、原漿型、肥胖型膠質細胞瘤。前二者為良性,後者性質介於良惡之間。纖維型星形膠質細胞瘤(fibrillaryastrocytoma)最常見,其細胞密度由低度到中等程度。星形細胞胞核濃染,橢圓形及不規則形,無核分裂。在大量的細胞突起形成疏鬆的纖維網,有微小囊腔形成。膠質纖維酸性蛋白(GFAP)陽性表達。
原漿型星形膠質細胞瘤(protoplasmicastrocytoma)為少見類型,其特徵是星形細胞的胞體較小,突起很少或無,膠質纖維含量很少。經常在表淺部位,並呈囊性。
肥胖型星形膠質細胞瘤(gemistocyticastrocytoma)主要含有肥胖型星形細胞,瘤細胞呈大的嗜伊紅細胞體,短鈍,成角的GFAP陽性的突起形成粗糙的纖維網架結構,胞核圓形,橢圓形,通常偏中心位。
間變性星形膠質細胞瘤(anaplasticastrocytoma)灶狀或瀰漫性分化不良的星形細胞瘤,出現細胞密度增加,多形性,核異態及核分裂像等,為惡性腫瘤。此型經常表現為快速進展,最終轉變為膠質母細胞瘤。
膠質母細胞瘤(glioblastomamultiforme,GBM),腫瘤好發於額葉、顳葉白質,浸潤範圍廣,常可穿過胼胝體到對側,呈蝴蝶狀生長。瘤體常出血壞死而呈紅褐色。鏡下,細胞密集,異型性明顯,可見怪異單核或多核巨細胞。出現出血壞死,是其區別於間變性星形膠質細胞瘤的特徵。毛細血管內皮細胞增生,腫大,可導致管腔閉塞和血栓形成。本症預後差,患者多在2年內死亡。
性瘤細胞組成,其細胞兩端發出纖細毛髮狀突起毛髮細胞型星形膠質細胞瘤(pilocyticastrocytoma)多發生在兒童、青少年,生長極為緩慢。該瘤位於小腦,第三腦室底部。丘腦和視神經。有時也發生在大腦半球。肉眼觀,在囊泡壁上形成小結節,比較限局,或有浸潤。鏡下,由中度密度和雙極性瘤細胞組成,其細胞兩端發出纖細毛髮狀突起,血管內皮細胞增生。本瘤生長速度極慢,在腦腫瘤中預後最好,有部分切除腫瘤後,生存40年以上的患者。
根據世界衛生組織的分級標準:毛髮細胞型星形膠質細胞瘤、黃*色星形膠質細胞瘤以及室管膜下星形膠質細胞瘤為Ⅰ級,纖維型和原漿型星形膠質細胞瘤為Ⅱ級,肥胖型星形膠質細胞瘤為Ⅱ-Ⅲ級,間變型星形膠質細胞瘤為Ⅲ級,GBM為Ⅳ級。星形膠質細胞瘤分級依據是細胞的異型性、生物學行為以及瘤體內有無壞死和血管增生。但是,同一腫瘤的不同區域,瘤細胞可有不同的形態特徵,且分化程度也不盡相同,因此分型僅具有相對的意義。
少突膠質細胞瘤(oligodendroglioma)
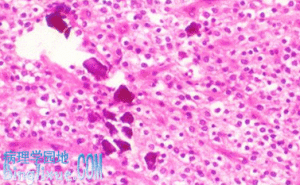 少突膠質細胞瘤:瘤細胞大小一致,形態單一,圓形,核圓形居中,有核周暈
少突膠質細胞瘤:瘤細胞大小一致,形態單一,圓形,核圓形居中,有核周暈本瘤約占膠質瘤的50%,中年人多見,幾乎均發生在大腦半球。肉眼觀,為限局性膠凍樣腫瘤,常伴有出血、囊性變和鈣化。鈣化在放射線檢查上有重要診斷參考價值。鏡下,瘤細胞大小一致,形態單一,圓形,核圓形居中,有核周暈。細胞彌散排列,但有環繞神經元排列傾向。間質富有血管並可伴有不同程度鈣化和砂粒體。免疫組化染色半乳糖苷酶、碳酸苷酶同工酶CD57和MBP(鹼性髓鞘蛋白)呈陽性反應。該腫瘤生長緩慢,病情可長達十餘年,臨床上常表現為癲癇或局部癱瘓。如瘤細胞異型性明顯,則生長迅速,預後不佳。
3.室管膜瘤(ependymoma)
來源於室管膜細胞,可發生於腦室系統任何部位,以第四腦室最為常見,脊髓則好發於腰骶部及馬尾部。患者以兒童和青少年居多。肉眼上,典型病例位於第四腦室,形成乳頭狀腫瘤,雖境界清楚,因接近生命中樞延髓和橋腦部位,多數難以完全切除。但脊髓處的腫瘤境界清楚,可以完全切除,多可治癒。鏡下,瘤細胞大小形態一致,梭形或胡蘿蔔形,胞漿豐富,核圓形或橢圓形。有菊形團形成,即細胞圍繞空腔呈腺管狀排列。或假菊形團形成,即瘤細胞以細長胞突與血管壁相連,有的形成乳頭狀結構。本病生長緩慢,可存活8-10年。
4.髓母細胞瘤(medulloblastoma)
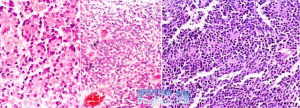 髓母細胞瘤
髓母細胞瘤多見於小兒,其次為兒童與青年,發病年齡在10歲左右,偶見於成年人。腫瘤常位於小腦蚓部,占據第四腦室,部分病例可發生於小腦半球。
肉眼觀,為灰白色腫瘤,境界清楚。鏡下,腫瘤由圓形細胞構成,胞核著色深,胞漿少,核分裂像較多。細胞密集。常構成菊形團,即腫瘤細胞環繞纖細的神經纖維中心作放射狀排列。這對髓母細胞瘤的病理診斷有一定意義。少數病例可向神經細胞分化。臨床上,患者出現腦積水,或進行性小腦症狀(協調運動障礙、步行蹣跚)。經過腦脊液易發生播散。其治療一般採用化學療法及全腦照射,其5年生存率約50%,10年生存率為25%,更長期生存者罕見。
腦膜瘤
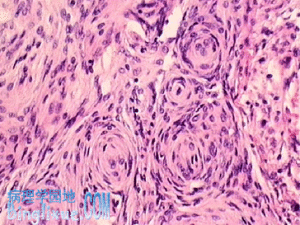 腦膜瘤
腦膜瘤瘤細胞長梭形,排列成交織束狀,其間有網狀及膠原纖維,可見少數腦膜細胞呈小島狀5.腦膜瘤(meningioma)來源於埋在上矢狀竇兩側的蛛網膜絨毛的細胞(腦膜皮細胞),占顱內所有原發性腫瘤的20%左右。多為良性,生長緩慢,易於手術切除,此瘤在中樞神經系統腫瘤中預後最好。好發部位為上矢狀竇兩側、大腦鐮、蝶狀嵴、嗅溝、小腦橋腦角,枕大孔及脊髓的周圍。肉眼觀,為不規則性腫瘤,與硬膜緊密相連,陷入腦表面,但腦內浸潤很少,腫塊質實,灰白色,呈顆粒狀,可見白色鈣化砂粒,偶見出血。鏡下特徵性圖像為腦膜皮細胞呈大小不等同心圓狀漩渦狀,其中央血管壁常有半透明變性,以至於鈣化形成砂粒體。(腦膜細胞型或融合細胞型—瘤細胞還可為梭形,呈緻密交織束結構,有的胞核可呈柵欄狀排列,其間可見網狀纖維或膠原纖維(漩渦細胞型),有時可見囊性變或向黃*色瘤細胞、骨、軟骨細胞分化,但這些組織學類型卻與預後無關。以上所述組織型的腦膜瘤生長緩慢,組織學上也為良性。與此相反,呈乳頭狀構造的腦膜瘤呈惡性經過。有時直接生成惡性腦膜瘤,此時細胞分裂像多,有的出現腦內浸潤,有的形態上很象纖維肉瘤。
