術前準備
1、控制呼吸道感染。
2、糾正貧血及低蛋白血症。
麻醉選擇
手術體位的選擇
選擇右側臥位或仰臥位。
麻醉方法
氣管內插管全身麻醉。
手術步驟
賁門前固定術(Allison術)
1、在左胸後外側切口或腋下做出縱向切口,經第8肋間入胸。
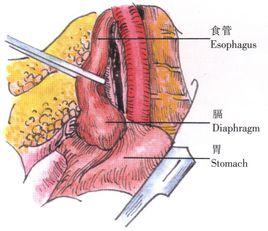
2、游離出食管下段,套紗帶牽引(圖1)。
 示意圖1:游離出食管下段,套紗帶牽引 示意圖1:游離出食管下段,套紗帶牽引 |  示意圖2:游離賁門及胃底 示意圖2:游離賁門及胃底 | 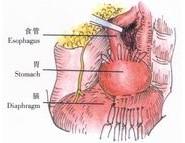 示意圖3:將縫線穿過膈肌後從上方引出 示意圖3:將縫線穿過膈肌後從上方引出 |
3、解剖出疝囊並剪開,充分游離賁門及胃底(圖2)。
4、在近食管胃交界線約1cm處的胃前壁做6針褥式縫線,並距裂孔邊緣5cm以遠,由膈肌下方穿過膈肌後從上方引出(圖3),結紮縫線,賁門即被固定於膈肌下方。
賁門後固定術(Hill術)
1、在上腹正中做出切口。
2、切開食管裂孔處的腹膜返折及膈食管韌帶,游離出食管下端並以紗布牽引。
3、將膈肌裂孔於食管後方間斷縫合數針至只能容納食指尖。顯露出賁門小彎側前方及後方的膈食管韌帶,在食管筋膜束與弓狀韌帶間先縫合1針固定線,再由上而下縫合3針校正線(圖4),依次結紮縫線。
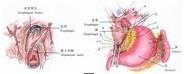 示意圖4:縫合固定線與校正線 示意圖4:縫合固定線與校正線 | 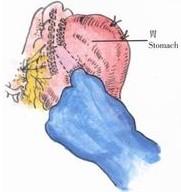 示意圖5:讓食指尖可以探入賁門口 示意圖5:讓食指尖可以探入賁門口 | 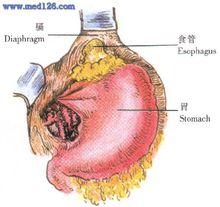 示意圖6:將賁門固定完畢後的樣子 示意圖6:將賁門固定完畢後的樣子 |
4、食指尖可由胃前壁探入賁門口(圖5)。
5、賁門固定完畢(圖6)。
Belsey術
1、在左胸後外側切口或腋下做出縱向切口,經第8肋間入胸。
2、食管下段及賁門的解剖游離與賁門前固定術相同(圖7)。
3、在食管後方間斷縫合食管裂孔3~5針,暫不結紮(圖8)。
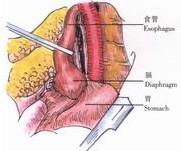 示意圖7:游離出食管下段及賁門 示意圖7:游離出食管下段及賁門 | 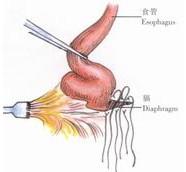 示意圖8:在食管後方間斷縫合食管裂孔 示意圖8:在食管後方間斷縫合食管裂孔 | 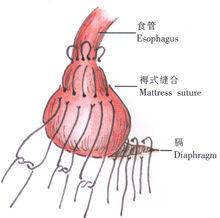 示意圖9:縫合第一層褥式線 示意圖9:縫合第一層褥式線 |
4、胃底與食管下端縫合第一層褥式線,共3針(圖9)。結紮後使胃底包繞食管周徑的2/3。
5、胃底與食管下端縫合第二層3針褥式縫線,再由膈肌下方距食管裂孔2~3cm處穿過膈肌於上方引出(圖10),結紮縫線。
6、最後結紮食管後方縫線,使裂孔可容納食指尖(圖11)。
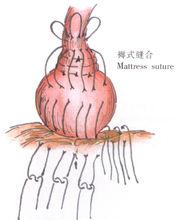 示意圖10:縫合併引出第二層褥式線 示意圖10:縫合併引出第二層褥式線 | 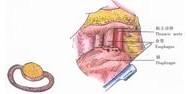 示意圖11:結紮縫線,使裂孔可容納食指尖 示意圖11:結紮縫線,使裂孔可容納食指尖 | 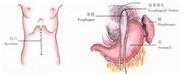 示意圖12:游離胃底並結紮、切斷胃血管 示意圖12:游離胃底並結紮、切斷胃血管 |
胃底折縫術
1、在上腹正中做出切口進入腹腔。
2、切開食管裂孔處的腹膜返折及膈食管韌帶,游離出食管下端並以紗帶牽引。游離胃底並結紮、切斷最上方的兩支胃血管(圖12)。
3、用長鉗將胃底前壁頂部由食管下段的後方牽至食管的右側,再繞至其前方,使胃底包繞食管下端一周(圖13)。
4、將包繞食管的胃底用5針間斷縫線縫攏(圖14),其鬆緊度以能容納一指為宜。
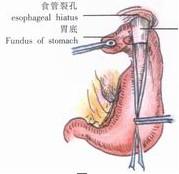 示意圖13:將胃底包繞食管下端一周 示意圖13:將胃底包繞食管下端一周 | 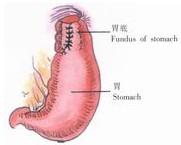 示意圖14:將胃底縫攏 示意圖14:將胃底縫攏 | 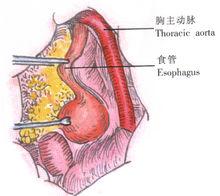 示意圖15:游離、牽引食管下段 示意圖15:游離、牽引食管下段 |
Collis-Belsey聯合手術
1、在左胸後外側切口或腋下做出縱向切口,經第8肋間入胸。
2、游離出食管下段,套紗帶牽引(圖15)。
3、經食管裂孔將胃底提至胸內,從食管胃角向下將胃切開5~6cm,間斷縫合胃切口。延長了食管的長度並形成了新的食管-胃角。
4、按前面的Belsey手術方法折縫新形成的食管下段及胃底。
食管切除、間位吻合術
切除瘢痕狹窄的食管下段。游離一段帶蒂結腸或空腸,吻合於食管與胃之間,再進行結腸-結腸或空腸-空腸對端吻合。
胃次全切除“Roux-Y”胃空腸吻合術
適應於反流性食管炎合併胃潰瘍的病人。空腸-空腸吻合口距離胃空腸吻合口至少30~45cm,以預防術後可能發生的膽汁性食管炎。
術後護理
1、持續胃腸減壓,待腸蠕動恢復後拔除胃管,進少量流質,逐日增加至全量。
2、靜脈中補充水及電解質,加強營養支持。