發病原因
是由於肩胛背神經或頸5神經根在其行徑中因解剖因素受壓所致。
發病機制
肩胛背神經卡壓產生的原因可能有兩方面:一是頸神經根,特別是頸5神經根受壓而累及作為其分支的肩胛背神經;另一原因是。肩胛背神經在其行經中因解剖因素而受壓,如穿過中斜角肌的腱性起始纖維。因而,肩胛背神經卡壓大部分存在於胸廓出口綜合徵中,但亦可單獨存在。
臨床表現
常發症狀:該病常見於中青年女性,
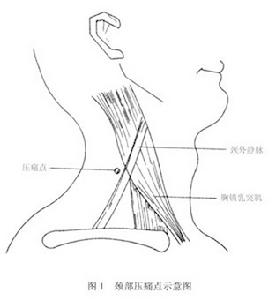 頸部壓痛點示意圖
頸部壓痛點示意圖少發症狀:少數病例可有肩部無力,偶有手麻,主要為前臂及手橈側半發麻。
體徵和檢查:部分患者可有前臂感覺減退,少數患者上肢肌力,特別是肩外展肌力下降。胸鎖乳突肌後緣中點及第3、4胸椎棘突旁3cm處有明顯壓痛點。
疾病診斷
肩胛背神經卡壓症很容易被診斷為其他疾病,該組有27名患者曾被誤診。其中,診斷為斜方肌勞損10例,頸椎病8例,神經官能症6例,肩周炎3例。
如有頸肩部疼痛、不適,沿肩胛背神經行經有壓痛。特別是按壓3、4胸椎棘突旁可誘發同側上肢麻痛時,則該病診斷可確立。
疾病檢查
肌電圖檢查:岡上肌、岡下肌、三角肌及菱形肌均無異常發現,7例第1背側骨間肌及小指展肌有纖顫電位,菱形肌可能因位置深而未能查及。神經傳導速度未見異常。
頸椎X線片:22例未發現異常,8例第7頸椎橫突過長,4例頸椎退行性變。
疾病治療
保守治療:首先考慮保守治療,以局部封閉為主。封閉點為兩個壓痛點,一是胸鎖乳突肌中點後緣,另一處是3、4胸椎棘突旁3cm。作者建議每周1次,連續3~6次。輔以理療,半數患者症狀可顯著減輕。18例做3~6次頸部壓痛點封閉治療,6例症狀顯著減輕;4例改善,酸痛可以忍受;9例無效,其中7例確診後行手術治療。
手術治療:對保守治療無效或伴發胸廓出口綜合徵症狀嚴重者,可考慮手術治療。於全身麻醉下做頸根部橫形切口或“L”形切口,切斷結紮頸橫動脈和肩胛舌骨肌,逐層解剖顯露臂叢神經根幹部及前、中斜角肌下段與止點。在近止點處切斷前、中斜角肌,沿頸5神經切斷包繞頸5神經根的纖維組織,並進一步將中斜角肌在頸5神經根部肌性組織橫行切斷,暴露肩胛背神經,切斷神經周圍組織,做神經外膜松解。切口閉合前局部注入曲安奈德5ml。術後可用潑尼松5mg,3次/d,共7天。
術中可見:肩胛背神經起始部在中斜角肌內走行1~3cm,能清楚判斷肩胛背神經起點,肩胛背神經在人中斜角肌處均為腱性或腱肌性組織。作者曾為23例患者25側做手術治療,有2例3側肩胛背神經除起始部有少許中斜角肌纖維覆蓋外,其餘部分行走於中斜角肌表面;2例3側在中斜角肌內走行l~2cm;18例19側在中斜角肌內斜行走行2~3cm;其中17側能清楚判斷肩胛背神經起點,其中3側為獨立起點,14側和頸5胸長神經合乾,合乾長度在1cm內者4側,1~4cm者10側;22例24側的肩胛背神經在人中斜角肌處均為腱性或腱肌性組織。本組患者鎖骨下動脈位置較高,高於鎖骨上緣者18例,可高達鎖骨上緣4~5cm,最高1例達6cm,平均3.5cm。
疾病預後
保守治療近期效果較好,但易復發,3~6次頸部局部封閉後復發率仍有50%。可間隔2~3個月後再進行一個療程的局部封閉治療。
22例患者術後頸肩背部症狀完全或大部分消失。術後3天,患者可能又感不適和術前相似,但術後1周症狀逐漸減輕,術後3周症狀大部或完全消失。隨訪時間3個月至2年,3例4側在術後2個月時症狀、體徵又出現,程度同術前。其中,未做肩胛背神經起始處減壓的2側為1例雙側胸廓出口綜合徵,術後第3天症狀再次出現並逐漸加重,術後1年余時仍未愈;另2側為術後局部瘢痕壓迫,經局部封閉後,尚能控制症狀。前臂內側和小指感覺減退的16例患者,術後症狀均明顯改善,術後3天亦有波動,2~3周后逐漸恢復正常。
