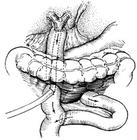
【診斷】
診斷一般不難,有明顯膽道梗阻者經皮肝穿刺膽道造影(PTC)對診斷最有幫助,可以確定診斷和明確阻塞部位,有利於術前制定手術方案。如有外瘺存在,可通過瘺口作造影,但常無法顯示膽道全貌。ERCP的診斷價值不如PTC大,一般不能很好顯示梗阻近側的膽管情況。【治療措施】
腹部創傷所致肝外膽管損傷的處理取決於傷情,如合併臟器的損傷、失血量、腹腔污染,以及醫療條件和技術力量。對損傷重、失血多的傷員應積極抗休克,同時迅速控制活動性出血,修復或切除損傷臟器。複雜的膽道損傷可先安置“T”管引流,傷情穩定後再擇期作膽道修復手術。如傷情和條件允許以及醫源性膽道損傷,可按下列原則處理:膽總管裂傷應先細心修除裂口邊緣的無生機組織,在裂口近端或遠端另作一切口,安置大小適當的“T”形管,使一臂通過裂口作為內支撐,再用細線縫合修補裂口。如裂傷超過周徑一半以上或膽管已完全斷裂,應予修整並在無張力的條件下用5-0尼龍絲或細絲線作對端吻合,並以與上面相同方法置入“T”管作為支撐。“T”管保留時間一般不少於半年。倘吻合有張力,切忌勉強拉攏,低位裂口可與十二指腸吻合,高位裂口甚至位於左右肝管者可施行膽總管或肝管空腸Y形吻合。膽管重建能否成功有賴於熟練的操作技術、精細的清創手術,吻合口黏膜的操作技術、精細的清創手術,吻合口黏膜的準確對合以及無張力性吻合。膽囊裂傷或膽囊管斷裂的簡便和可靠處理是膽囊切除術。術後妥善的引流,是避免腹腔感染的重要措施。【病因學】
肝外膽管損傷實際上以醫源性損傷較為多見。其發生率約為0.3~0.5%,即大約在200~300次膽囊切除術中發生1次。膽管損傷一部分在手術當時即被發現而作了妥善處理,不幸的是另一部分在術後才被發現,引起嚴重併發症,造成處理困難,也影響了治療效果。肝外膽管損傷絕大多數發生在膽囊切除術中,少數發生在施行複雜的胃大部切除術中切斷和關閉十二指腸時誤傷膽管,也可發生在膽總管切開探查或切除乏特壺腹周圍的十二指腸憩室時誤傷膽總管。分析膽囊切除術時引起膽管損傷的原因:①手術操作失誤,如術中突然發生大出血時盲目鉗夾止血或大塊縫扎止血;在切斷膽囊管時過度牽拉膽囊,而將膽總管或肝總管誤認為膽囊管予以切斷結紮等等。②膽道系統解剖畸形,如膽囊管極短、缺如或其開口在右肝管等,術中若未能識別則可能造成損傷。③炎症嚴重,局部粘連緊密,解剖不清,術中如操作不慎也會引起誤傷。值得引起注意的是有時並無上述客觀因素的存在,而是在普通的膽囊切除術中也發生了膽管損傷,這就需要從術者本身去查明原因了。至於腹外傷引起的膽管損傷多數伴有大血管和鄰近臟器的損傷。
【發病機理】
受損的膽管可以完全斷裂或部分缺損,也可僅被血管鉗壓榨或被縫扎因而出現膽漏發生炎症和纖維化,最後引起膽管狹窄或閉塞。狹窄或閉塞的膽管近端發生擴張,管壁增厚;遠端管壁也可增厚,但管腔縮小甚至閉塞。膽管狹窄或閉塞後膽汁排出受阻,膽管內壓力升高,膽汁鬱積,如持續時間較長,肝細胞將受到不可逆性的損害;膽汁鬱積亦可繼發革蘭氏陰性腸道桿菌感染,引起膽管炎的反覆發作,其結果將加重肝細胞的損害,引起肝硬化。在伴有膽外漏者,肝損害雖可較輕,但常可繼發腹腔感染或膽汁經常大量喪失而引起消化和吸收方面的問題。
【臨床表現】
膽管損傷的臨床表現取決於損傷的程度,狹窄的嚴重性和有無膽外漏。主要表現是膽瘺和/或梗阻性黃疸。患者在傷後或術後有多量膽汁從傷口流出,當膽汁流出減少後出現上腹部疼痛、發熱和黃疸。也有在術後不久即出現逐漸加深的黃疸,伴隨右上腹持續性疼痛和發熱。
【預防】
膽管損傷的後果是嚴重的,所以預防其發生很重要。實際上醫源性膽管損傷絕大多數是可以預防的,手術時術者應集中注意力,操作要認真細緻,並遵從一定的操作常規步驟,如在施行膽囊切除術時,先顯露膽總管、肝總管和膽囊管,辨清三者關係後用絲線套住膽囊管,暫不將其切斷。再從膽囊底部做逆行膽囊分離直達膽囊管匯入膽總管處,這時才結紮切斷膽囊管。如在分離膽囊管時上述三管關係分辨不清,可考慮作膽總管切開術,置入探桿,幫助確定各膽管的位置。也可作術中膽道造影來幫助定位。此外,分離膽囊時還應儘可能靠近膽囊壁剪下,遇有出血應細心止血,切忌大塊縫扎止血,並時刻警惕有無膽管畸形的存在。
症狀
膽管損傷的臨床表現取決於損傷的程度健康搜尋,狹窄的嚴重性和有無膽外漏。主要表現是膽瘺和/或梗阻性黃疸。患者健康搜尋在傷後或術後有多量膽汁從傷口流出,當膽汁流出減少後出現上腹部疼痛、發熱和黃疸也有在術後不久即出現逐漸加深的黃疸,伴隨右上腹持續性疼痛和發熱。診斷:
診斷一般不難,有明顯膽道梗阻者經皮肝穿刺膽道造影(PTC)對診斷最有幫助,可以確定診斷和明確阻塞部位,有利於術前制定手術方案。如有外瘺存在,可通過瘺口作造影,但常無法顯示膽道全貌。ERCP的診斷價值不如PTC大,一般不能很好顯示梗阻近側的膽管情況。
疾病治療
治療原則
1.防治休克。
2.抗生素治療。
3.糾正水電解質紊亂。
4.診斷明確或有探查指征時,應儘快剖腹探查。手術治療原則,修復損傷膽管,使膽汁順利流入消化道。術式有膽囊切除或造瘺術,膽管修補“T”管引流術,膽管吻合“T”管引流術,膽管空腸Roux-y吻合術,膽管遠斷端關閉、近端放管引流、二期手術修復。
5.術後營養維持和對症治療。
用藥原則
1.肝外膽管損傷以手術治療為主,並需用各種藥物輔助治療,主要是液體療法和抗生素治療。
2.術前必須補液,必要時輸血,以防治休克及電解質,酸鹼紊亂,提高病人的抵抗力和手術耐受性。
3.術後禁食、胃腸減壓期間,也需經靜脈輸入液體、電解質、葡萄糖和維生素等,一般2-3天,腹膜炎重者需4-5天,以維持熱量和水電解質平衡。
4.病情重、術後不能進食或發生併發症的病人,需要積極給予營養支持,此類病人有必要選用用藥框限“B”中的營養藥物。
5.術前、術中和術後約需套用抗生素,特別是腹膜炎嚴重或合併有其他內臟損傷者,更需聯合用藥,術前和術中可選用用藥框限“A”中的抗生素藥物。
6.術後繼續抗生素治療,定期檢查血尿常規,直到體溫、血象恢復正常後2-3天為止。若術後3-4天,體溫不是逐漸下降而是逐漸上升,應查明原因並作相應的處理,不能盲目套用抗生素。
7.根據剖腹探查情況及腹腔污染程度,術後滲液、引流液細菌培養及藥敏結果,術後對用藥框限“A”中之抗生素效果不佳,特別是發生嚴重併發症時,可從用藥框限“B”和“C”中選擇更為有效的抗生素。