概述
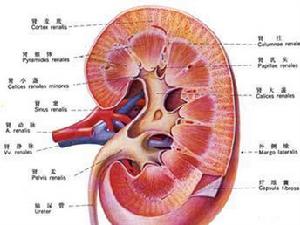
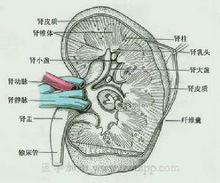 腎
腎紫癜腎也就是過敏性紫癜性腎炎的簡稱,它的基本病變是壞死性小血管炎免疫性疾病,過敏性紫癜腎炎的特徵為皮膚紫癜,出血性胃腸炎以及腎臟損害。其發病率通常患病年齡越大,腎損害發生率越高,腎臟病變程度也越重。
病因有感染、食物過敏、藥物過敏、花粉、昆蟲咬傷等所致的過敏等,但過敏原因往往難以確定。兒童及青少年較多見,男性較女性多見,起病前1~3周往往有上呼吸道感染史。
診斷要點
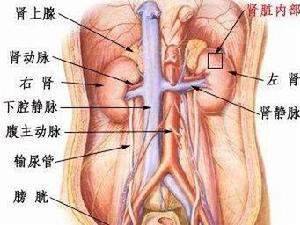 紫癜腎
紫癜腎一、腎臟受累多發生於皮膚紫癜後一個月內,一般紫癜常復發,病程遷延及胃腸症狀嚴重者腎較易受累。
二、症狀輕重懸殊,除見皮膚,胃腸道,關節等症狀外,早期大多數病人可見肉眼血尿與蛋白尿,輕者僅見鏡下血尿。俘腫和高血壓多為輕、中度。
病理檢查常見局灶系膜增生病變,嚴重瀰漫增殖和新月體形成,免疫螢光檢查系膜區IgA顆粒樣沉著為特徵。
治療要點
一、急性期臥床休息,控制感染,尋找並去除可能的過敏原。
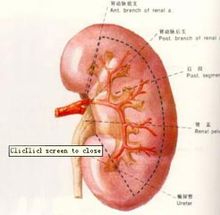
腎單位示意圖
二、胃腸症狀者可用解痙藥,必要時禁食和輸液。
三、腎上腺皮質激素對胃腸、關節症狀有緩解作用,對皮疹及腎的作用不大,可用強的鬆口服或氫化可的松靜滴。
四、表現腎病綜合徵、急進性腎炎類型可套用強的松或免疫抑制劑治療。
中西醫論證
 中西醫治療
中西醫治療紫癜腎是紫癜性腎炎的簡稱。紫癜性腎炎(Henoch-Schonleinpurpura,HSP,anaphylactoid purpura)是一組以變態反應所致的廣泛性毛細血管炎為主要病理基礎的臨床綜合徵,包括特徵性皮疹、腹部絞痛、關節痛及腎小球腎炎,有時還出現上消化道出血。由於皮膚病變並不是該病僅有的特徵,許多學者認為不能單純稱為"過敏性紫癜",而用"Hchonlein-Henoch綜合徵"稱之更加恰當。
由於過敏性紫癜病人約1/3以上出現腎損害,其預後主要取決於腎病變的嚴重程度,因此將過敏性紫癜所引起的腎損害稱為紫癜性腎炎。
中醫藥、西醫治療本病各有所長,但西醫治療多種腎炎、腎衰、尿毒症等腎病沒有特別好的方法,西醫激素類等藥物治療,治療效果有限、副作用較大,但不甚理想而費用不低,病情反覆,只能治標不能治本,患者痛苦,長期會產生諸多併發症;透析的方法治療尿毒症、腎衰等病症,長期導致腎臟等臟器會逐漸萎縮、衰竭;最終要移植腎臟,而存活期也是有限的。
 血小板減少性紫癜雙下肢浮腫
血小板減少性紫癜雙下肢浮腫中國國際生命醫學工程院附屬北京華軍中醫院中醫血液病專科發明的“中醫藥DBT免疫修復法”的系列純中藥,通過大量病例臨床驗證,可有效的治療過敏性紫癜、過敏性紫癜關節痛、過敏性紫癜腹痛、過敏性紫癜腎炎、過敏性紫癜潛血、過敏性紫癜蛋白尿、血小板減少性紫癜、血栓性血小板減少性紫癜、血管性紫癜取得突破性療效。
中醫治療紫腎的參考療法:里熱熾盛,血熱妄行:症見紫癜反覆不愈,以上下肢遠端、少 腹部及臀部為著,分布較密,此起 彼伏,退後驟起,尿澀赤,或暗紅,舌紅或略暗,脈滑數。治宜清熱解毒、涼血化斑,佐以利尿。方選清營湯合犀角地黃湯加減:水牛角,生地、丹皮、赤芍、連翹、丹參、鮮茅根、敗醬草、小薊、車前於、地榆。若皮膚瘙癢,加白鮮皮、黃 芩、防風,血尿重,加蒲黃炭,小薊、三七粉。
治療方法
 紫癜腎
紫癜腎1、擴血管:也是治療紫癜性腎炎的常見治療方法。因為腎小球毛細血管一旦出現免疫複合物沉積,就一定會出現毛細血管上各類細胞的缺血缺氧。擴血管的目的就是為了設法改善腎臟血液循環各系統的血液狀態,緩解腎臟各固有細胞的缺血缺氧狀態,為下一步系膜細胞修復提供一個良好的環境。能夠對於紫癜性腎炎的治療產生很好的效果和作用。
2、抗炎:也是在治療紫癜性腎炎的過程中必不可少的方法。之所以要進行抗炎,就是要減少炎症細胞的浸潤,減輕腎小球系膜細胞的再損傷對紫癜腎治療有很重要的作用。使腎臟功能得以控制或改善,病情得到穩定。
3、抗凝:這是需要廣大的紫癜性腎炎患者需要注意到的情況。由於血液中炎症細胞的增多,會在一定程度上加大血液的粘稠度,這就增加了腎小球毛細血管中的微血栓形成。抗凝約物的使用就是為了減輕血栓形成的壓力,以便為系膜細胞的修復奠定基礎。能夠大大減輕患者在治療上產生的巨大痛苦和不良影響。
預防護理
首先應避免接觸誘發本病的各種“不正之氣”,避免魚、蝦、蟹、花粉、牛乳等可能誘發過敏性紫癜性腎炎的飲食。其次應注意防寒保暖,預防感冒,注意運動鍛鍊,增強體質,提高機體抗病能力。再次,患病後,要臥床休息,避免煩勞過度,節制房事,忌食菸酒。飲食宜富於營養,易於消化,多食新鮮蔬菜、水果。對於尿血患者,應忌食辛辣、香燥刺激物及海鮮發物,如公雞、海魚、牛肉、羊肉、鵝等,以免助熱化火,加重病情。尿蛋白多者,應注意不過多食用高蛋白飲食,以防虛不受補。
小兒紫癜腎的預後依其病理改變而不同。臨床常為自限過程,但紫癜的反覆出現可加重腎臟的損害,部分患兒可發展為腎功能不全。小兒紫癜腎病目前無特異性治療,主要採用對症療法,注意保護腎功能。
1.輕型:可不予特殊處理,以對症和支持治療為主,避免接觸引起過敏的食物和藥物。有明確感染時可選用敏感的抗生素。
2.急性腎炎綜合徵型:以降壓、利尿、控制感染灶為主,保護腎功能。具體用藥同急性腎小球腎炎。
3.腎病綜合徵型:可選用腎上腺皮質激素,常用潑尼松,每日1.5~2mg/kg,分3次口服,4~8周后根據尿檢結果,改為隔日晨頓服療法,緩慢減量,總療程6個月左右。也可配合免疫抑制劑同時套用。臨床常用環磷醯胺或硫唑嘌呤,環磷醯胺劑量每日1.5~2.5mg/kg,硫唑嘌呤劑最每日2~3mg/kg。
4.急進性腎炎和慢性腎炎型:多採用激素、細胞毒藥物、抗凝藥物和中藥聯合治療。腎功能衰竭可採用透析治療。對急進性腎炎型可早期採用甲基潑尼松龍衝擊治療。
飲食安排
禁食各種致敏食物
食物過敏是引起此病的一個主要原因,許多食物中的異體蛋白質可引起過敏性紫癜,這些食物主要有魚,蝦,蟹,蛋,牛奶, 蠶豆,鳳梨等。病人一旦發現某種食物有致敏作用,可能導致病情加重,增加腎功能的負擔。因此,對過敏性紫癜腎炎患者而言,應終身禁用這種食物,同時也不可使用與這種食物接觸過的炊具和餐具。另外,過敏性紫癜腎炎患者最好不要食用自己從未吃過的新鮮花蕾之類的蔬菜,因為有報導說,植物花粉也是一種常見的致敏物。
多吃補血食物
因為過敏性紫癜病人常因出血過多而致貧血,因此要適當多吃富含蛋白質及補血等類食物,以補充機體的需要。這些食物主要有瘦肉,禽蛋,動物肝,腎,菠菜,西紅柿,海帶,紫菜,木耳,大棗和豆類及其製品。
高維生素C食物
 食療
食療維生素C有減低毛細血管通透性和脆性作用,過敏性紫癜腎炎患者多吃這些食物有助於康復。富含維生素C的食物有柚子,橙子,柑橘,蘋果,檸檬,草莓,獼猴桃,西紅柿以及各種綠葉蔬菜等。
值得注意的是,過敏性紫癜腎炎患者的飲食,把握既要補充各種營養食品,又要儘量使食物清淡些這一原則。同時,在飲食上還應注意限制食鹽和水的攝入量。但所介紹僅為過敏紫癜腎炎患者的普遍性。因腎炎患者的病情各異,在對待飲食注意原則和相關治療問題上,故存有個體差異性。
1.黑木耳、白木耳各50克,紫米75克,熬成濃羹,早晚分食。
2.紅棗100克,兔肉500克,紅糖適量。將兔肉洗淨切成小塊,同紅棗、紅糖共放鍋內隔水燉熟,至肉爛即可。分三次服完。
3.大棗500克。大棗洗淨、生食,每次10個,一日3次,連續食用。
4.豬皮60克,豬蹄1個,大棗10枚。將三者洗淨,豬皮切塊,豬蹄一剖兩半,三味共煮至稀爛,每日服1劑。
5.大棗10個(去核),細嚼吃,每天3次,連吃3~5天即有效驗。適用於過敏性柴油癜、皮膚出血紫斑。
6.桂圓肉20克,大棗10個,黨參30克,水煎服,每天1劑,分2次服食。
7.兔肉500克,紅棗100克,紅糖適量。將兔肉洗淨,切塊,同紅棗、紅糖共放鍋內隔水燉熟,可分3次服食。
8.生花生仁(帶紅衣)20枚,大棗7枚。先將大棗煮湯備用,生花生仁與大棗共搗成泥狀,每日1劑,棗湯送服。治過敏性紫癜,有促進血小板提升,消退紫癜之功。
9.紅棗10枚,生地30克,紫草10克,甘草10克,水煎當茶飲用。
10.仙鶴草50克,大棗30個,水煎服,分~3次飲湯食棗。
中醫治療優點
 過敏性紫癜性腎炎
過敏性紫癜性腎炎紫癜性腎炎(Henoch-Schonleinpurpura,HSP,anaphylactoidpurpura)是一組以變態反應所致的廣泛性毛細血管炎為主要病理基礎的臨床綜合徵,包括特徵性皮疹、腹部絞痛、關節痛及腎小球腎炎,有時還出現上消化道出血.由於皮膚病變並不是該病僅有的特徵,許多學者認為不能單純稱為"過敏性紫癜",而用"Hchonlein-Henoch綜合徵"稱之更加恰當.。
由於過敏性紫癜病人約1/3以上出現腎損害,其預後主要取決於腎病變的嚴重程度,因此將過敏性紫癜所引起的腎損害稱為紫癜性腎炎。
中醫藥、西醫治療本病各有所長,但西醫治療多種腎炎、腎衰、尿毒症等腎病沒有特別好的方法,西醫激素類等藥物治療,治療效果有限、副作用較大,但不甚理想而費用不低,病情反覆,只能治標不能治本,患者痛苦,長期會產生諸多併發症;透析的方法治療尿毒症、腎衰等病症,長期導致腎臟等臟器會逐漸萎縮、衰竭;最終要移植腎臟,而存活期也是有限的.
臨床表現
腎炎症狀大多在起病1月內出現,部分可遲至3~6個月甚至2年以上。主要臨床表現如下:
(一)血尿 為肉眼或鏡下血尿,可持續或間隙出現,且在感染或紫癜發作後加劇。多數病例伴有不同程度蛋白尿。
(二)蛋白尿 程度輕重不一,不一定和血尿嚴重度成比例,蛋白尿大多為中等度,血漿蛋白水平下降程度較蛋白尿嚴重度為明顯,可能蛋白除了腎臟漏出外,還從其他部位如胃腸道、皮下組織等漏出。部分病例可表現為腎病綜合徵或急性腎炎綜合徵。後者浮腫、高血壓相對不明顯。
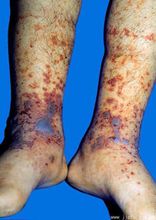 皮疹是紫癜最常見的臨床表現.
皮疹是紫癜最常見的臨床表現.(三)高血壓 一般為輕度高血壓,明顯高血壓者多為預後不良。
(四)其他 少數病人有浮腫,大多為輕度,急性期浮腫者常有血壓上升,表示病變較廣泛。浮腫原因與蛋白尿、胃腸道蛋白丟失及毛細血管通透性變化有關。此外病人還常伴關節酸痛皮膚紫癜、腹痛、全身不適等表現。腎功能一般正常,少數出現血肌酐尿素氮一過性升高。血清檢查IgA及IgM大多升高,IgG正常。C3及CH50大多正常,不少病例血中有冷球蛋白上升。
激素治療
皮質類激素治療紫癜腎 由於過敏性紫癜腎炎是一與免疫反應有關的疾病,與機體本身的高敏狀態有關,故腎上腺皮質激素和免疫抑制劑相繼套用於臨床。糖皮質激素對控制皮疹、胃腸道症狀、關節腫痛肯定有效,但對腎臟受累一般認為無效。但也有報導於腎受累之前給予皮質激素可減少及減輕腎受累。近年來對皮質激素在過敏性紫癜腎炎中的套用有新的不同看法,認為臨床表現為腎炎綜合徵、腎病綜合徵,伴或不伴腎功能損害,病理呈瀰漫性增殖性改變者可用激素。
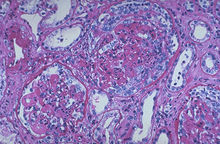 過敏性紫癜性腎炎
過敏性紫癜性腎炎也有認為過敏性紫癜腎炎套用一般劑量激素多數無效,加大劑量可使部分病人症狀緩解,血尿和蛋白尿減輕,但療程不宜短於8 周。如表現為急進性腎炎,病理呈瀰漫增殖,廣泛大新月體形成者,可採用大劑量激素衝擊治療,成人用甲潑尼龍1g/d,加入5%葡萄糖250ml 中靜滴,1h 滴完,連續3 天為一療程,2 周后可重複使用,衝擊間期及衝擊以後以潑尼松30~40mg/d 維持。一組兒科病例報導,對用甲潑尼龍衝擊治療的療效可達55%,而未治療組僅11%。
經驗證明,不僅新月體腎炎,而且在腎臟炎症病變嚴重、腎功能損害嚴重的患兒套用激素衝擊治療和(或)血漿置換療法,均能使腎功能得到良好改善。因此,目前不少臨床工作者認為,合理使用激素,積極治療,可獲一定療效。
紫癜養生四步走
“三分治,七分養”,這是人們常常說的一句話,紫癜也不例外,以下從四個方面對紫癜的日常注意事項作了說明。
一、慎用藥物:1、避免使用可減少血小板的藥物,如頭孢菌素、奎寧、對氨柳酸鈉、利福平、阿斯匹林、地高辛、奎尼丁、磺胺藥、異丙嗪等。2、避免使用能抑制血小板功能的藥物,如潘生丁、右鏇醣酐等。
二、避免過敏:產生過敏的因素很多,主要有細菌感染、藥物、食物、寄生蟲等。如已發現或懷疑某種植物、藥物、食物、微生物等過敏因素,應採取忌食、避免接觸和進行治療等措施,不要冒險飲食從未吃過的可能會引起過敏的食物。
三、飲食調攝:1、宜多食清淡、富於營養及易消化食物,可常服帶衣花生、紅棗、桂圓、扁豆、茄子等食物。2、多食新鮮蔬菜、水果、動物肝等補充維生素C、K。3、禁食香燥、辛辣食物及魚、蝦、蟹、煙、酒等。
四、嚴密觀察:1、本病好發於兒童,故應密切觀察出血部位、出血量及貧血程度。如有異常,應及時就診。2、注意皮膚清潔,切忌手指甲抓癢,以免皮膚抓破而繼發感染。3、急性發作期應臥床休息。
病因
接種
接種牛痘疫苗可引發過敏性紫癜腎炎,白喉、傷寒、麻疹、流感等疫苗預防注射後也可導致發病。
藥物
由藥物引發過敏性紫癜腎炎,以青黴素、磺胺類藥最為多見,此外鏈黴素、氯黴素、異煙肼、對氨基水楊酸、保泰松、阿司匹林、眠爾通、阿托品、丙酸睪丸酮等也可引發本病。
感染
細菌(主要是溶血性鏈球菌,也可是金黃色葡萄球菌、結核桿菌等)、病毒(肝炎、流感、麻疹水痘、流行性腮腺炎等病毒)、寄生蟲(鉤蟲、絲蟲、血吸蟲,尤其是蛔蟲等)為常見的誘發因素。臨床觀察發現,過敏性紫癜腎炎發病前有半數以上病例有上呼吸道感染史。
其他
寒冷的刺激、花粉、昆蟲叮咬、粉塵等也可引發過敏性紫癜腎炎。