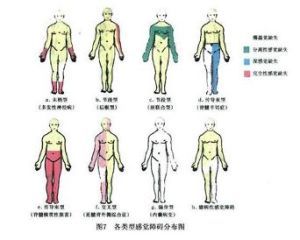
診斷
檢查時請患者閉目,檢查者摸其某一手指或某一腳趾,請他回答所摸的是哪一個。回答正確,則說明位置覺正常;回答不正確則為位置覺障礙。或輕微向上,向下或向左,向右活動患者的指(趾),請其回答活動方向,回答正確說明運動覺正常;回答不正確則為運動覺障礙。震動覺的檢查,是把震動的音叉,置於骨突出部位,請患者回答有無震動感覺,有震動感者說明震動覺正常,無震動感覺者則屬震動覺障礙。
鑑別
一、感覺的分類
1、特殊感覺 包括嗅覺、視覺、聽覺、味覺、前庭覺或平衡覺。
2、 一般感覺 包括①淺感覺:指來自皮膚黏膜的痛覺、溫度覺、觸覺;②深感覺:是指來自肌肉、肌健、骨膜和關節的運動覺、位置覺和振動覺;③複合感覺(皮質感覺):包括形體覺、定位覺和兩點辨別黨,複合感覺一定在深、淺感覺正常時才能檢查。
3 、內臟感覺 為植物神經所傳導,如飢餓、噁心、內臟絞痛等。
二、感覺障礙的臨床表現
(一)抑制性症狀
感覺徑路受破壞或功能被抑制時出現感覺缺失或減退,在同一部位各種感覺均缺失,稱完全性感覺缺失,如在同一部位內,只有某種感覺障礙而其他感覺保存,稱為分離性感覺障礙。
1、感覺缺失 是指在意識清楚的情況下,患者對刺激不能感知。根據感覺種類的不同又可分為痛覺缺失、觸覺缺失、溫度覺缺失和深感覺缺失等。在同一部位各種感覺都缺失者稱為完全性感覺缺失。如在同一部位內某些感覺缺失而另一些感覺正常者,稱為分離性感覺障礙。一般感覺正常,在無視覺參加的情況下,對刺激部位、物體形狀、重量等不能辨別者,稱皮層感覺缺失。
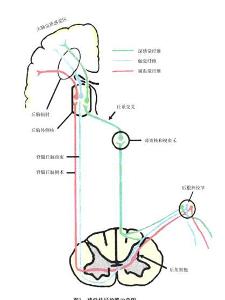 感覺傳到路徑圖
感覺傳到路徑圖2、感覺減退 指感覺的敏感度降低。是對 農刺激感受力的低下但程度上較感覺缺失輕,由於神經的興奮閾值增高而感覺反應減弱。當一神經分布區有自發痛,同時在此神經痛分布區內痛覺又減退者,稱痛性痛覺減退或痛性麻痹。在感覺障礙中,某種感覺保持較好時,稱分離性感覺障礙。如深感覺與識別性觸覺障礙而痛、溫覺和原始觸覺良好時,提示後索的損害。
(二)刺激性症狀
感覺徑路受到刺激或興奮性增高時出現感覺過敏、感覺倒鍺、感覺過度、感覺異常或疼痛。
1、感覺過敏 感覺閾值低下,指輕微(外界或病理性)刺激出現強反應。感覺過敏常見於淺感覺,其尤以痛覺過敏多見。痛覺過敏除了觸覺刺激或痛覺刺激可引起外,溫度刺激也可引起。
2、 感覺過度 一般僅對淺感覺而言。感覺過度一般具備:①潛伏期長,即由刺激至感知之間有較長的潛伏期,此期有時可達5 ~ 30秒;②感受性降低,興奮性增高,即刺激必須達到較強的程度才能感覺到;③所感到的刺激具有爆發性,呈現—種劇烈的、定位不明的、難以形容的不愉快感;④刺激有擴散的趨勢,單點的刺激患者可感到是多點刺激並向四周擴散;⑤刺激停止後在一定的時間內患者仍有刺激存在的感覺,即出現“後作用”。一般為強烈難受的感覺。常見於灼性神經痛,帶狀瘡疹疼痛,丘腦的血管性病變等。
3、感覺倒措 對刺激產生錯誤的感覺。如對痛覺刺激誤認為觸覺或其他刺激。感覺倒錯在臨床上少見,多數為淺感覺。
4、感覺異常 在沒有任何外界刺激的情況下,患者經常地在某些部位感到蟻走感或不適感,如麻木感、冷熱感、潮濕感、震動感、蟻走感、腫脹感、電擊感、束帶感等。
5、對位感覺 指當刺激一側肢體時,對側相對稱部位也感到刺激。
6、疼痛 根據疼痛的分布範圍、性質、程度、是否發作性以及加重和減輕等因素,臨床上將疼痛分為以下幾種:
(1)局部疼痛:指疼痛和病變部位相符。
(2)放射痛:指神經乾、神經根受到刺激時,疼痛不僅發生於局部,且可擴展到受累感覺神經的支配區。
(3)燒灼性神經痛:是一種燒灼樣的劇烈疼痛,迫使患者用水浸濕患肢,常見於正中神經和坐骨神經損傷後。
(4)反應性疼痛:是一種由壓迫或牽伸神經乾引起的疼痛。如直腿抬高試驗。
(5)擴散性疼痛:是刺激由一個神經分支,擴散到另一神經分支而產生的疼痛。當三叉神經某一支受刺激時,疼痛或擴散到其他分支(如牙痛)。
(6)牽涉性疼痛:也是一種擴散性疼痛。內臟有病時,刺激經交感神經傳入交感乾,再經後根進人脊髓后角感覺細胞,在該節段所投射的相應的皮膚分布區所發生的疼痛稱牽涉性疼痛。該區內尚有感覺過敏,此種現象有時對內臟疾病的診斷有一定意義。如肝膽病變可引起右肩痛等。
(7)幻肢痛:是在肢體被切斷的患者常感到斷處疼痛,稱斷肢痛D有時感到被切斷的肢體仍存在,且在該處出現疼痛,這種現象稱幻肢痛。
三、感覺障礙的定位診斷
(一)周圍神經型
為受損的周圍神經所支配的皮膚區出現各種感覺障礙。末梢神經失時,因病變多侵犯周圍神經的遠端部分,感覺障礙多呈末梢型,呈手套或襪套狀分布。如格林一巴利綜合徵、尺神經、正中神經損害時局部感覺障礙等。
〔二)神經根型
脊髓後根受損時,該神經根所支配的區域出現各種感覺障礙,常有相應部位後根的放射性疼痛,稱為根性疼痛或根痛。見於脊髓髓外腫瘤、椎間盤脫出等。由於相鄰神經根的重疊分布,單一神經根損害所致的感覺障礙區域往往不明顯。脊髓后角損害時也有根性的痛、溫覺障礙,但受損區域觸覺和深感覺仍保存即分離性感覺障礙,見於脊髓空洞症、外傷等。
(三)脊髓型
1、橫貫性脊髓病變 病變平面以下的全部感覺喪失,同時有截癱或四肢癱、尿便功能障礙。如橫貫性脊髓炎、腫瘤、外傷等。
2、脊髓半切綜合徵 表現病變平面以下病灶側上運動神經元癱瘓及深感覺喪失,對側痛、溫覺喪失。如外傷、髓外腫瘤。
3、脊髓白質前連合病損 由於損害了兩側的痛溫黨交叉纖維,而識別性觸覺和深感覺纖維未受損害,故產生分離性感覺障礙。脊髓中央區髓內病變,除有病變以下的各種感覺缺失外,常有鞍區迴避現象,即鞍區感覺仍保存。脊髓圓錐部的病變常有鞍區感覺障礙。見於脊髓壓迫性病變,病程進展緩慢者,這與脊髓內感覺束的排列層次有關。
(四)腦幹型
延髓外側病變損害了脊髓丘腦側束和三叉神經脊束、脊束核,產生同側面部及對側偏身痛、溫覺障礙是為交叉性感覺障礙。如延髓背外側綜合徵。一側橋腦和中腦的病變引起對側偏身和面部的感覺障礙,但多有受損平面同側腦神經的下運動神經元性癱瘓。多見於腦血管病和腫瘤。
(五)丘腦型
丘腦病變引起對側偏身感覺減退或消失。往往深感覺、複合感覺和輕觸覺損害較痛、溫覺障礙明顯。有時可有比較嚴重的偏身自發性劇痛,臨床上稱丘腦性痛或中樞性痛。也可出現感覺過度和感覺倒錯。見於腦血管病變、腫瘤等。
(六)內囊型
內囊病變時對側偏身(包括面部)感覺減退或消失。多為完全性,不伴有丘腦痛,其障礙程度四肢重於軀幹,肢體遠端重於近端。常伴有偏癱和偏盲。
(七)皮質型
大腦皮質感覺中樞在中央後回及旁中央小葉附近。它們支配軀體的關係與中央前回運動區類似,即身體倒立,順序依次排列,即口、面。
上肢幾乾、大腿及小腿,小腿和會陰部是位於半球的內側面。因皮質感覺區範圍廣,病變只損害其中一部分,故常表現為對側的一個上肢或一個下肢分布的感覺減退或缺失,稱單肢感覺減退或缺失。
皮質型感覺障礙的特點是出現對側精細性複合感覺的障礙,如實體黨、圖形覺、兩點辨別黨、定位黨、對各種感覺強度的比較等。皮質感覺中樞的刺激性病灶可引起感覺型癲癇發作。
(八)癔病型感覺障礙
其特點為:①感覺障礙呈多樣性,淺、深感覺同時全部減低或消失,其感覺障礙的區域各式各樣;○2感覺障礙的分布不符合解剖生理學生理規律;③症狀矛盾,即大腦器質性疾病所出現的偏側感覺障礙,其感覺障礙的程度由肢體遠端向近端逐漸減輕。即顏面、軀幹一般比肢體輕,唐病性偏側感覺障礙軀幹、四肢、顏面為同等程度,且感覺障礙的範圍和程度經常變化,除有感覺障礙之外,同時可伴有不能解釋的視野改變、弱視、聽覺、嗅覺、味覺障礙,也可出現全部感覺缺失而不伴感覺性共濟失調。視力、視野明顯改變而行走時能避開障礙物等矛盾現象;④易受暗示的影響或經暗示治療很快恢復;⑤有其他病病性格的特點。
四、引起疼痛的常見疾病
(一)偏頭痛
1、 典型偏頭痛 此型發作可分三期:①前軀症狀:頭痛發作前幾小時至1d,患者可能感到頭部不舒服,心情不暢等。②先兆期:在頭痛發作前數分鐘或數十分鐘出現視野暗點,光圈閃光等視幻覺,也有幻嗅,少數有頭暈、失語、偏身麻木無力症狀。③頭痛期:多自一側額頷或眶部開始劇痛,漸擴散至頂枕耳後或全頭,呈搏動性伴噁心、嘔吐、面色蒼白或潮紅、痛側鼻利膜、球結膜充血畏光,發作l-2h或數小時緩解,間歇期正常。
2、普遍偏頭痛 多見,發作前無先兆,頭痛自單側局部漸波及半側或全頭,呈搏動性或脹痛、伴噁心、嘔吐,頭痛持續時間長。短的數小時,長者可達數日至1周緩解。
3、 特殊類型偏頭痛①眼肌癱瘓型偏頭痛;②偏癱性偏頭痛;③基底動脈型偏頭痛:④偏頭痛等位發作。
(二)群集性頭痛
表現為眼部和頭部疼痛的神經一血管功能障礙,以反覆的密集性發作為特徵。發病年齡大多在20-50歲間,發作時頭痛大多自一側眶部開始,或先有頷部或枕部疼痛。疼痛為鑽痛性或搏動性,較為強烈,甚至觸及頭部皮膚或周圍動脈均能使之加劇,伴焦躁、煩躁、淚溢、耳塞、流涕等。發作平均在1-2h內消退,且大多數均在同側。
(三)蛛網膜下腔出血
蛛網膜下腔出血是指血液流人蛛網膜下腔的一種臨床綜合徵。臨床上分為自發性與外傷性兩類。自發性又可分為原發性和繼發性兩種。凡腦表面上的血管破裂,血液直接流人蛛網膜下腔者稱原發性蛛網膜下腔出血。如腦出血,血液穿破腦組織而流人蛛網膜下腔者叫做繼發性蛛網膜下腔出血。蛛網膜下腔出血的臨床表現是在突然用力、精神激動、劇烈運動等誘因下急驟起病,表現為劇烈頭痛、噁心嘔吐、腦膜刺激征陽性,可伴有一側動眼神經麻痹,意識障礙,或有神經系統定位征(多因血管痙攣所致),眼底檢查可見玻璃體下片狀出血。腰穿呈均勻一致血性腦脊液為本病最可靠的診斷依據。頭顱CT大多可顯示局限的血液,部分患者能為出血部位及病因提供線索。
(四)三叉神經痛
面部三叉神經分布區反覆發作的短暫的陣發性劇痛。臨床上成人及老年人多見,多為單側性;以1支或幾支分部區內突發的,短暫劇痛為主要特點。第2、第3支發生率最高,疼痛以面頰、上頜、下頜或舌部最明顯;尤以上唇外側。鼻翼、頰部、口角、舌處最敏感,稍加觸動即可誘發,即“扳機點”。疼痛可弓;起反射性面肌抽搐。口角牽向患側、面部發紅、流淚、流涎,突然發作無先兆,驟然停止,間歇期完全正常,病情呈慢性進行性,很少自愈。診斷主要依據疼痛的部位、性質、發作表現和神經系統極少陽性體徵可診斷為原發性。繼發性三叉神經痛,疼痛呈持續性,多伴有三叉神經或其他腦神經麻痹的症狀體徵。
(五)坐骨神經痛
是指坐骨神經通路及其分布區的疼痛綜合徵。體徵為拉賽克征;多數為繼發性。常見病因有:①椎管內疾患,如脊髓和馬尾的炎症、腫瘤、外傷、血管畸形等。②脊髓疾患;如腰椎骨關節病、椎間盤突出、脊柱炎症、結核、腫瘤、椎管狹窄、脊椎裂等。③骨盆及盆腔疾患,如般骼關節疾患、炎症、結核、脫位、骨盆炎症及腫瘤。妊娠子宮壓迫等。
坐骨神經痛以腰椎間盤突出引起者最常見。臨床上好發男性成年人,青壯年單側多見;疼痛位於腰部,臀部並向股後及小腿後外側,足外側放射。沿坐骨神經有壓痛。行走、活動及牽引坐骨神經可使疼痛加劇。拉賽克征試驗陽性。可以有坐骨神經分布痛覺減低,患肢肌力差,踝反射減低或消失。診斷主要根據疼痛的分布,加劇和減輕的因素,壓痛的部位,直腿抬高試驗,踝反射減低可以診斷。鑑別診斷主要是與腰肌勞損、臀部纖維組織炎、髓關節炎的鑑別。腰肌勞損有明顯腰部扭傷或長期腰部勞累史;且這些疾病疼痛及壓痛都在局部,無感覺障礙、肌力減退、踝反射減低等體徵。
(六)多發性硬化
多發於20-4D歲,呈急性或亞急性起病,具有一種遷延的不規則的,每況愈下的病程,有陣發性復發和緩解的特點,具體表現:腦神經障礙:視神經受損出現視力減退,動眼神經、外展神經、滑車神經受累,出現復視,前庭神經受累出現眩暈眼震。臨床上可有深淺感覺異常,三叉神經痛,肢體病性感覺異常。診斷主要依靠:
1、病史及神經系統查體發現腦和脊髓白質內同時存在兩處以上的病灶。
2、病程中有多次緩解與復發,兩次發作間隔至少一個月,每次發作持續24 h以上,或呈緩慢階梯式進展。病程至少六個月以上。
3、排除腫瘤、炎症、血管病及頸椎病等其他病變。
4、臨床上有多個病灶,僅一次發作者,或有兩次發作,但又有一個病灶表現者、查腦脊液IgG增高,出現寡克隆區帶,誘發電位異常或CT、MRI異常者,診斷可確立。
一、病史
應注意年齡、發病部位、起病快慢、病程長短等。如老年人有高血壓病史,突然發病,有偏身感覺障礙,以腦血管病多見;慢性發病者以腫瘤的可能性較大。青年人肢體痛、溫覺有失,而運動和觸覺正常應考慮脊髓空洞症的可能。四肢末梢的麻木無力時,應考慮末梢神經炎。脊髓的錐體徵陽性伴有以下肢為主的深感覺障礙時應考慮亞急性聯合變性等。詢問病史時注意既往史,如高血壓病、糖尿病、尿毒症、外傷、腫瘤、飲酒、中毒、頭痛、頭暈,椎間盤脫出、脊髓炎規神經炎、腦血管病變、癲病精神創傷、精神刺激等。
二、體格檢查
感覺的檢查在神經系統疾病檢查中繁瑣而又容易發生誤差,要求耐心細緻、有時須反覆核查、去偽存真,方可獲得有重要價值的診斷資料。檢查時注意:患者的精神狀態良好、意識清醒,對檢查能有正常表達的能力;檢查前要讓患者了解檢查的方法和意義,爭取患者的充分合作;檢查時均請患者閉目或遮住檢查的部位;檢查的順序一般從感覺缺失區查至正常區;檢查中注意左右側相應部位和遠近端的對比,必要時重複檢查;檢查中忌用暗示性提問,以免影響患者的判斷;切忌參與檢查者的主觀成見;發現感覺障礙時宜用圖表和人體輪廓圖記錄,以便重複檢查時對比參考;檢查時要注意區分感覺障礙的類型,如傳導束型、節段型、神經根型或末梢型等及感覺障礙的程度;過度疲勞可使患者感覺域增高,一次檢查時間不應過長,必要時可分幾次完成檢查。
(一)淺感覺檢查
1、觸覺 用棉絮在皮膚上輕輕擦過,在有毛髮復蓋的區域可輕觸其毛髮。
2、淺痛覺 可用普通的針灸針或叩診錘柄端小針輕刺皮膚,囑患者在感到微痛時作聲,井確定患者感到的是痛感而不是尖物的觸覺,必要時用針的尖鈍兩端交替刺激以核實。如發現有淺感覺異常的區域,需行多方向檢查核實範圍。
3、溫度覺 用裝有冷水(5 ~ 10℃)及熱水(40 ~ 50℃)的試管,交替接觸皮膚,囑患者報出冷或熱。
(二)深感覺檢查
1、關節位置覺 檢查者被動活動患者的關節,詢問患者其肢體所處的位置。檢查者也可將患者肢體擺成一種姿勢並保持,並囑對側肢體模仿。
2、運動覺 檢查者輕輕移動患者的手指和足趾,請患者說出移動的方向,移動幅度約50上下,發現障礙時再行加大。注意檢查者的手指要放在移動方向的兩側,動作要緩慢,否則患者可能以壓覺間接判斷指趾移動的方向,造成運動覺無障礙的假象。
3、振動覺 用振動著的音叉柄,通常為128Hz,置於患者的骨突起處,詢問有無振動感覺,注意感受的時限,兩側對比。也可交替使用振動和不振動的音叉,檢查其辯別能力。
4、壓覺 用鈍物交替輕觸和下壓患者皮膚,囑患者鑑別。
5、深痛覺 擠壓肌肉或肌腱,也可壓迫各主要神經乾,詢問有無痛感、觀察有無痛苦表情。
(三)複合感覺的檢查
1、定位覺 囑患者閉目,檢查者以手指或筆桿等輕觸患者皮膚後,囑患者用手指點出刺激部位。
2、兩點辨別覺 囑患者閉目,用特製的鈍角兩腳規,將其兩腳分開到一定距離,接觸患者皮膚,逐漸縮小距離,如患者仍感到兩點時再縮小距離。正常時全身各處敏感程度不同,指尖最敏感,背部、股、腿處最差。正常時指尖2-4mm,手掌8-12mm,手背2-3mm,前臂和上臂7-8cm。
3、形體覺 囑患者閉目,將物品如鋼筆、鑰匙、硬幣等置患者手中,讓其只能用單手觸摸,之後說出物品名稱。可左右分別測試。
4、重量覺 用重量相差至少一倍的兩物體先後放入一側手內,請患者區別。可兩側對比。有深感覺障礙時此檢查無意義。
三、輔助檢查
根據感覺障礙的部位分布,性質等選擇合適的檢查末梢型感染障礙應選擇肌電圖,腰穿腦脊液動力學檢查及常規檢查。必要時應做神經活檢;後根型和脊髓型應根據感覺平面選擇脊髓CT或MRI、腰穿做腦脊液動力學檢查,脊髓椎管造影等;腦幹型、丘腦型、內囊型、皮質型等應選擇腦CT或MRI、腦電圖、腦血管造影等檢查;病病型感覺障礙應從心理方面著手檢查。
預防
1、保持良好的心情
2、不要過於緊張