發明背景
 植入型心律轉復除顫器
植入型心律轉復除顫器心臟性猝死是心血管疾病的主要死亡原因之一,占心血管病死亡總數的二分之一以上,嚴重危及生命。其最常見的直接原因(約82%)是惡性室性心律失常如室性心動過速(室速)、心室顫動(室顫),使心臟絕對或相對喪失泵血,且多發生在院外,爭取在數分鐘內實施電擊是降低該類患者死亡率的關鍵。
自從1980年問世以來,植入型心律轉復除顫器(implantable cardioverter defibrillator,ICD)已成為臨床上治療持續性或致命性室性心律失常的一個重要手段。
發明歷史
1969年Mirowski 狗實驗成功。
1972年研究生產成功(與Medrad公司合作),
1980年2月4日,第一例用於臨床 (Johns Hopkins) 命名為植入型心律轉復除顫器( implantable cardioverter defibrillator:ICD)。
1986年經靜脈—皮下途徑成功。
1988年第二代ICD,具有程控功能 。
1989年第三代ICD,分層次治療(tiered therapy)
1995年雙腔ICD問世,帶DDD或DDDR起搏
醫學作用
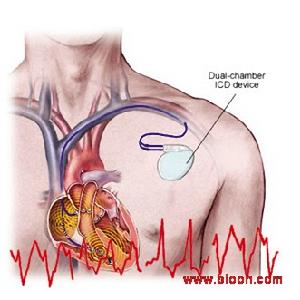 植入型心律轉復除顫器用於醫療
植入型心律轉復除顫器用於醫療ICD具有支持性起搏和抗心動過速起搏、低能量心臟轉復和高能量除顫等作用,能在幾秒鐘內識別病人的快速室性心律失常並能自動放電除顫,明顯減少惡性室性心律失常的猝死發生率,挽救病人的生命,目前已成為治療惡性室性心律失常最有效的方法,其治療致命性室性心律失常、預防心臟性猝死的作用明顯優於抗心律失常藥物,已成為無可逆性誘發因素的心臟性猝死高危患者的首選治療措施(2003年美國1年ICD的植入量超過6萬台)。
ICD會發生誤放電,誤放電的比例可達27%~41%。反覆放電,尤其是高能量電擊,患者常有明顯不適感和疼痛,生活質量下降,多次放電亦縮短ICD使用壽命。ICD植入後隨訪工作是非常重要的,隨訪時通過體外程控儀調出存儲資料進行分析,了解心律失常發生和ICD工作情況及識別功能,隨時調整工作參數,以保證及時有效治療,避免誤放電、不適當電擊或延遲治療。術後每3~6個月隨訪1次,以後根據情況,可適當延長隨訪間期。在電池能量接近耗竭時,ICD的隨訪應更頻繁一些。術後長期服用小劑量抗心律失常藥物有明顯的益處,既可消除或減少ICD放電次數、節省電能,又可避免藥物劑量大時的副作用。
ICD植入後電擊是患者必須要面對的現實,多數患者在思想上有一定壓力,需要一段心理適應過程,必要時可接受心理輔導治療幫助克服心理障礙,消除對ICD的誤解和恐懼,有助於提高患者生活質量。
注意事項
 植入型心律轉復除顫器使用研究
植入型心律轉復除顫器使用研究植入型心律轉復除顫器(ICD)已經成為持續性室性心動過速或心室顫動患者的主要治療模式。它具有抗心動過速起搏,低能量復律,高能量除顫和支持性心動過緩起搏多種功能。採用介入法經鎖骨下靜脈穿刺植入ICD方便簡單,創傷小,出血少,時間短,併發症少。
安置ICD手術的術前護理措施,落實使患者及家屬對手術較全面了解,消除手術恐懼感,主動配合醫生和護士的工作,使手術順利進行。術中護理配合工作非常重要,尤其是關係到患者的安全,術中檢測ICD性能要誘發室顫,如果護理配合工作跟不上,一旦ICD除顫不成功,後果是很嚴重的,所以熟練、準確、及時的術中配合是手術成功的關鍵。

