簡介
1895年德國侖琴教授發現了X-ray ,之後人們利用X 射線、超聲和核素的γ線等,可以穿透人體多數的組織(如肌肉和血液)、骨骼和牙齒等含鈣質較多的組織會對射線產生較大的衰減,根據這種特性我們利用X射線照射人體後投射到光敏材料(膠片)上形成影象。之後經過顯影、定影,出來照片底版樣的光片供醫生檢查、確診、治療用。放射診斷在醫學影像領域廣泛被套用。放射診斷主要包括x光機 、CR和DR 、CT 、乳腺機 、牙片機 、DSA 、PET/CT 和SPECT等。
我國放射診斷技術的發展歷程
1、30年代-60年代
由於歷史條件的限制,早年從事技術工作的人員作為醫師的助手,都以單純的x線攝影、x線照片沖洗等技術操作為主 。由於外文水平及知識結構方面的原因,大多數技術人員尚缺乏獨立進行科研及總結經驗成文等能力。因此除射志光1936年總結實踐經驗,倡用“謝氏位”投照髓關節後脫位,國際上一直沿用至今外,其他就較少建樹。設備的安裝檢修都依靠外籍工程師。
2、70年代-80年代
70年代起,放射診斷技術工作者除繼續探索攝影方法的改進及其他操作性技術的改進外,開始套用資訊理論及通訊工程學技術及相關學科的成就,對影象質量進行定量評價及對成象過程進行定量解析,使影象質量得以大輻度提高。1981年在鄭州召開的全國第三屆放射學術會議上,北京的燕樹林等、上海的曹厚德等、山東的袁幸德等宣讀了用“調製傳遞函式”(MTE)的概念及測試方法等評價象質的論文,填補了我國在x線成象原理及對象質進行客觀評價這一重要課題的空白 。
1983年6月,中華醫學會放射學會在天津召開首次技術學專題的全國性學術會議。近400的名放射技術工作者參加會議及宣讀論文。論文內容除包括X線攝影、物理機械等內容外,還包括了自動化沖洗技術、新型成象器材、數字成象技術及CT、MRI等新技術。香港放射學會也應邀出席了大會。同年9月,我國放射技術學的學科帶頭人范眾應邀赴日本橫濱參加第四屆亞沃地區國際放射技術會議(SIRRT)。會上,范眾向與會代表介紹了我國放射技術的發展狀況。此為我國放射技術上作者第一次參加國際性學術活動。繼之,曹厚德、陳鶴聲、秦維昌、曾祥階、楊聯域等相繼出席國際會議,並在會上宣讀論文。同時,國外的放射技術工作者如日本名古屋大學山本千秋教授等也多次來華進行學術交流。
由於70年代引進較大批量1000毫安、自動化程度較高的x線設備,如心血管造影機、脈衝式x線電影攝影等,同時國內x線設備的生產製造也有較大的發展。在這種情況下,放射技術人員中的一部分轉向從事放射工程技術工作。由於當時大部分人員的學歷層次及知識結構存在著較普遍的欠缺,所以大多數僅限於一般性的保養維修等,能獨立擔任大型設備的安裝、調試者為數不多。全國性學術會議的召開成功,標誌著我國放射技術學界已具有獨立進行學術活動的能力。我國學者的多次出訪及接待外國學者的來訪,說明放射技術界的國際交流也已開始。綜觀本階段放射技術學已由“經驗型”向“科學型”過渡。
3、90年代後
90年代起,大量的醫學影象學設備的投入臨床使用,使我國放射技術學從單純的傳統放射學發展到醫學影象學。因此不論從工作內涵及技術人員的隊伍結構均有很大的變化。放射技術人員的基本技能從以X線攝影為主擴展到計算機技術的套用,大型高科技影象設備的操作與維護;參與介入放射學的技術性操作等,使技術人員隊伍的構成也有很大的變化。具有高學歷的人員及經國外進修、培訓或接受正規專業教育的人員比例不斷增加。
1991年,由中華醫學會放射學會與《中華放射學雜誌》編輯部多次合作,成功地舉辦全國性放射技術質保(QA)、質控(QC)專題研討會及學習班,推動全國性協作網點的建立,使QA、QC工作得以在全國廣泛開展。在推動過程中,范眾、陶叔巍、燕樹林、吳伯卿、趙玉銼、薛愛華等作了大量卓有成效的工作。此項工作不但使我國的放射技術管理工作向先進國家靠攏,同時為我國技術人員隊伍向科學型轉化起到很大的推動作用。
1993年,中華醫學會影象技術協會宣告成立。至此,我國放射診斷技術人員,在協會的組織下卓有成效地開展學術活動與工作。
4、20世紀以來
20世紀以來,隨著計算機技術的不斷快速發展,醫學影像學已成為臨床醫學,甚至基礎醫學領域中發展最快的學科之一,並在日常診斷及治療工作中占據了越來越重要的臨床地位 。X 線、電子計算機斷層攝影( computed tomography,CT) 、磁共振成像( magnetic resonance imaging,MRI) 、超聲及核醫學等影像相關設備的成像質量得到了顯著的提升,從模擬模式成像到數字模式成像、從二維成像到三維成像、從結構成像到功能成像,更有分子影像學的發展,使醫學放射診斷學早已脫離了100 多年前倫琴時代的X 線成像的概念,提高到了一個形態及功能共同成像、診斷與治療兼而有之的全新高度,同時也為臨床其他學科的發展提供了一個重要而廣闊的技術平台,並有力地促進了臨床醫學的發展。
X光機
X-Ray介紹
X-ray 是由德國侖琴教授在1895年 所發現。這種由真空管發出能穿透物體的輻射線,在電磁光譜上能量較可見光強波長較短,頻率較高,相類似之輻射線有宇宙射線等。目前X線診斷常用的X線波長範圍為0.008~0.031nm(相當於40~150kv時)。
X光管:利用高速電子撞擊金屬靶面產生 X射線的真空電子器件。又分為充氣管和真空管兩類。
X-ray 產生方式
(1)制動輻射: 高速電子突然減速後,其動能轉變成能量釋放出來,此能量即為X-ray,且此能量會隨減速之程度而有所不同。
(2) 特性輻射:高速電子撞擊原子和外圍軌道上電子,使之游離且釋放之能量,即為X-ray。
診斷用X-ray其產生方式所占比例: 30% 特性輻射70% 制動輻射。
X-Ray特性
1.能穿透物體 ,2.為不可見光 ,3.於電磁波光譜內 ,4.波長範圍廣 ,5.直線散射 ,6光速進行 ,7.能使螢光物質發光 ,8.能使底片感光 ,9.會造成散射線 。
X光機的組成構造
1.數字X 光機有三大裝置:X射線發生裝置、X射線成像裝置、X射線輔助裝置
2.X射線發生裝置包括:控制部分、高壓發生器、X射線管
3.X成像裝置包括:探測器、計算機系統、套用軟體、顯示器
4.X射線輔助裝置包括:診視床、濾線器、制動部分、支持部分。
X光成像原理
1.X射線屬於電磁波,介於紫外線與 Y射線之間。 ·
2.X射線三大效應:
A.物理效應穿透作用、螢光作用、電離作用
B.化學效應:感光作用.著色作用
C.生物效應
3.X射線產生及成像
X線透射成像是基於人體內不同結構的臟器對X線吸收的差別 。一束能量均勻的X線投射到人體的不同部位,由於各部位對X線吸收的不同,透過人體各部位的X線強度亦不同,最後投影到一個檢測平面上,即形成一幅人體的X線透射圖像。
 X射線成像過程
X射線成像過程檢測器把X線強度轉換為光強度,電視攝像機又將光信號轉換成電子信號。電子信號與檢測到的X線量相匹配,再通過模/數轉換器將電子信號轉換為數位訊號。一幅完整的數字X線圖像形成必須經過X線球管、X線能譜濾過器、濾線柵、影像增強管、光學系統、電視攝像機及A/D轉換器等。因此,系統所獲得的數字圖像是這一系列環節(即成像鏈)共同貢獻的結果。如果其中的任何一個部分出了問題,或者質量低劣,都會對最後形成的數字X線圖像產生影響,降低圖像質量。
X光機分類
1.按功率分:A.頻率低於400Hz的-工頻X光機; B.400Hz-20KHz中頻X光機;C.大於20KHz高頻X光機。
2.按機器性能:工業用的,醫用的X光機。C型臂X光機、乳腺(鉬靶)X光機、數位化X光機、牙科X光機、普通X光機。
3.按機械結構:攜帶型的、移動式的、固定式的。
4.按輸出毫安量:0.2到1000毫安
CR和DR
CR簡介
CR,即“計算機X線攝影” (Computed Radiography):將攜帶診斷信息的X線影像記錄在影像板(image plate,IP)上,經讀取裝置讀取,通過計算機處理,獲得數位化圖像。
CR的意義:首次將傳統屏片系統X線攝影數位化,所得數位化圖像可以進行後處理,並且易於查詢、檢索、儲存、傳輸和列印等。
CR的組成:
影像板:記錄X線形成的潛影。
讀取裝置:將潛影轉變為數位訊號。
後處理工作站:將數位訊號還原成圖像並進行後處理。
CR的工作原理
入射X光子被螢光層內的螢光體吸收,釋放出電子,其中部分電子散布在螢光體內呈半穩定態,形成潛影,完成X線影像信息的採集和存儲 。潛影電荷數量與入射光子能量成正比 ;當用雷射掃描已有潛影的IP時,IP表現出PSL(光激勵發光/光致發光)現象,完成X線影像信息的讀取, PSL(光激勵發光)螢光強度與潛影電荷數量成正比。
CR的工作流程圖如下所示
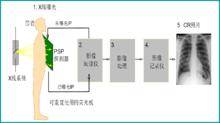 CR流程
CR流程CR使用注意事項
由於CR讀取時會根據曝光條件、曝光範圍、部位、體位等信息自動調節圖像至最佳狀態,因此:
1、一塊板最好只照一幅圖像(正側位用兩塊板照),避免因曝光條件不一樣或圖像重疊、圖像有間隔等導致的圖像質量下降。
2、選擇與部位大小相適應的IP板,不要用大板照小部位,而且照射野要覆蓋整塊IP。
3、掃描前輸入的檢查部位、體位和投照資料等要儘量準確和完整。
4、曝光時正確定向片盒,圖像掃描出來就是正向的,可以省除鏇轉圖像的麻煩。
5、由於IP上的圖像質量隨時間推移而降低,因此最好一個小時內掃描IP,IP長時間不用再次使用時,最好先行強光擦除,以消除可能存在的潛影
6、圖像質量很大程度上決定於曝光劑量,因此不要為了降低病人受照劑量而無限制地降低曝光條件。
CR的優點和不足
1、優點:
最後獲取的是數位化圖像:可進行多種圖像後處理,易於儲存、檢索和傳輸。 只要曝光條件不離譜,都能獲得滿意的圖像,從而有效減少重照。 J可與原有的X光機匹配工作,節省資金,少花錢即能實現圖像數位化。 X線照射量動態範圍大:可顯示細微組織差異。 JPSL物質敏感度高,所需曝光劑量低,能有效減少患者受照射量。 IP可重複使用幾萬次。
2、不足:
時間分辨力較差,難以顯示動態圖像。 L成像過程繁瑣,未改變工作流程,工作效率相對傳統X線攝影並沒有提高,與DR更是沒法比。 L空間解析度不如常規的X線照片和DR。
DR簡介
DR(Digital Radiography),即直接數位化X射線攝影系統,是由電子暗盒、掃描控制器、系統控制器、影像監示器等組成,是直接將X線光子通過電子暗盒轉換為數位化圖像,是一種廣義上的直接數位化X線攝影 。
DR是計算機數字圖像處理技術與X射線放射技術相結合而形成的一種先進的X線攝影技術 ,它在原有的診斷X線機直接膠片成像的基礎上,通過A/D轉換和D/A轉換,進行實時圖像數字處理,進而使圖像實現了數位化。它的出現打破了傳統X線機的觀念,實現了人們夢寐以求的模擬X線圖像向數位化X線圖像的轉變。
DR的分類
根據X線影像轉換為數字圖像信號的過程不同,可分為IDR(間接放射成像)和DDR(直接放射成像) 。
非晶矽平板探測器(間接放射成像)(IDR):
X線影像先轉換為可見光影像,再經光電轉換、A/D轉換等器件轉換成數字圖像。主流:非晶矽 。
非晶硒平板探測器(直接放射成像)(DDR):
X線影像直接轉換為數字圖像,無中間環節 。主流:非晶硒(a-Se) 。
IDR與DDR的優缺點
1、IDR:
優點:
(1)轉換效率高;
(2)動態範圍廣;
(3)空間解析度高;
(4)在低解析度區X線吸收率高(原因是其原子序數高於非晶硒)
(5)環境適應性強。
缺點:
(1)高劑量時DQE不如非晶硒型;
(2)因有螢光轉換層故存在輕微散射效應;
(3)銳利度相對略低於非晶硒型。
DDR:
優點:
(1)轉換效率高;
(2)動態範圍廣;
(3)空間解析度高;
(4)銳利度好。
缺點:
(1)對X線吸收率低,在低劑量條件下圖像質量不能很好的保證,而加大X線劑量,不但加大病人射線吸收,且對X光系統要求過高。
(2)硒層對溫度敏感,使用條件受限,環境適應性較差。
CT
·
CT簡介
CT(Computed Tomography)計算機體層攝影:根據人體不同組織對X射線的吸收與透過率的不同,套用靈敏度極高的儀器對人體進行測量,然後將測量所獲取的數據輸入電子計算機,電子計算機對數據進行處理後,就可攝下人體被檢查部位的斷面或立體的圖像,發現體內任何部位的細小病變 。
CT 基本結構
掃描系統:x線管、 探測器和掃描架;
計算機系統:將掃描收集到的信息數據進行儲存和運算;
圖像顯示和存儲系統:經計算機處理,重建的圖像顯示在電視屏上或用多幅照相機或雷射相機將圖像攝下。
CT成像原理
X線束對人體某部一定厚度的層面掃描,由探測器接收被該層面部分吸收的剩餘X線;探測器將接收到的X線信號由光電轉換器轉變為電信號,再經模/數轉換器轉變為數位訊號,傳送到計算機的數據採集系統;計算機將採集的數字信息經運算處理,得出掃描層面各點的數字,排列成數字矩陣;數字矩陣可存儲於硬碟或光碟中,再經數/模轉換器將數字矩陣中的每個數字轉化為由黑到白不同灰度的小方塊,按矩陣排列,即構成CT圖像,最後調節窗寬、窗位,經顯示器或照相機輸出,用於臨床診斷 。
CT 的優缺點
CT - 優點:
1、密度解析度高,能更好地顯示由軟組織構成的器官。
2、是橫斷面圖,可連續掃描若干層,可作冠狀、矢狀重建。
3、由電子計算機重建的圖像,不與鄰近體層的影像重疊。
4、CT值可提供診斷參考價值。
CT - 缺點:
1、圖像空間分辨力不如X線圖像高。
2、觀看橫斷面圖要有豐富的斷面解剖知識。
3、有一定的局限性,如累及黏膜層及肌層的胃腸道疾病等CT檢查容易漏診。
4、病變的密度與正常組織密度相近的病變,平掃易漏診,須增強掃描。
5、X射線輻射量較大。
乳腺機
原理
利用軟X線對乳腺組織進行投照,通過膠片進行感光,經過顯影,定影等程式進行成像。
乳腺X線機的組成
1 、X線球管
X線球管:是獲取乳腺高對比圖像的主要決定因素。 ! 一般的X線機,球管的陽極鈀面是鎢,產生的波長為0.008---0.031nm,波長短,穿透力強,為硬射線。而鉬鈀產生的波長為0.063-0.071nm,波長長,穿透力弱,為軟射線。銠鈀產生的波長介於兩者間,穿透力較鉬鈀強。對緻密型腺體顯示效果優於鉬鈀。
2、乳腺壓迫裝置
3、濾線柵
4、操作台
牙片機
牙片機簡介
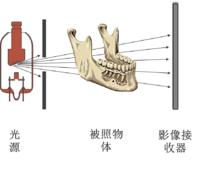 牙片機原理
牙片機原理牙片機,即口腔X線機,用於牙科門診,做治療前的檢查,治療中的治療效果對比,以及治療後治療效果的確認。對於拔牙,想了解牙床內部組織結構,牙根的深度,牙髓的發炎度,甚至斷牙的內部情況等等,是診所日常工作中不可缺少的設備。由於劑量微小,無須防護,有的醫院購買用於床旁檢測的手指和腳指的拍攝。
牙片機構成
由主機和球頭兩部分組成,主機主要由電源部分,數據中央處理器,以及振盪、放大和反饋部分組成,球頭有升壓、倍壓、倍頻,球管,真空絕緣密封,等部分組成。附屬的外殼部分為模具注塑,以及鉛封防護等。
DSA
DSA簡介
DSA(Digital Subtraction Angiography )全稱數字減影血管造影,簡稱DSA 。DSA技術是20世紀80年代繼CT之後興起的一項新的醫學影像技術,是影像增強技術、電視技術和計算機技術相結合的產物。在數字減影血管造影開發之前,減影的精確性還不能分辨影像內1%以下的影像對比。DSA的問世,解決了醫學影像學領域中血管造影的數位化成像問題,是醫學影像學領域中的一個重要發展。
n靜脈DSA(IV-DSA) · 外周靜脈法 · 中心靜脈法 n 動脈DSA(IA-DSA) · 選擇性動脈法 · 超選擇性動脈法
DSA系統的組成構造
1、影像增強器-攝像機
2、對數放大器
3、模數變換
4、存儲器
5、圖像處理機
PET/CT
PET/CT簡介
PET(Positron Emission Tomography):正電子發射斷層顯像,是一種射線斷層顯像技術,可以實現功能代謝顯像的分子影像學設備 。
CT( Computed Tomography):利用X射線對人體進行體層檢查。
PET/CT:將PET和CT有機的結合在一起,使用同一個檢查床合用一個圖像工作站,PET/CT同時具有PET,CT及將PET圖像與CT圖像融合等功能。
PET/CT工作原理
每個探測器接收到γ光子後產生一個定時脈衝,這些定時脈衝分別輸入符線路進行符合甄別,挑選真符合事件。符合線路設定了一個時間常數很小的時間窗(通常≤15ns),同時落入時間窗的定時脈衝被認為是同一個正電子湮滅事件中產生的γ光子對,從而被符合電路記錄。時間窗排除了很多散射光子的進入。
PET -CT採用正電子放射性藥物測定糖、蛋白質及核酸代謝的過程,具有生物活性的放射性藥物能發射正電子,正電子在體內可以與周圍的負電子相結合而產生湮沒輻射,湮沒輻射時產生兩個能量相同、方向相反的γ光子。PET通過探測γ光子的位置與數量,來判斷組織的代謝情況,從而獲得機體正電子核素的斷層分布圖,顯示病變的位置、形態、大小和代謝功能,對疾病進行診斷。
PET/CT的優勢:
1、PET採用正電子核素作為示蹤劑,通過病灶部位對示蹤劑的攝取了解病灶功能代謝狀態,可以巨觀的顯示全身各臟器功能,代謝等病理生理特徵,更容易發現病灶;
2、CT可以精確定位病灶及顯示病灶細微結構變化;
3、PET/CT融合圖像可以全面發現病灶,精確定位及判斷病灶良惡性,故能早期,快速,準確,全面發現病灶;
4、PET猶如大海中的航標,CT猶如航行圖,從而能準確,迅速找到目標。
SPECT
SPECT簡介
SPECT(Single Photon Emission Computed Tomography):單光子發射計算機斷層顯像。能給出臟器的各種斷層圖像,也具有一般γ相機的功能,可以進行臟器的平面和動態(功能)顯像 。
SPECT的原理
SPECT檢測通過放射性原子(稱為放射性核,如TC-99m 、TI-201)發射的單γ射線。放射性核附上的放射性藥物可能是一種蛋白質或是有機分子,選擇的標準是它們在人體中的吸收特性。比如,能聚集在心肌的放射性藥物就用於心臟SPECT成像。這些能吸收一定量放射性藥物的器官會在圖像中呈現亮塊。如果有異常的吸收狀況就會導致異常的偏亮或偏暗,表明可能處於有病的狀態。
SPECT成像基本步驟
1、用短半衰期核素Tc-99m等標記某些特殊化合物經靜脈注入人體
2、探測聚集於人體一定器官、組織內,標記於化合物上的Tc-99m衰變所發出的γ射線
3、將γ射線轉化為電信號並輸入計算機,經計算機斷層重建為反映人體某一器官生理狀況的斷面或三維圖像

