適應症
1,房顫(房顫行電復律治療應遵循兩個原則:第一,有血流動力學障礙或症狀嚴重,但藥物治療未能有效時需儘快電復律;第二,無明顯血流動力學障礙不需緊急電復律,但電復律後可望維持竇律,改善心功能,緩解症狀。)
2,心跳驟停,室顫的搶救。
3,藥物治療無效的房撲患者。
4,室上性心動過速。
5,室性心動過速。
禁忌症
1.因洋地黃類藥物所致的心律失常
2.心臟明顯擴大,持續性房顫超過五年的患者
3.近三個月內有栓塞史或心房內血栓治療無效的患者
4.病態竇房結綜合症
5.不能以抗心律失常藥物恢復竇性心率的患者
6.房撲時心率緩慢或伴有高度或三度AVB及SSS的患者
7.復律後難以維持竇律者不宜選用電復律
8.完全性房室傳導阻滯的心房顫動
注意事項
抗凝藥物的套用
房顫電復律轉復為竇律後易引起栓塞。栓塞常發生於復律後的頭10天內。一般認為房顫持續24小時後即有血栓形成。對房顫病程不清楚或超過24小時者,轉復前充分口服華法林3周,復律後繼續4周。病程短於24小時無血栓跡象者可直接復律,復律前給一次靜脈肝素。有血流動力學障礙需立即復律者,之前也需給肝素一次,復律後繼續抗凝4周。
抗心律失常藥物的套用
電復律前使用抗心律失常藥物能提高復律成功率。無論是電復律前用藥還是房顫藥物復律還是復律後竇律的維持,胺碘酮療效已得到充分肯定,所以首選藥物應是胺碘酮 ,必要時也可以套用利多卡因 和奎尼丁 。
同步與非同步電復律
一、同步電復律:病人為意識清醒狀態,即同步觸發裝置能利用病人心電圖中R波來觸發放電,使電流僅在心動周期的絕對不應期中發放,避免誘發心室顫動,可用於轉復心室顫動以外的各類異位性快速心律失常,稱為同步電復律。 術前複查心電圖並利用心電圖示波器檢測電復律器的同步性。緩慢靜注安定0.3一0.5mg/kg或氯胺酮o.5—1mg/kg麻醉,直至病人睫毛反射開始消失,痛覺消失後開始電復律。
二、非同步電復律:非同步觸發裝置則可在任何時間放電,用於轉復心室顫動,稱為非同步電復律。可分為胸外電復律和胸內電復律, 此時病人情況危急,神志喪失,搶救應爭分奪秒。
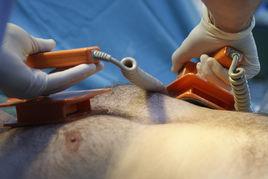
胸外除顫
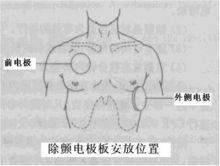 胸外電極放置部位
胸外電極放置部位若除顫儀不在床旁,立即行心肺復甦(非同步電復律時)。除顫儀到位後,開機,選擇導聯,在電極板上均勻塗抹導電糊(可用生理鹽水紗布代替),充電,將心間電極板放在右側鎖骨下緣,心底電極板放於左側乳頭外側,兩個電極板間距10厘米,(裝有永久性心臟起搏器的病人,除顫時應避免電極板靠近起搏器,否則將使其失靈,除顫後應檢查起搏器的起搏閾值。)讓他人不要接觸病人,放電,此時病人身軀和四肢抽動一下,除顫後,先不要移動除顫電極,以便再次除顫。通過除顫儀示波器或心電監護儀觀察病人的心律是否轉為竇性。非同步除顫時單次除顫無效,應先進行CPR,而後再進行除顫。同步除顫時,單次除顫無效可重複進行。
胸外除顫能量的選擇
AHA/ACC指南推薦能量為:房顫為單向波100-200J;房撲和陣發性室上速較低為單向波50-100J ;單形性室速為單向波100J,多形性室速為單向波150-200J;室撲單向波200J,室顫,心跳停止單向波200-360J,雙向波150-200J。
胸內除顫
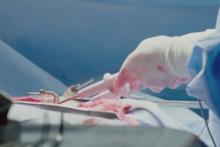 胸內除顫
胸內除顫胸內除顫適應症
1,體外循環心臟直視手術,開胸手術中,各種原因引起心跳停止(胸內心臟按壓術無效時)以及心律失常。
2,必要時行胸內除顫。
方法為,開胸後將兩個電極放在心臟左右兩側。充電(成人首次10J,之後可遞增至20J,最大30J,兒童充電首次5J,之後遞增至10J,最大20J)讓他人不要接觸患者,放電。
心臟驟停如何電除顫
電除顫的能量:除顫有賴於選擇恰當的能量以產生一足夠的經心肌的電流,能量及電流太低,電擊不能終止心律失常;能量及電流太高,又可引起心肌損傷和心律失常。成人除顫時能量和體重之間並無明確的關聯,嬰幼兒除顫的能量則要比成人小。如連續3次除顫失敗,應再次繼續CPR,並給予溴苄胺,加大腎上腺素劑量後再行電除顫。
AED的套用