流行病學
單眼雙上轉肌麻痹臨床少見,人群患病率尚未見報導,發病就診年齡為6~46歲,性別無明顯差異,以右眼多見。
病因
單眼雙上轉肌麻痹有先天性和後天性之分,真正病因尚不十分清楚。
發病機制
有人認為可能為動眼神經麻痹在恢復過程中殘留的部分麻痹。就先天性而言,依據動眼神經解剖學,動眼神經核自上而下分別為提上瞼肌神經核、上直肌和下斜肌神經核其內下側有內直肌和下直肌核。在母體孕期可能受到某種因素的干擾,使上述神經核及動眼神經受到損害而出現動眼神經麻痹。後天性者則可因外傷、腦部炎症、腫瘤等因素導致動眼神經麻痹。無論先天性或後天性,動眼神經麻痹後的恢復有一定的次序一般提上瞼肌恢復最早、最快,以後依次為內直肌、下直肌和瞳孔括約肌,而上直肌和下斜肌恢復最遲或不恢復,因此表現出單眼雙上轉肌麻痹的特徵。由於上直肌和提上瞼肌是由1條肌肉分化而來,雖然提上瞼肌功能已恢復,因功能不足的上直肌牽拉作用而表現出假性下垂狀態。混合性和真性上瞼下垂可能與支配提上瞼肌的神經功能恢復不完全或未恢復有關。
臨床表現
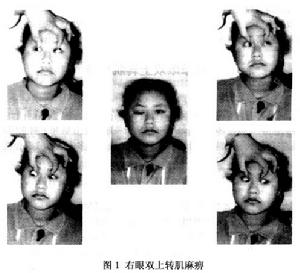 單眼雙上轉肌麻痹
單眼雙上轉肌麻痹1.眼位 第一眼位時患眼呈下斜位下斜度數大,常合併外斜視,下斜度一般大於30△,外斜度多在20△以內。
2.眼球運動 患眼在第一眼位和雙眼同向運動時,上直肌與下斜肌的上轉運動均明顯受限。同視機檢查主要表現為左上和右上方位健眼高於患眼。牽拉試驗患眼的下直肌無機械性限制,主動收縮試驗患眼的上直肌和下斜肌收縮部分無力或完全無力。
3.上瞼下垂 患眼常伴有真性、假性或混合性上瞼下垂。遮蓋健眼用患眼注視時該眼上瞼下垂消失,此時健眼瞼裂大於患眼,即為假性上瞼下垂;若患眼注視時該眼瞼下垂好轉,仍未達正常瞼裂高度且小於健眼者則為混合性上瞼下垂;若患眼瞼下垂仍無改善則為真性上瞼下垂。
根據hering法則,大腦來的神經衝動根據注視眼的需要而決定。單眼雙上轉肌麻痹時,大腦傳出正常的神經衝動對健眼合適,但這種衝動對患眼的雙上轉麻痹肌來說,衝動不足,不能引起正常收縮而轉動落後,且同時提上瞼肌的神經衝動也少故健眼注視時,患眼隨之出現上瞼下垂。遮蓋健眼,麻痹眼注視時,為維持麻痹眼的注視位置,大腦必須加強雙上轉肌的神經衝動,同時對提上瞼肌的神經衝動也加強,此時上瞼下垂消失,故稱假性上瞼下垂,而健眼接受過強的神經衝動,其瞼裂往往大於患眼。
4.視力 由於患眼下斜且合併外斜和上瞼下垂,健眼多為注視眼,故常發生弱視,約有50%的病例伴有患眼弱視。
5.Bell現象 雙眼Bell現象不對稱,患眼往往較差或消失。
6.下瞼變化 由於下直肌的牽制,通過筋膜韌帶傳至下瞼,患眼常表現為向下注視時下瞼緣皮膚出現皺褶或加深;或下瞼退縮。
併發症:
可以合併內斜視、外斜視或假性上瞼下垂。
診斷
單眼雙上轉肌麻痹在臨床上較少見依據其臨床特徵和必要的檢查,如同視機、牽拉試驗等診斷並不困難。
鑑別診斷:
應與下列眼外肌麻痹相鑑別:
1.單獨上直肌麻痹 表現為患眼注視時健眼上斜,健眼注視時患眼下斜。眼球運動可見患眼向外上方轉動不足,可繼發對側眼配偶肌(下斜肌)或同側眼的直接拮抗肌(下直肌)功能過強,內上方轉動不受限。同視機檢查僅見患眼外上方位明顯低於健眼。可合併上瞼下垂,但多為真性。
2.單獨下斜肌麻痹 表現為患眼眼位低,患眼向內上轉受限,上斜肌過強,Bielschowsky歪頭試驗陽性即當頭向健側傾斜時患眼更下斜。外上轉正常,不伴有上瞼下垂。
3.下斜肌與下直肌粘連綜合徵 表現為患眼眼位低,患眼內上、外上及下轉時均受限。牽拉試驗下直肌有明顯抗力。不伴有上瞼下垂。
4.先天性上瞼下垂 先天性上瞼下垂按程度不同分為輕、中和重度除重度可造成弱視外一般先天性上瞼下垂如不合併斜視,高度屈光不正及屈光參差時很少發生弱視。再者先天性上瞼下垂的提上瞼肌肌力較弱,不會因改變注視眼而消失。
5.眶底骨折 伴有眼外肌及周圍組織嵌頓者,表現為垂直復視眼球上轉受限,牽拉試驗眼球上轉、下轉及鏇轉均受限,眼眶CT掃描和X線平片可查出骨折部位、形態、範圍、有無眶內容脫出等。
併發症
可以合併內斜視、外斜視或假性上瞼下垂。
治療
單眼雙上轉肌麻痹在第一眼位時垂直斜度較大可伴有同側眼的拮抗肌和對側眼的配偶肌功能過強,因此,手術應以減弱拮抗肌和(或)配偶肌矯正垂直斜度為主。健眼注視時則減弱患者的下直肌和上斜肌;如患眼為注視眼,按Hering法則健眼上斜明顯,可考慮減弱健眼的上直肌和下斜肌,這樣可照顧到正前方和下方注視野不出現復視。根據上述原則和垂直斜度採用如下手術設計。
1.對垂直斜度小於30△者行患眼下直肌後徙 ;30△~50△者行患眼下直肌和健眼上直肌後徙或下直肌截除;對大於50△者除患眼下直肌和健眼上直肌後徙或下斜肌截除外同時做患眼上斜肌截腱,以此作為第1次手術的首選方法。如合併水平斜度僅做1條外直肌後徙,這樣避免了在同一眼上同時做2條以上直肌手術而發生眼前段缺血病變。
2.對第1次手術後經6個月觀察仍殘留垂直斜度者,第2次行患眼上直肌截除或健眼的下斜肌切除術;如患眼已做2條直肌仍殘留外斜度則行健眼外直肌後徙內直肌截除術。
3.關於上瞼下垂的矯正 對於假性上瞼下垂在垂直斜度矯正術後,患眼變為注視眼,上瞼下垂消失,因此不必考慮手術;對混合性上瞼下垂僅做提上瞼肌摺疊術;對真性重度上瞼下垂,眼位矯正後Bell現象改善,為美容起見可行提上瞼肌縮短術或額肌瓣懸吊術但手術量以不引起暴露為準。
檢查
無需特殊實驗室檢查。
單眼雙下轉肌麻痹的診斷除具備上述臨床特徵外,應做如下檢查以助診斷:
1.牽拉試驗被動牽拉試驗顯示上直肌有機械性牽制,主動收縮試驗顯示下直肌與上斜肌肌力弱。
2.肌電圖檢查上直肌肌電圖放電量正常排除肌纖維化,下直肌和上斜肌均有放電現象但放電量較弱,排除下直肌和上斜肌缺如。
