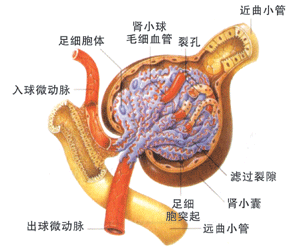
原發性腎小球疾病是指病損局限於腎小球或主要是腎小球損害的一組腎臟病。原發性腎小球疾病大多是特發的(即發病原因不明),少部分由細菌感染或藥物所誘發。對原發性腎小球疾病的分類可從兩個方面,即臨床分型和病理分型。
參照1992年原發性腎小球疾病臨床分型標準,可將其分為:
急性腎小球腎炎 為急性起病,以血尿、蛋白尿、水腫和高血壓為主要表現,並可有一過性氮質血症的一組疾病。多見於鏈球菌感染後,其它細菌、病毒及寄生蟲感染也可引起。
急進性腎小球腎炎 臨床起病過程和表現類似急性腎小球腎炎,但腎功能急劇壞轉、早期出現少尿性急性腎功能衰竭為特徵,病理表現為大量新月體形成的一組疾病。
慢性腎小球腎炎 為病情遷延、病變進展緩慢、最終將發展成慢性腎功能衰竭的一組腎小球疾病。臨床以水腫、高血壓、蛋白尿、血尿及腎功損害為基本表現,但由於疾病病理類型和病期不同,它們的主要表現可相異,呈多樣化。
腎病綜合徵 主要表現為"三高一低",即高度浮腫、大量蛋白尿(≥3.5克/日)、高脂血症和低蛋白血症(血漿白蛋白≤30克/升)。只要具備大量蛋白尿和低蛋白血症診斷即可成立。
隱匿性腎小球疾病 是以無症狀蛋白尿(尿蛋白量<1克/日,以白蛋白為主)和(或)單純性血尿(持續或間斷鏡下血尿,並偶見肉眼血尿,其性質為腎小球源性)為臨床表現的一組腎小球疾病。病人無水腫、高血壓及腎功能損害。
"急性腎炎 "、"急進性腎炎"、"慢性腎炎"、"隱匿性腎小球疾病"也都不是獨立的疾病,都是由多種腎小球疾病所組成的綜合徵,特別是數十年來腎活檢的廣泛開展,使過去認為的單一疾病已需要進一步分類。如隱匿性腎炎實際上包括IgA腎病、非IgA型系膜增生性腎炎、薄基底膜腎病等多種原發性腎小球疾病。隨著診斷水平的提高,越來越多的在臨床上表現大致相仿,但病因、發病機理、治療反應、預後各不同的獨立疾病被發現和確認。因此,將上述各種"病"換之為"綜合徵",而將隱匿性腎炎更名為"無症狀性血尿和(或)蛋白尿"更為合適。因為蛋白尿、血尿,特別是肉眼血尿是不能認為是"隱匿"的。
護理措施
1.休息:孩子患病後的前兩周應臥床休息,以減少併發症的發生;待水腫消退、血壓正常、肉眼血尿消失,可下床輕微活動或作戶外散步;病後2-3個月如病情恢復順利,尿化驗各項指標正常,可以上學,但要避免體育活動,一般病情穩定半年後,可恢復正常活動。
 原發性腎小球疾病
原發性腎小球疾病2.飲食:飲食應根據病情加以選擇,發病初期患兒水腫、血壓高、尿少,應選擇無鹽飲食,為了調劑口味,可加一些無鹽醬油;如水腫消退,可改為低鹽飲食,就是一半是無鹽菜,一半是正常鹹味菜,兩種合併在一起就是低鹽菜了。
注意觀察病情變化:
①注意觀察尿量、尿色:患兒尿量增加,肉眼血尿消失,提示病情好轉。如尿量持續減少,出現頭痛、噁心、嘔吐等,要警惕急性腎功能衰竭的發生。病初1個月內,每周留尿標本作尿常規檢查1-2次,盛放尿的瓶子要清潔,不能隨便找個曾經盛過飲料的瓶子,因瓶中有糖、蛋白質等成分,會影響檢查結果。留取每天晨起第一次尿較好。
②觀察血壓變化,若血壓出現突然增高、劇烈頭痛、頭暈眼花、嘔吐等,提示並發了高血壓腦病。
③密切觀察呼吸、心率或脈率等變化,警惕心力衰竭的發生。
一旦發現上述急性腎功能衰竭、高血壓腦病、心力衰竭的表現,應立即送患兒到醫院診治。
治療
原發性腎小球疾病診斷要點一
什麼是原發性腎小球疾病?病變主要位於腎小球的腎臟疾病稱腎小球疾病。分為原發性和繼發性兩種。當病因不明確、腎小球病變是患者的唯一和主要病變時,稱為原發性腎小球疾病。
常見原發性腎小球疾病有:
原發性腎小球疾病1:微小病變性腎病
光鏡下顯示:腎小球基本正常或僅表現為輕度節段性系膜及基質的增生。
免疫病理:多為陰性或微弱陽性。
電鏡表現為腎小球上皮足突的廣泛融合。
腎小球輕微病變:這是一個病理性術語,指的是一組疾病的早期或恢復期表現。光鏡下腎小球可基本正常,也可表現為局灶節段性系膜細胞及基質的增生;免疫螢光:常無免疫複合物沉積或可見少量IgM、C3在腎小球內沉積;電鏡有時可見少量電子緻密度較低的物質在系膜區沉積。
原發性腎小球疾病2局灶性腎小球腎炎
光鏡下顯示:病變腎小球呈局灶性分布,病變類型可以是壞死性、增生性或硬化性。
免疫病理:IgG和C3呈強弱不等在系膜區或毛細血管壁沉積。
電鏡:系膜區可見低密度電子緻密物沉積,上皮細胞足突節段性融合。
原發性腎小球疾病3.局灶節段性腎小球硬化
光鏡:病變腎小球早期呈局灶節段性分布,病變部分系膜基質增多呈無細胞硬化或玻璃樣變,後期可見球性硬化,塌陷性腎小球病型,呈現GBM塌陷,上皮細胞嚴重空泡變性。
免疫原理:可見了C3或IgM系膜區節段性沉積或陰性
電鏡:上皮細胞足突廣泛融合,病變部位系膜基質增多,有時伴有電子緻密物。