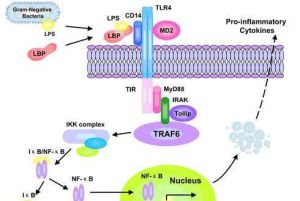
當病灶或血流中革蘭氏陰性病原菌大量死亡,釋放出來的大量內毒素進入血液時,可發生內毒素血症。大量內毒素作用於機體的巨噬細胞、中性粒細胞、內皮細胞、血小板,以及補體系統和凝血系統等,便會產生白細胞介素1、6、8和腫瘤壞死因子α、組胺、5羥色胺、前列腺素、激肽等生物活性物質。這些物質作用於小血管造成功能紊亂而導致微循環障礙,臨床表現為微循環衰竭、低血壓、缺氧、酸中毒等,於是導致病人休克,這種病理反應叫做內毒素休克。
 內毒素休克
內毒素休克介紹
關於內毒素休克,過去曾有過慘痛的教訓。20世紀40年代青毒素剛問世的時候,醫生髮現青黴素對腦膜炎奈瑟菌引起的流行性腦膜炎療效非常顯著。因此,凡發現這類病人,一律優選青黴素進行治療;且按照一般規律,用藥劑量隨病情嚴重程度而遞增。結果發生了意外,用大劑量青黴素治療重症腦膜炎患者時,不少發生了內毒素休克而死亡。後來經過研究分析,發現了其中的原委。病情嚴重的患者,體記憶體在的病原菌數量多,醫生採用大劑量“轟炸”,意欲“一舉殲敵”。快速、徹底殺滅病原體,這種戰略無可非議,但有些醫生忽略了另一方面,即流行性腦膜炎的病原菌是屬革蘭氏陰性菌的腦膜炎奈瑟菌,其致病物質是內毒素,而內毒素是要在病菌死亡後再放出的。如今用大劑量青黴素一下子將全部病菌殺死,也就是使大量內毒素一次放出,促成了內毒素休克,加速了患者的死亡。隨著醫學的進步,現在醫生遇到這類病人,一方面仍然要用大劑量的有效抗菌藥物去對付,同時要加用激素類藥物,以保護對內毒素敏感的細胞不對內毒素誘生的細胞因子發生反應,從而度過“休克”難關。猶如外科手術時,採用麻醉藥使病人喪失痛覺一樣。
發生機理
(1)內毒素作用於血管內皮細胞、血小板和中性粒細胞,而使大量血小板和中性粒細胞聚集和粘附在微循環內(特別是肝和肺內),血流受阻(血小板和中性粒細胞的聚集和粘附,早期是可逆的,可被血流衝散)。同時,內毒素還可激活補體,使組織胺和5-羥色胺釋放,激活激肽系統,產生緩激肽,而使血管擴張,毛細血管開放數目增多(組織胺還使肝、肺微靜脈和小靜脈收縮),結果大量血液淤積在微循環內,回心血量和心輸出量減少,血壓降低。
(2)由於心輸出量減少,可使交感神經興奮和兒茶酚胺增多,內毒素還有擬交感作用,可引起小動脈收縮和動靜脈吻合支開放,毛細血管內動脈血灌流減少。
(3)內毒素損害血管內皮細胞、激活凝血因子Ⅻ、促使血小板聚集和釋放,再加上微循環淤血,通透性升高,血液濃縮,容易產生播散性血管內凝血(詳見《播散性血管內凝血》)。播散性血管內凝血在內毒素性休克中較為常見,有的是先發生播散性血管內凝血,而導致休克的發生和發展。
(4)內毒素性休克,除由於微循環動脈血灌流不足,使細胞代謝發生障礙外,內毒素還可直接損害細胞(線粒體腫脹),抑制氧化過程,而引起細胞代謝和功能變化。例如給動物注射內毒素後,在未出現嚴重的微循環障礙之前,就可發現血漿內溶酶活性升高,心肌抑制因子的產生,心肌收縮性減弱。因此內毒素對細胞的損害在休克發生過程中,也有一定的意義。