計算
C = ⊿V / ⊿P = 1 / T,式中C代表順應性、⊿V代表容積改變、⊿P代表壓力改變、T代表呼吸系統的彈性,順應性與呼吸系統的彈性兩者之間是互為倒數關係。順應性的單位是:L/ cmH2O。順應性的正常值肺為 0.2,胸廓為 0.2,因為胸廓與肺為串聯繫統,所以呼吸系統總的順應性為 0.1。
肺順應性檢查的適用範圍
①各種類型的肺纖維化、胸膜纖維化等限制性肺疾病。
②肺水腫、肺充血。
③急性呼吸窘迫綜合徵。
④肺氣腫。
⑤小氣道功能測定。
⑥機械通氣和呼吸監護。
肺順應性(C)正常值
男性:Clst(170±60)ml/cmH2O,Cldyn20(230±60)ml/cmH2O(1cmH20≈0.098kPa)。
女性:Clst (110±30)ml/cmH2O, Cldyn20(150±40)ml/cmH2O。
測量方法
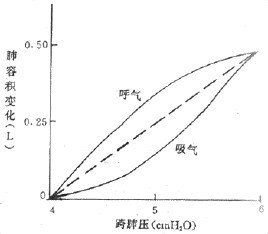
1、靜態法:正常呼氣末以及吸入了已知容積的氣體後,屏住呼吸,測量胸內壓,用更大的吸氣量反覆若干次,繪出壓力和容積之間的關係,其斜率就是順應性。
2、動態法:利用呼吸周期的兩個零氣流點(不需要壓力來克服氣道阻力),在這兩點的跨肺壓都用來克服彈性回縮。測量受試者逐漸增加潮氣量時的這兩點壓力,將其繪出一條容積相對胸內壓的改變曲線,斜率就是順應性。
成人整個肺的順應性是 0.2,一葉肺為 0.033;而新生兒的肺順應性是 0.006;所以順應性作為肺的彈性阻力指標,除非與肺的容積聯繫在一起,否則它是一個沒有意義的數值。因此引入比順應性概念。既在判斷肺組織是否有正常的彈性回縮,必須知道順應性和測量順應性時的肺容積,也就是比順應性的大小。
比順應性 = 順應性 / 肺容積 = 0.067。
成人肺活量3升,比順應性為 0.2 / 3 = 0.067;新生兒肺活量0.09升,比順應性為 0.006 / 0.09 = 0.067;由此看來用比順應性判斷肺的彈性阻力的大小更有可比性。
臨床套用
1.肺順應性降低可見於一些肺部疾患:限制性肺疾患,包括各種類型纖維化、胸膜纖維化等;肺水腫、充血;呼吸窘迫綜合徵,由於肺泡表面活性物質減少。
2.小氣道疾患的動態順應性改變 吸氣和呼氣時肺泡充氣和排空的速度,決定於時間常數,後者為肺順應性與阻力的乘積。在正常情況下,各部位肺泡時間常數應相同,故動態順應性不受呼吸頻率的影響。肺泡根據其吸氣時充盈的快慢可分為“快速肺泡”和“慢速肺泡”,“快速”肺泡為低阻力低順應性,而“慢速”肺泡系高阻力高順應性。在慢速呼吸時,各肺單位有充分時間吸入或呼出氣體,因此雖然各肺單位時間常數不一,但對肺泡擴張程度不均所起的影響較小;而當快速呼吸時,由於吸氣時間短,有病變的肺單位不能及時充盈,因此肺泡擴張受限制,所以在小氣道疾患,肺順應性受到呼吸頻率的影響,呼吸頻率增快時,順應性減低,稱為頻率依賴性順應性。
3.肺氣腫 由於肺泡壁破壞,彈力組織減少,故靜態順應性增加;但肺氣腫時,由於肺彈性減弱,對支氣管環狀牽曳力也減弱,病變部位支氣管常易塌陷甚而閉鎖,以致肺單位充氣不均,出現動態肺順應性減低。
4.肺順應性檢測在臨床上也用於避免麻醉期間機械通氣時呼吸機氣道漏氣、氣管導管管腔阻塞、扭曲以及支氣管痙攣、分泌物滯留、肺水腫、胸腔積液、膈肌上抬等患者肺部異常情況。
發展歷史
1949年 Buyten套用食管下放置導管技術測定胸內壓和肺順應性
1950s Otis等(1950)和Dubois等(1956)分別提出強迫震盪技術測量肺部參數 1964年Millic-Emili等改進了測定方法,提高了測定準確性,方法是讓受試者吞下帶有薄壁氣囊的導管至下胸段食管,呼吸過程中食管內壓的變化來間接指示胸膜腔內壓的變化,同時測量潮氣量,可分別計算出肺、胸廓及其總順應性。
1991年 旁氣流通氣監測儀是一種新型通氣監測技術,能連續動態監測患者
通氣壓力、容量、流率、阻力和胸肺順應性等指標,具有準確、連續、方便、適用範圍廣等優點,是迄今較為理想的通氣力學監測技術。
1997年 肺動脈壓力波形面積測定順應性