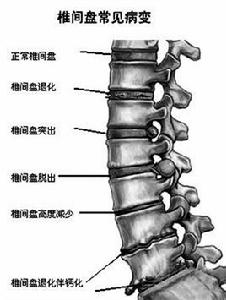
病因
胸椎間盤突出症的發病率比較低,但是隨著各種檢查手段的不斷提高,該病的臨床確診率不斷提高。青壯年時,髓核吸水性強,膨脹性大,纖維環一旦破裂,髓核因為壓力過大而突出。年老髓核因為脫水而膨脹力減小,纖維環雖破裂,但髓核多不突出。胸椎間盤突出症,臨床雖然少見,但是一旦發生,其造成的病理損害比較嚴重,甚至可以引起癱瘓。這與胸椎管腔代償性間隙小及胸椎血供差有關,尤其在T4-9之間的血供最少。
胸椎間盤突出症(thoracic disc herniation) 在臨床上較為少見,僅占所有椎間盤突出症的 0.25% ~ 0.75% 。隨著對本病認識的不斷深入及影像學診斷技術的不斷發展,尤 其是磁共振( MRI )檢查套用的日益廣泛,本病的診斷率有上升的趨勢。其臨床表現較 為複雜且缺乏特異性,容易發生誤診或漏診。一旦發病,脊髓壓迫症狀多呈進行性發展,致殘率較高。故診斷一經確立,多需外科手術治療,而手術治療技術本身亦存在著一定的難度和風險。
1.脊柱損傷或慢性勞損本病大多是由於脊柱受損傷或慢性勞損所致。創傷因素包括脊柱的扭轉運動或搬重物等,據統計 50% 的胸椎間盤突出症與創傷關係密切。
2. 胸椎退行性改變退變是胸椎間盤突出症的發病基礎。本病也可發生在較年輕的椎間盤退變不明顯的患者,由於明顯的外傷致椎間盤破裂、突出而發病。胸椎間盤突出症發病率高可能與該節段活動度大、間盤退變發生早有關。
胸椎間盤突出症所至臨床症狀及體徵的產生機制可為血管因素、機械因素或兩者兼而有之。胸段脊髓(特別是 T4 ~ T9 節段)血供薄弱,代償功能差,尤其是腹側受壓後易發生損傷產生症狀。
分型
胸椎間盤突出症的分型取決於突出的節段和部位,分型有助於治療術式的選擇和確定。 根據突出的部位可分為:中央型、旁中央型、外側型和硬膜內型。中央型突出以脊髓損害症狀為主,而外側型突出多表現為根性症狀,硬膜內型突出罕見。中央型和旁中央型突出約占 70% 。突出的節段最常見於 T11 、 12 (占 26% ); 75% 的胸椎間盤突出症發生於 T8 ~ T12 之間, 即以下胸椎的發生率最高。
臨床表現
年齡
80% 患者的發病年齡在 40 ~ 60 歲之間,男女性別比例為 1.5 ∶ 1。
症狀
( 1 )疼痛:是最為常見的首發症狀,根據突出的類型和節段,疼痛可為腰痛、胸壁痛或一側、兩側下肢痛。咳嗽、打噴嚏或活動增加均可致使疼痛症狀加重;休息後上述症狀可減輕。也可發生不典型的根性放射性疼痛,如 T11 、 12 間盤突出可產生腹股溝及睪丸疼痛。 易與髖部及腎疾患相混淆。中胸段胸椎間盤突出症可表現為胸痛或腹痛。 T1 、 2 椎間盤突出 可引起頸痛、上肢痛及 Horner 綜合症,也需與頸椎病相鑑別。
( 2 )感覺障礙:尤其是麻木,也是最常見的首發症狀之一。
( 3 )肌力減退和括約肌功能障礙也時有發生。
據統計,患者就診時 30% 患者主訴有排尿功能障礙(其中 18% 同時伴有二便功能障礙), 60% 的患者主訴有運動和感覺障礙。
體徵
發病早期往往缺乏陽性體徵,可僅表現為輕微的感覺障礙。隨著病情的發展, 一旦出現脊髓壓迫症狀,則表現為典型的上運動神經元損害表現:肌力減退,肌張力增高或肌肉痙攣,反射亢進,下肢病理征陽性,異常步態和感覺障礙。當旁中央型突出較大時尚可導致脊髓半切綜合症( Brown-S ′ equard 綜合症)。
影像學
儘管 X 線平片可顯示椎間盤鈣化,但對本病的診斷多無幫助。造影 CT ( CTM )可準確的顯示脊髓壓迫的情況,但缺點在於需要多節段地進行橫斷掃描且為有創性檢 查。 MRI 檢查的優勢在於該檢查本身無創,其矢狀面和橫斷面圖像可更加精確地進行定位和評估脊髓受壓的程度;此外, MRI 檢查還有助於發現多發的椎間盤突出而無需進行多節段橫斷掃描,且有助於與其他一些神經源性腫瘤相鑑別。
鑑別診斷
由於本病的臨床表現複雜多樣且缺乏特異性,故容易發生誤診或漏診。臨床上 一旦懷疑本病,若條件許可應進行 CTM 或 MRI 檢查,結合症狀、體徵多可得出診斷。
患者就診時主訴涉及面較廣且缺乏特異性,故應從脊柱源性和非脊柱源性 疾患角度進行全面評估。與本病有類似首發症狀的其他一些神經性疾患包括肌萎縮側索硬化、多發性硬化、橫貫性脊髓炎、脊髓腫瘤及動靜脈畸形等。易與本病症狀相混淆的非脊柱源性疾患包括膽囊炎、動脈瘤、腹膜後腫瘤及其他腹部或胸腔疾患。
治療
保守治療
對於無嚴重神經損害和長束體徵的患者,可以採用保守治療。具體措施包括臥床休息、限制脊柱的屈伸活動、配戴支具等。同時配合套用非甾體類抗炎藥物控制疼痛症狀。其他治療還包括姿勢訓練、背肌功能練習、宣傳工作等。
手術治療
本病的手術治療指征包括臨床上以脊髓損害症狀為主要表現者和保守治療無效者。鑒於胸段脊髓特有的解剖學特點,該節段的手術風險相對較大。因此選擇合適的手術入路以儘可能地減少對脊髓和神經根的牽拉刺激顯得格外重要。具體的手術治療方法包括 以下幾種。
( 1 )後路椎板切除減壓胸椎間盤切除術:若試圖從後方行胸椎間盤切除,則術中必須通過對脊髓的牽拉才能使椎間盤切除得以實施和完成,常導致脊髓損害的進一步加重。因此,該術式被認為具有高度的危險性,臨床上已漸被淘汰。故不主張在治療中繼續採用此術式。
( 2 )側後方入路胸椎間盤切除術:該術式切除的範圍包括與突出椎間盤同序數及高一 序數的一段肋骨、橫突、下一椎體的椎弓根,有時亦可根據需要行半椎板切除,即敞開椎管的側後壁進行減壓,尤適用於外側型突出的椎間盤,但對於中央型或旁中央型的椎間盤突出 來說,要行椎間盤切除也同樣存在有牽拉干擾脊髓的風險。故臨床上套用時應慎重。
( 3 )側前方入路胸椎間盤切除術:該手術入路包括經胸腔和經胸膜外兩種方式。其優點在於術野開闊清晰、操作方便,對脊髓無牽拉,相對安全;尤其是在切除中央型突出的椎間盤及存在有鈣化、骨化時,優點更為突出。為目前臨床上最常採用的術式。
( 4 )經胸腔鏡胸椎椎間盤切除術:該術式是興起的胸椎間盤突出症微創治療的一種新技術。初步的臨床套用結果表明本方法術野清晰,對於中央型或旁中央型間盤突出以及伴有鈣化、椎體後緣較大骨贅時,採用本術式均可達到安全充分的切除減壓目的。同時亦預示該項微創治療技術將有更為廣闊的套用前景。