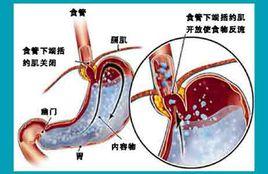
機理
1、體重減輕,降低身體脂肪負荷;
2、糾正高血脂,改善胰島β細胞的功能;
3、改變腸-胰軸、腸-腦軸神經內分泌調節功能,消除胰島素抵抗,提高胰島素敏感性;
4、手術可使胃腸的肽類激素如:Ghrelin、PYY、GLP-1胰多肽等提高胰島素敏感性的激素分泌增加,從而有助於增加胰島素敏感性,降低血糖;
5、脂肪—胰島素軸變化
第一,脂肪組織中三酸甘油脂分解產生游離脂肪酸,過多的游離脂肪酸會抑制胰島素的作用,使骨骼肌細胞對葡萄糖攝取率減低;第二,脂肪組織會產生多種蛋白質,影響胰島素的作用。
6、炎症介質變化臨床研究證實GBP手術後,IL-6和TNF水平顯著下降。
分子學闡明
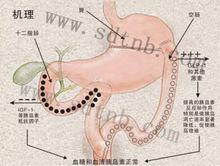 胃腸轉流術原理
胃腸轉流術原理胃轉流手術是在不切除任何組織和器官的情況下,通過改變食物的生理流向,解決了以下兩個關鍵問題,使糖尿病得到徹底治癒。
一、胰島素抵抗現象:在胃竇部和十二指腸及部分近段空腸,分布著大量的K細胞,只要一經過食物刺激,K細胞就分泌胰島素抵抗因子,這些抵抗因子與胰島素共同維持血糖平衡;糖尿病人的K細胞分泌亢進,使胰島素生理活性降低,這就是糖尿病形成的最初始的原因。
胃腸轉流手術通過胃減容術、胃腸吻合術、腸腸吻合術,改變了食物的生理流向,術後轉流區K細胞不再接受食物刺激,停止分泌胰島素抵抗因子,胰島素抵抗現象消失,糖代謝恢復正常。
二、胰島細胞非正常凋亡:由於受過量胰島素抵抗因子影響,胰島細胞凋亡速率加快,胰島功能逐漸衰退,這就是糖尿病患者病情逐漸加重的原因。術後,遠段空腸及迴腸提前接受食物的刺激,導致內分泌調節肽(PYY)、GP1等一些細胞因子的分泌增加。這些細胞因子通過“腸道--軸”使胰島細胞增殖,胰島功能恢復正常。
胃腸轉流術原理
胃腸轉流術後,胰島素抵抗現象消失,胰島不再處於過勞狀態,胰島細胞增殖,胰島組織逐漸康復,胰島功能恢復正常,糖尿病得到根治。
效果
治癒標準:
世界衛生組織(WHO)公布的治癒標準為:在未進行嚴格的飲食限制,停用包括胰島素在內的任何降糖藥物的情況下,血糖控制在空腹血糖7.1mmol/l,餐後2小時血糖11.1mmol/l以下。
手術治療糖尿病立竿見影的效力:
胃轉流(GBP)手術後半個月內,大部分患者的血糖便下降直至正常。
手術治療糖尿病的長期效力: 據資料觀察,該手術在國外已開展20多年,術後的病人沒有發現遠期的併發症。手術只是為了減少食物對胃和十二指腸的刺激,整體的消化功能並沒有改變,所以不會出現營養不良、飲食不暢的情況。相反,因為糖尿病得到治癒,患者原有的一系列併發症得到了很好的康復。比如視網膜病變、糖尿病腎病、糖尿病足、糖尿病皮炎、糖尿病性功能障礙、高血壓、高血脂等都逐漸痊癒。杜絕了嚴重併發症的發生,避免了致殘、致死情況的出現。
胃腸轉流術風險:
胃腸轉流術其風險係數大致等同於其他腹部中等手術,比如:腸道吻合術。手術時間1個多小時,創傷小,恢復快,風險低。
優勢
優勢一:糖尿病得到根治。改善了不良的內環境,患者的胰島組織負擔減輕了,功能會很快恢復;而且由於自身無法逆轉生理上的改變,杜絕了糖尿病再復發的可能。
優勢二:手術後,由於機體內環境的改善,患者的糖尿病併發症會逐漸康復,避免了糖尿病併發症引起的致殘、致死狀況的發生,患者的預期壽命大大延長。
優勢三:術後患者擺脫終身服藥打針,避免了藥源性疾病的發生。治療糖尿病的藥物大都有肝腎功能損害和胃腸道反應,對身體有嚴重的損害,胰島素套用不當,後果更是嚴重。
優勢四:術後患者無需再控制飲食,營養攝入恢復均衡,而且體重會恢復到正常範圍,將給患者生活上帶來很多方便。
優勢五:減輕了病人的經濟負擔。患者無需再終身服藥打針,而且手術治療後,糖尿病併發症不再出現。
優勢六:胃腸轉流術風險低,手術簡便快捷,術後康復快。患者術後3天就可以進食,一個星期就可以出院。術後飲食、營養吸收不受影響。相比傳統內科治療,具有明顯優勢。
適應症
1、Ⅱ型糖尿病
2、胰島功能處於代償期(胰島功能不低於正常值的30%)
3、年齡≤65歲(並非絕對,主要根據身體一般情況及胰島殘餘功能的情況而定)