簡要介紹
20世紀80年代末有日本學者發明,由光源、影像監視器、攝像記錄器、光導纖維鏡組成,其外徑僅有0.6毫米,可直視乳管上皮的變化,對於乳頭血性或漿性溢液而乳房部無腫塊物可及的乳管內微小病變的定性、定位就診,具有劃時代意義。
適用病症
乳頭溢液
各種顏色的乳頭溢液患者,尤其是血性溢液、黃色溢液患者,乳管內腫瘤性病變的發生率約為1/3—1/2,此外白色溢液的患者亦有不少病例為乳管內腫物所致,均需要手術治療。不伴乳頭溢液的乳暈區腫物
此區域的腫物多數為乳管內腫瘤或纖維瘤,與乳管關係密切,通過乳管鏡檢查可以明確病變乳管,從而指導手術準確切除腫物及病變乳管,減少術後的局部復發機會。乳暈區及乳暈周圍的漿細胞性乳腺炎
漿細胞性乳腺炎是因為乳管近端堵塞,乳管內分泌物、脫落細胞、炎症細胞堆集,從而造成了乳腺的急、慢性炎症,乳管鏡可以灌洗、收集乳管內的脫落細胞,行細胞學檢查,明確診斷;同時亦可以沖洗、疏通病變乳管,達到引流的目的;此外,若炎症比較局限,亦可以在乳管鏡下明確病變的乳管,手術切除病變乳管及局部瘢痕組織。病變表現及病症判斷
正常乳管
正常乳管管壁光滑呈乳白色或淡紅色,毛細血管清晰,彈性好,從主乳管遠端開始樹杈型的逐級分支。我們一般可以可見1~4級分支,分支開口處可見2~4個分叉口,常見為2支。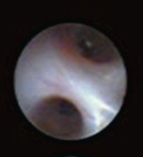
乳管內乳頭狀瘤病變
乳腺導管內乳頭狀瘤病變是一組疾病的總稱,常見的有單發性乳頭狀瘤,多發性乳頭狀瘤和乳頭狀瘤病。內窺鏡下按結節形狀分類可分蒂狀、球狀、舌狀、半球狀或扁平狀。按病變數量分類可分為單個和多個,其中單個占76%,多個占24%。乳管內乳頭狀瘤是發生於乳腺大導管內壁的良性腫瘤,大多為單發,癌變率相對較低。乳管鏡下見病變常在2、3級乳管,單個瘤體為多數,而乳管內乳頭狀瘤病的病變主要發生在小導管和終末導管,是在乳腺增生基礎上的導管上皮細胞和間質的一種增生性改變,鏡下見病變在4級乳管多個開口均有瘤體發生。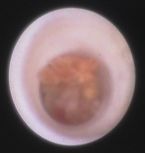
乳腺導管擴張症
乳竇角周邊易出血,管壁粗糙,彈性稍差,局部毛細血管豐富,管腔內有大量炎性降解產物(白色絮狀物),經沖洗可脫落流出。乳管內癌
內窺鏡下病變是沿管腔內壁縱橫向伸展的灰白色不規則隆起,瘤體扁平,常較乳頭狀瘤大,直徑>2mm,基地部較寬,無蒂,壁管僵硬,彈性差,有時可見質脆的橋氏結構,癌先露部常伴有出血。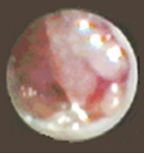
對比乳腺導管造影的優勢
1、先為乳管內窺鏡檢查能直接通過內窺鏡直觀到乳腺內的病變,而乳腺導管造影只能通過觀察到鉬靶顯像觀察到導管內造影劑的充盈缺失間接判斷乳管內占位。定位定性準確。2、在纖維乳管內窺鏡的直視下,可用定位針定位保證術中手術部位的精確,而乳腺導管造影無此作用。
3、部分乳管內良性病變還可以經纖維乳管內窺鏡做介入治療,免除手術帶來的創傷和痛苦,而乳腺導管造影僅有檢查作用。
乳管內窺鏡檢查的併發症
局部感染
檢查導管相應區域乳腺組織的局部感染,發生率小於2%,可用抗生素控制感染。乳管破裂
乳腺導管內壓力過大、硬管或光導纖維擦傷導管壁可導致乳管破裂。臨床表現為破裂導管處乳腺皮下氣腫,檢查有握雪感。乳管內窺鏡下導管腔消失,皮下黃色脂肪充滿視野,使檢查無法繼續。臨床無需特殊處理。
治療作用
1、乳管灌洗,行細胞學檢查,明確診斷,並可達到一定的治療效果。2、漿細胞性乳腺炎等疾病,病變乳管沖洗,並注入抗生素等藥物。
3、乳管鏡下網籃的使用,清楚大塊的絮狀物或疏通乳管。
4、乳管鏡下鉤針定位腫瘤性病變,準確切除病變。
5、乳管鏡輔助病變乳管微創切除手術。
