病因
乙狀結腸造口後,正常的解剖關係發生改變,在乙狀結腸與側腹壁之間形成孔隙是成為該病的潛在基礎而各種原因導致的腹腔內壓升高,則是促使該病發生的誘因。
發病機制
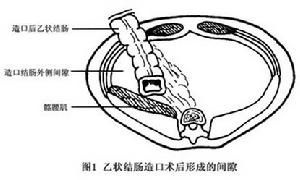 乙狀結腸造口旁溝疝
乙狀結腸造口旁溝疝乙狀結腸造口時,拖至腹壁造口的結腸與其左側腹壁之間形成孔隙該孔隙的內界為乙狀結腸,外界為側腹壁,後側為髂腰肌(圖1),似一疝環。手術時未縫合該孔隙或縫合閉鎖不良如果術後再出現顯著腹脹或腸蠕動功能紊亂,則易造成術後小腸腸管經過此異常通道疝入盆腔而形成內疝,引起小腸機械性梗阻嵌頓甚至絞窄(圖2)造口的乙狀結腸腸襻也可因通過疝環的小腸襻壓迫而發生梗阻。
急性腸梗阻時,腸管膨脹、積氣積液,腸內壓升高,可壓迫腸壁造成血液循環障礙,導致腸絞窄和壞死,水電解質代謝紊亂;慢性腸梗阻時疝環以上小腸腸壁呈慢性肥厚性炎症性改變。
臨床表現
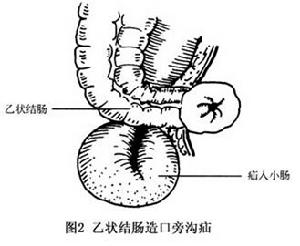 乙狀結腸造口旁溝疝
乙狀結腸造口旁溝疝該病大多數(約70%左右)發生於結腸造口手術後腸蠕動恢復期或出院前,也可發生於術後若干年。臨床表現為急性腸梗阻或慢性腸梗阻。
1.急性腸梗阻表現 病人臍周及左下腹突然出現陣發性加重的腹痛、腹脹、嘔吐、停止排便和排氣。腸鳴音亢進,可聞及氣過水聲。
2.慢性腸梗阻表現 部分病人乙狀結腸造口手術後長期腹痛、腹部不適。此種情況多為乙狀結腸旁裂孔較大,疝入盆腔的小腸內容物通過不暢引起。一旦大量腸襻疝入並經疝環壓迫、嵌頓,即可在慢性腸梗阻的基礎上,出現急性梗阻表現。
併發症:
大量腸襻疝入並經疝環壓迫嵌頓,可發生腸壁血運障礙和絞窄、壞死,臨床出現瀰漫性腹膜炎和中毒性休克表現,腹腔穿刺可有血性液體抽出。
診斷
術前診斷機械性小腸梗阻的比較容易,但確診為本病較困難,多在保守治療失敗後實施手術探查時方確診為乙狀結腸造口旁溝疝。結合以下幾點,可考慮本病的可能
1.病史 對於因直腸癌、直腸外傷行乙狀結腸造口手術者,在術後腸蠕動恢復期或出院前突然發生急性腸梗阻表現為突發的臍周及左下腹絞痛伴噁心嘔吐、不排氣排便,病情發展較快;或手術後有慢性腸梗阻表現,如表現為漸進性腹脹、腹痛,病情發展較慢等症狀。
2.體徵 腹部壓痛,下腹最明顯腸鳴音亢進後期則出現腹肌緊張、腸鳴音減弱甚至消失。
3.X線檢查 腹部透視或平片顯示小腸積氣、液平面等腸梗阻徵象。
鑑別診斷
須與低位直腸癌患者Miles手術後盆底腹膜裂孔疝、粘連性腸梗阻相鑑別有作者指出術後早期出現腸梗阻懷疑為盆底腹膜裂孔疝時,可用結腸鏡由會陰部傷口插入,如看到脫出的腸曲,即可診斷。
輔助檢查
腹部透視或腹部平片顯示小腸積氣,有階梯液面等腸梗阻徵象。
治療
乙狀結腸造口旁疝非手術治療不能解決問題故疑為本病時應行手術,以復位腸襻,縫合封閉乙狀結腸和側腹壁腹膜之間的孔隙。
對表現為慢性腸梗阻並疑診為本病者,因隨時有並發急腸性梗阻、腸絞窄、腸壞死的可能,應向病人及家屬如實說明,動員其積極接受手術治療。對表現為急性腸梗阻者,須及早手術,如無腸壞死則將小腸復位後修補閉合裂孔;已發生腸壞死,應行切除壞死腸襻、腸吻合術,並修復乙狀結腸造口旁裂孔。
預後預防
預後:
乙狀結腸造口旁疝的治療,關鍵在於修補閉合裂孔。如裂孔小,將乙狀結腸系膜和側腹膜做間斷縫合即可;對裂孔間隙太大而無法將結腸系膜與側腹膜縫合者,可用Marlex mesh修補,治療效果良好。
預防:
乙狀結腸造口旁溝是引起乙狀結腸造口旁疝的病理基礎。因此行乙狀結腸造口手術時消除和減小旁溝是預防本病的關鍵。
1.術中必須常規將造口段乙狀結腸系膜與左側壁層腹膜做縫合固定,封閉左側結腸旁溝防止小腸由左側結腸旁溝疝入盆腔形成內疝。
2.儘可能行經腹膜外途徑乙狀結腸造口,徹底消除左側結腸旁溝,使造口段乙狀結腸與左側腹壁之間不能形成孔隙。
3.乙狀結腸提出之前,剪開結腸外側腹膜,充分游離乙狀結腸和部分降結腸游離,然後將乙狀結腸外置造口於腹壁外。用4號絲線將乙狀結腸系膜與剪開的外側腹膜做間斷縫合,每針相距約1cm,縫合針數多少應根據側腹膜剪開的長短而定,縫合完畢後用手指檢查以不能通過食指為準可防止結腸造口旁溝疝、結腸造口退縮至腹腔內等併發症的發生。
4.術後腸蠕動恢復期避免套用新斯的明一類增強腸蠕動藥物。
此外中國有人認為,關腹前將小腸整理在結腸框內,上覆蓋以大網膜,可減少小腸鑽向左側結腸旁溝的傾向國外有些學者則主張採用經腹直肌或中線結腸造口代替左下腹結腸造口關腹前理順小腸置於結腸框內。而左側結腸旁溝則無需理會縫閉。
