概述
5A腫瘤生物治療是新一代腫瘤生物治療技術,具有靶向治療的特性,除了能夠直接對已經分化的腫瘤細胞起殺滅,還主要針對腫瘤發展、復發、轉移的根源以及腫瘤放化療抗藥性的關鍵——腫瘤幹細胞起作用。通過特定的免疫細胞負載腫瘤幹細胞抗原,以腫瘤幹細胞為靶點,聯合多種抗癌免疫細胞,消滅腫瘤幹細胞,實現腫瘤無增值分化能力,讓腫瘤逐漸退化萎縮,最終達到真正治癒腫瘤的目的。
5A腫瘤生物治療體系從5個方面闡述治療腫瘤作用。包括抗腫瘤入侵(anti-tumorinvasion)、抗腫瘤血管生成(anti-tumorangiogenesis)、抗腫瘤幹細胞治療(anti-tumorstemcells)、殺傷腫瘤細胞(anti-tumorcell)、提高抗腫瘤免疫(anti-tumorimmunity),綜合5種抗癌策略,大大的提高生物治療的療效。
在新一代的生物治療中,細胞的靶向性取得了重大突破,免疫細胞對腫瘤細胞的識別更為精確,使得回輸進人體的每個細胞都起到了作用,避免了傳統生物治療中免疫細胞協作不精確、不集中的問題。
北京武警二院是目前國內第一家建成生物治療5A體系的三甲醫院,也是唯一掌握通過靶向性的免疫細胞來識別腫瘤細胞、腫瘤幹細胞、抑制腫瘤血管生成核心技術的醫學機構。
5大核心細胞
5A腫瘤生物治療體系根據病人病情採用多種細胞聯合對癌細胞進行殺傷,快速降低腫瘤負荷,實現病情好轉。目前可採用DC、CIK、NK、CD3K、γδT等5種細胞聯合的多種方案。DC細胞--尋找腫瘤細胞的"雷達",即樹突狀細胞,它是目前所知人體內功能最強的抗原提呈細胞,因其成熟的時候,伸出許多樹突或偽足樣突起而得名。當人體免疫力下降,不能有效識別腫瘤細胞,便任其滋生,最終形成腫瘤。DC細胞能參與腫瘤抗原的識別、加工處理與提呈,能抑制腫瘤血管生成,同時激發免疫記憶保護。當負載有腫瘤抗原信息的DC細胞輸入人體後,將腫瘤信息傳遞給抗腫瘤細胞,使其具有識別能力,充分調動,有效殺滅腫瘤細胞。
CIK細胞--殺傷腫瘤細胞的"飛彈",即細胞因子誘導的殺傷細胞,是在體外經多種細胞因子共同誘導、培養而成的一類擁有高細胞毒性的細胞。有效抑制腫瘤生長,不損傷任何正常組織細胞,其效應細胞增殖能力強,毒副作用小。CIK細胞的抗腫瘤價值主要在於殺瘤活性強、廣譜殺瘤。
NK細胞,即自然殺傷細胞,是腫瘤細胞免疫的基礎,約占血液中所有免疫細胞的15%。NK細胞是人體內抗癌活性最強的細胞,可直接殺死癌細胞,抑制腫瘤的生長及擴散;NK細胞可廣泛識別腫瘤細胞,分泌穿孔素及腫瘤壞死因子,迅速溶解、殺傷、摧毀腫瘤細胞,最顯著的抗腫瘤價值在於NK細胞可以殺傷腫瘤幹細胞,NK細胞療法可用於多種癌症,尤其對血液腫瘤,肺癌、淋巴癌、食道癌、乳癌、肝癌等血流旺盛且血管較密集的癌症有很好的療效。
γδT細胞,是介於特異性免疫與非特異性免疫之間的一種特殊類型的免疫細胞,其主要分布於皮膚和黏膜組織,γδT細胞在抗腫瘤免疫早期,同時兼具有DC疫苗及NK等細胞的功能特點,有較強的特異性和非特異性腫瘤殺傷能力,γδT細胞在人體內含量不超過T細胞總數的5%,雖然功能強大,但由於含量低,發揮作用就非常有限,對γδT細胞進行體外高效擴增,從而達到有效的細胞量回輸人體,集中殺傷、殲滅腫瘤細胞,抑制腫瘤的復發和轉移。γδT細胞的抗腫瘤價值在於它的腫瘤幹細胞殺傷能力和輔助DC疫苗腫瘤識別能力。
CD3AK細胞,是由抗CD3單克隆抗體和IL-2共同激活誘導的腫瘤殺傷細胞,是一種新型的抗腫瘤免疫活性細胞,通過分泌可溶性細胞因子參與對腫瘤直接或間接的殺傷,具有強體外增殖能力、高效細胞毒活性,顯著殺傷腫瘤細胞,並在廣譜殺瘤的基礎上,有效抑制腫瘤生長,達到抑制腫瘤轉移的作用。CD3AK細胞用於治療各種腫瘤,尤其對於病毒相關性腫瘤效果更好。
7大技術優勢
1、抑制腫瘤血管的生成,阻止腫瘤發展2、快速消滅腫瘤細胞,實現瘤體縮小或消失。
3、有效識別腫瘤幹細胞並形成殺傷
4、提高機體抗癌免疫,防止轉移復發
5、提高生活質量,延長生存時間
6、消除放化療的耐藥和毒副作用
7、安全無毒副作用
5大作用
1、抗腫瘤入侵(anti-tumorinvasion),防止腫瘤轉移生長,經過回輸的免疫細胞可分泌抑制腫瘤生長的因子,使得腫瘤進展得到控制,新轉移將不再發生。2、抗腫瘤血管生成(anti-tumorangiogenesis),免疫細胞分泌的細胞因子能夠抑制腫瘤血管內皮細胞骨架的形成,抑制血管內皮細胞的分裂增殖及其運動遷移,並對EC產生明顯的細胞毒作用,從而抑制新生血管的形成,抑制腫瘤的生長和轉移。
3、抗腫瘤幹細胞(anti-tumorstemcells),腫瘤幹細胞是腫瘤復發轉移的關鍵,也是放化療後腫瘤出現耐藥的原因,回輸的免疫細胞負載抗原可對腫瘤幹細胞有識別和殺傷作用,能夠從根本上來治療腫瘤。
4、殺傷腫瘤細胞(anti-tumorcell),回輸的免疫殺傷細胞通過釋放端粒酶和穿孔素能夠快速的分解腫瘤細胞,使腫瘤組織縮小或消失。
5、提高抗腫瘤免疫(anti-tumorimmunity)。在腫瘤生長階段,人體的抗腫瘤免疫系統受到了抑制,回輸的免疫細胞能夠快速激活被抑制的免疫系統,這樣就能夠快速提高人體抗腫瘤免疫,提升病人生活質量。
治療流程
患者在通過化驗指標檢測後方可進行生物治療。生物治療不適用於T細胞淋巴癌患者、孕期患者、器官移植患者及嚴重器官衰竭患者等情況。生物治療的最佳時機:術後患者;放化療後,血象穩定時期患者;晚期患者。
生物治療一個療程需要15天左右,第二個療程根據患者複查時的治療效果安排,治療流程如下:
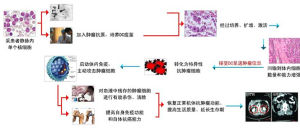 武警二院5AJ技術治療流程
武警二院5AJ技術治療流程適應症
因5A生物治療發揮識別和殺傷腫瘤細胞的功能不受MHC等因素限制,因此有廣泛抗腫瘤作用,臨床可套用於多種腫瘤不同階段的治療呼吸系統:肺癌(小細胞肺癌、鱗癌、腺癌)等
消化系統:肝癌、胃癌、腸癌等
泌尿系統:腎癌、腎上腺癌及其轉移癌等
血液系統:急慢性白血病、淋巴癌(除T細胞淋巴癌)及其轉移癌等
其他腫瘤:惡性黑色素瘤、鼻咽瘤、乳腺癌、前列腺癌、舌癌等
還包括腫瘤轉移,以及惡性胸水、惡性腹水等治療。
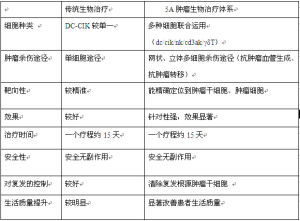
5A腫瘤生物治療優於傳統生物治療
 5A腫瘤生物治療體系
5A腫瘤生物治療體系聯合其他治療的方案與意義
(1)手術+5A生物治療(2)放療+5A生物治療(3)化療+5A生物治療意義:快速恢復手術造成的免疫損傷,提高機體免疫力;清除術後微小殘餘腫瘤病灶,防止轉移和復發;增強放療敏感性,減少放療毒副作用;促進機體免疫重建;增強機體對化療藥物的敏感性;抵抗化療藥物的免疫抑制作用;直接殺傷腫瘤細胞,縮小腫瘤;活化後產生大量免疫因子抑瘤、殺瘤;誘導腫瘤細胞凋亡;促進T細胞增殖活化;延長晚期患者生存時間。
生物治療技術發展歷程
1894年美國醫師Coley首先利用細菌毒素治療肉瘤,開啟了腫瘤生物治療之路;1973年斯坦曼博士發現了激活抗腫瘤免疫系統的關鍵細胞——DC細胞;
上世紀80年代初,美國、歐盟、日本多個國家和組織相繼開展了腫瘤生物免疫治療的臨床治療;
上世紀80年代中期,北京武警二院專家開始研究腫瘤生物治療。
1992年美國食品藥品監督管理局(FDA)正式通過把生物治療作為腫瘤基本治療方法;
第37—39屆美國臨床腫瘤學會和第七屆中國抗癌協會臨床腫瘤學會協作專業委員會共同認定腫瘤生物治療對癌症治療具有革命性的突破,是繼手術放化療後的第四大治療方法;
2009年,我國衛生部頒布《醫療技術臨床套用管理辦法》,正式把自體細胞免疫治療列為第三類醫療技術,在通過審批的醫療機構開展臨床套用;
2009年,北京武警二院成為國內首家開展生物治療的專業性科室,開展常規生物治療。
2011年,用於癌症治療的DC細胞發現人拉爾夫•斯坦曼獲得諾貝爾生理或醫學獎
2012年,科技部《十二五生物技術發展規劃》把細胞治療作為重點發展項目。
2013年初,北京武警二院成功把多種細胞的生物治療技術套用於臨床。
2013年12月,《科學》雜誌公布2013年10大科學突破,癌症免疫治療居榜首。
2014年初,北京武警二院技術升級為5A腫瘤生物治療,使得腫瘤生物技術處於國內領先地位。