病因
凡有長期持續性刺激因素,如烈性菸酒、辛辣食物、過熱飲食以及口腔不衛生等都是引起黏膜角化過度的原因。此外如貧血、內分泌紊亂、肝硬化、系統性進行性硬化症、真菌感染等因素,也會影響上皮的正常角化過程。
臨床表現
白斑多見於40歲以上男性患者,一般無明顯自覺症狀,後期白斑對於熱和刺激性食物特別敏感。如果白斑迅速擴大、增厚、皸裂、破潰、硬結時,可出現胸骨後疼痛,應進一步檢查以排除癌變。
檢查
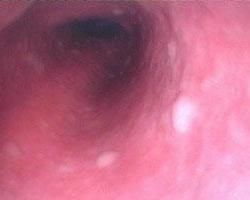
食管鏡檢查是診斷本病的重要手段。內鏡下顯示散在性白色斑塊,重者全部食管發白,白斑塊略高於正常黏膜。或見有皸裂、繼發潰瘍,白斑之間為正常黏膜。活組織檢查白斑組織呈棘細胞增厚並含有大量糖原。如果白斑較大、基底硬結、呈疣狀突起者應多處取組織活檢,以了解有無癌變。
診斷
確診有賴於內鏡下所見和內鏡直視下取黏膜活組織檢查。
鑑別診斷
 食管白斑
食管白斑1.化膿性食管炎 化膿性食管炎以異物所致機械損傷最為常見。細菌在食管壁繁殖,引起局部炎性滲出、不同程度的組織壞死及膿液形成,也可呈較為廣泛的蜂窩織炎。
2.食管結核 食管結核患者一般多有其他器官結核的先驅症狀,特別是肺結核。食管本身症狀往往被其他器官症狀混淆或掩蓋,以至不能及時發現。按照結核的病理過程,早期浸潤進展階段可有乏力、低熱、血沉增快等中毒症狀,但也有症狀不明顯者。繼之出現吞咽不適和進行性吞咽困難,常伴有持續性咽喉部及胸骨後疼痛,吞咽時加重。潰瘍型的病變多以咽下時疼痛為其特徵。食物溢入氣管應考慮氣管食管瘺的形成。吞咽困難提示病變纖維化引起瘢痕狹窄。
3.真菌性食管炎 真菌性食管炎的臨床症狀多不典型,部分病人可以無任何臨床症狀。常見症狀是吞咽疼痛、吞咽困難、上腹不適、胸骨後疼痛和燒灼感。重者胸骨後呈刀割樣絞痛,可放射至背部酷似心絞痛。念珠菌性食管炎可發生嚴重出血但不常見。未經治療的病人可有上皮脫落、穿孔甚至播散性念珠菌病。食管穿孔可引起縱隔炎、食管氣管瘺和食管狹窄。對持續高熱的粒細胞減少病人應檢查有無皮膚、肝脾、肺等播散性急性念珠菌病。
4.病毒性食管炎 食管的HSV感染常同時有鼻唇部皰疹。主要症狀為吞咽疼痛。疼痛常於咽下食物時加劇,患者吞咽後食物在食管內下行緩慢。少數病人以吞咽困難為主要症狀,輕微感染者可無症狀。
治療
食管白斑一般不需特殊治療,但應除去病因,包括戒除菸酒、酸辣等嗜好。對經久不愈,甚至病變擴大者,可在內鏡下行局部切除或電灼治療。
鏡下微波治療的適應證是:
1.食管病變的症狀明顯,排除其他消化系統疾病引起者。
2.白斑直徑大且隆起明顯。
3.病理有腸化或不典型增生或其他癌前病變者。
4.患者要求治療者。
5.家族中有食管癌病史且白斑有惡變傾向者。
有嚴重心臟疾病、食管靜脈曲張或擴張者及凝血功能障礙者為治療的禁忌證。採用胃鏡,微波治療儀是用球狀電極,治療方法為點射。
預後
食管白斑可單獨存在或者是黏膜白斑的一個局部表現。多呈良性經過,預後良好。
預防
應去除導致白斑發生的各種因素,戒菸酒,不吃過熱過冷和辛辣刺激性食物。
併發症狀
臨床必須注意,如果白斑損害迅速擴大,基底硬結,疣狀突起或發生明顯疼痛,應予以高度警惕,爭取及早進行活組織檢查和治療。以排除癌前期損害的可能。
流行病學
據統計食管白斑發生癌變者約5%。因此,片面地把不同程度的白斑,都看成“癌前期損害”是不夠恰當的。但是,臨床必須注意,如果白斑損害迅速擴大,基底硬結,疣狀突起或發生明顯疼痛,應予以高度警惕,爭取及早進行活組織檢查和治療。