概述:
人體內的鉀主要來源於食物,食物中的鉀90%以上短時間內在腸道被吸收,吸收入血液的鉀在4h內即有90%從腎排出體外。鉀離子大部分(98%)存在於細胞內,少量存在於細胞外液,且濃度恆定。組織細胞中平均含K+150mmol/L,紅細胞內含K+約105mmol/L,血清中含K+約4~5mmol/L。體內的鉀離子經常不斷地在細胞內與體液之間相互交換,以保持動態平衡。鉀是維持細胞生理活動的主要陽離子,在保持機體的正常滲透壓及酸鹼平衡、參與糖及蛋白代謝、保證神經肌肉的正常功能等方面具有重要作用。
 血清鉀結構模擬圖
血清鉀結構模擬圖血清鉀正常值
火焰光度計法:3.5~5.3mmol/L(3.5~5.3mEq/L)。
離子選擇去電極法:3.9~5.3mmol/L(3.9~5.3mEq/L)。
酶動力學法:3.5~5.1mmol/L(3.5~5.1mEq/L)。
血清鉀臨床意義:
(1)低血鉀:
①攝取減少:長期禁食、厭食、少食。
②鉀向細胞內移行:胰島素治療、鹼中毒、周期性麻痹(低血鉀型)等。
③尿中鉀排泄增加:
A.鹽皮質激素分泌增多:原發性醛固酮增多症、17α-羥化酶缺乏症、庫欣(Cushing)綜合徵、異位性ACTH腫瘤、Bartter綜合徵(低醛固酮症和低血鉀性鹼中毒的腎小球旁器增生綜合徵)、繼發性醛固酮增多症(惡性高血壓,腎血管性高血壓)、腎小球旁器細胞瘤、大量口服甘草等。
B.遠端腎小管流量增加:利尿劑(排鉀)、失鉀性腎炎。
C.腎小管性酸中毒。
D.Fanconi綜合徵(范孔尼綜合徵)。
④鉀從消化道丟失增加:嘔吐、腹瀉、結腸癌、絨毛腺癌、Zollinger-Ellison二氏綜合徵(卓-艾綜合徵胰原性潰瘍),WDHA綜合徵(水樣腹瀉和低血鉀症伴有胰島細胞腺瘤綜合徵),服用瀉藥等。
⑤大量發汗。
(2)高血鉀:
①補鉀過多:口服(特別是腎功能不全尿量減少時)或靜脈補鉀過多。
②鉀向細胞外移行:假性高血鉀症、酸中毒、胰島素缺乏、組織壞死、使用大劑量洋地黃、周期性麻痹(高血鉀型)、使用琥珀醯膽鹼等。
③尿鉀排泄減少:急慢性腎功能衰竭或細胞外液量減少等。
④皮質類固醇激素活性降低:艾迪生迪生病、腎素-血管緊張素-醛固酮系統功能低下、假性醛固酮過低症、藥物(螺內酯)等。 K
血清鉀鉀在參與蛋白質和糖的代謝,維持心肌和神經肌肉正常的應激性,維持酸鹼平衡等方面起重要作用。
3.5~5.5mmol/L
1.病理性降低
(1)鉀的攝入不足,如飢餓、營養不良、吸收不良。另外嚴重感染、敗血症、消耗性疾病、心力衰竭、腫瘤等疾病的晚期以及手術後長期禁食等。(2)鉀的過度丟失,如嚴重的嘔吐、腹瀉及胃腸引流等。(3)鉀的細胞內轉移,如家族性周期性四肢麻痹、肌無力症、給予大量葡萄糖等。(4)腎上腺皮質功能亢進,如柯興綜合徵、醛固酮增多症。(5)腎臟疾病:①急性腎功能衰竭的多尿期;②腎小管酸中度。(6)鹼中毒。(7)藥物作用:①長期使用大量腎上腺皮質激素,如可的松、地塞米松等;②使用利尿劑;③大劑量注射青黴素。
2.病理性升高
:(1)腎臟功能障礙;(2)細胞內鉀的移出:如重度溶血反應、組織破壞、灼傷、運動過度、注射高滲鹽水或甘露醇使細胞脫水。(3)腎上腺皮質功能減退,即阿狄森病。(4)組織缺氧:如急性支氣管哮喘發作、急性肺炎、中樞或末梢性呼吸障礙、休克及循環衰竭、全身麻醉時間過長。(5)酸中毒。(6)含鉀藥物及瀦鉀利尿劑的過度使用,如注射大劑量青黴索鉀或長期套用安體舒酮、氨苯喋嶺等。
空腹12小時取靜脈血。
血清鉀測定
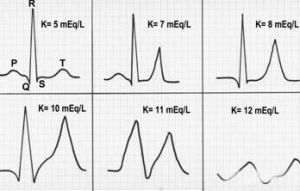 血清鉀高於5.5mmol/l的現象
血清鉀高於5.5mmol/l的現象鉀是細胞內的主要陽離子,細胞外液中含量很低,它除了與代謝有關外,細胞內、外鉀的濃度梯度對神經傳導、肌肉、心肌等活動有重要作用。維持細胞內、外鉀的濃度梯度也是依靠Na+-K+泵。鉀亦由腎臟調節,但腎臟對鉀的調節主要在慢性鉀平衡方面發揮效應,對急性鉀負荷的耐受能力主要取決於腎臟和腎以外組織,主要是肝臟和肌肉,以及小腸。在急性鉀負荷後,最初4~5小時,約一半的鉀由腎臟排泄,其餘一半中的80%的鉀轉入細胞內,以及由腸道分泌隨腸液排出。腎臟對鉀調節和腎外的鉀平衡機制受某些激素的影響,主要是腎上腺皮質激素(醋酸去氧皮質酮和醛固酮)的影響,它們有排鉀保納作用;胰島素和腎上腺素可促進肝臟和肌肉對K+的攝取。
【參考值】
3.6~5.0mmol/L(3.6~5.0mEq/L);
細胞內鉀約為110~150mmol/L(110~150mEq/L)。
【影響因素】
(1)標本不能溶血,否則結果偏高。
(2)標本應及時分離血清,時間過長,紅細胞內鉀外逸,使結果偏高。
(3)輸入葡萄糖液後所取標本常可能使結果偏低,因K+可隨葡萄糖移入細胞內。
【臨床意義】
血清濃度雖然在一定程度上能反映總體鉀的平衡情況,但並不完全一致,有時血清濃度較高,而細胞內可能低鉀;反之,慢性體內低鉀時,血清鉀卻可在正常範圍內。故判斷結果時應結合病人具體情況及其他資料(如心電圖)。
血清鉀減少
(1)鉀供應不足,如長期禁食、幽門梗阻、厭食等,鉀攝入量不足,而腎臟對鉀的保留作用差,尿中幾乎仍照常排鉀,致使血鉀降低。
(2)鉀的不正常丟失,如頻繁嘔吐、腹瀉、消化道內瘺管、胃腸道引流等喪失大量消化液,使鉀丟失;又如長期使用利尿劑,鉀自尿中大量排泄而致血清鉀降低。
(3)激素的影響,如原發性和繼發性醛固酮增多症、柯興綜合徵,或套用大劑量腎上腺皮質類固醇或促腎上腺皮質激素(ACTH),促使腎臟滯,排鉀,使鉀排泄增多,血清鉀降低。
(4)酸鹼平衡失調,如代謝性鹼中毒時,腎臟對HCO3-重吸收減少,K+隨之排泄增多,腎小管性酸中毒,H+排泄障礙或HCO3-重吸收障礙,前者使K+Na+交換增多,鉀排泄增加;後者尿中排泄HCO3-增多,使腎小管泌K+增加,K+排泄增加,致使血清鉀降低;又如糖尿病性酸中毒經糾正,細胞外鉀向細胞內轉移,同時尿量增多,尿內含大量乙醯乙酸,β-羥丁酸,K+隨之排泄增多,可出現低鉀血症。
(5)周期性麻痹,發作期間血清K明顯降低。主要是由於血清鉀大量移入細胞內,使細胞內外梯度差擴大,使肌肉動作電位不易產生和傳布,從而出現肌肉麻痹,發作間歇期血清K的水平亦偏低。
(6)血液透析,也可能引起低鉀血症。
血清鉀增加
(1)腎功能不全,尤其在少尿或無尿情況下,排鉀功能障礙可導致血鉀增高,若同時又未限制鉀的攝入量更易出現高鉀血症,這種情況在急性腎功能不全尤易發生。
(2)腎上腺皮質功能不全,可發生高血鉀,但很少增高至鉀中毒的情況;醛固酮缺乏或套用抗醛固酮藥物時,因排鈉滯鉀而致血鉀增高的趨勢。
(3)酸中毒,由於H+進入細胞內,細胞內K+向細胞外轉移,引起高血鉀。
(4)大量組織損傷、急性血管內溶血,可導致高血鉀。這是細胞內K+大量逸至血液中所致。
(5)輸入大量庫存血,因庫存血時間越久,紅細胞內鉀逸出越多,這是因為離體紅細胞能量消耗,Na+-K+泵活性漸減弱,紅細胞膜鉀離子通透性增加,大量鉀逸入血漿中。
