腦膠質瘤“生物刀”技術又稱靶向腦膠質瘤幹細胞的免疫治療技術。腦膠質瘤“生物刀”技術融合了先進的生物技術和免疫技術,利用腫瘤免疫治療中最為成熟的DC-CIK技術,通過調節和增強腦膠質瘤患者的免疫功能,靶向殺滅腦膠質瘤幹細胞這一腦膠質瘤發生、復發的根源,有效預防、延緩腦膠質瘤的復發。
 生物刀技術示意圖
生物刀技術示意圖概述
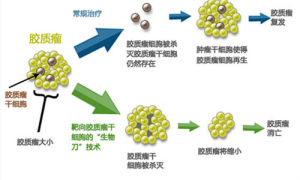
腦膠質瘤“生物刀”技術,名為“刀”,但實際上並不是真正的手術刀,它是一項針對腦膠質瘤發病根源——腦膠質瘤幹細胞的免疫治療方法。腦膠質瘤“生物刀”技術能靶向殺滅腦膠質瘤幹細胞和腫瘤細胞,有效解決腦膠質瘤的復發和轉移,克服了手術、放化療三大傳統治療方式“不徹底、易轉移、副作用大”等弊端,是國際公認的最有希望治療腦膠質瘤的第四大新技術療法。
腦膠質瘤“生物刀”技術,包括“主動免疫細胞治療”和“過繼免疫細胞治療”兩大類。主動免疫細胞治療,即給患者回輸能在體內激發抗腫瘤活性的細胞如樹突狀細胞(DendriticCell,DC)疫苗,旨在誘導自身的免疫系統對腫瘤產生特異和長久的免疫反應。過繼免疫細胞治療,即給患者回輸具有抗腫瘤活性的細胞,如細胞因子誘導的殺傷細胞(Cytokine-InducedKiller,CIK)。
原理
腦膠質瘤“生物刀”技術是指從患者自體腦膠質瘤組織中分離培養腦膠質瘤腫瘤幹細胞/腫瘤細胞製備成抗原並負載到DCs細胞中,通過DCs,可將患者本人的腦膠質瘤腫瘤幹細胞/腫瘤細胞的獨特信息傳遞給身體裡已經存在的“腫瘤殺手”——殺傷性T細胞。這種細胞可特異性地識別、殺傷腦膠質瘤腫瘤幹細胞/腫瘤細胞,並可產生免疫記憶效應,有望從根本上防止腦膠質瘤的發生、復發和轉移。
腦膠質瘤幹細胞是腦膠質瘤中的很小一部分細胞,具有引起膠質瘤發生、維持膠質瘤生長的能力,在正常情況下處於休眠狀態。在適當條件下,腦膠質瘤幹細胞可分化為新的膠質瘤腫瘤細胞,因而被視為腦膠質瘤發生、復發、轉移的根源。因此,殺滅腦膠質瘤幹細胞將是決定膠質瘤長期療效的重要環節。
樹突狀細胞(DendriticCells,DCs)是迄今為止發現的功能最為強大的抗原提呈細胞,其可把腫瘤的相關信息提呈給人體內正常存在的具有殺傷腫瘤活性的細胞,在人體的免疫系統里扮演近似“雷達”的角色,處於啟動、調節、並維持免疫應答的中心環節。以適當形式的腫瘤抗原載入的DC疫苗能夠激活可識別、殺傷腫瘤細胞的抗原特異性T細胞,並可產生免疫記憶效應。
CIK細胞是外周血單個核細胞在體外經多種細胞因子共同誘導培養後產生的免疫效應細胞群,其同時具有T細胞和NK細胞這兩種人體內主要抗腫瘤活性細胞的效應,具有擴增能力強,殺傷活性高,體內抗病毒、抗腫瘤效果好的特點。
腦膠質瘤“生物刀”治療流程
主要環節
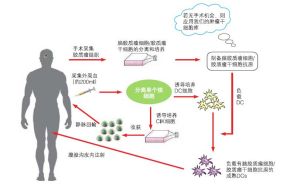
1.腦膠質瘤腫瘤組織的獲取和腫瘤幹細胞培養
如果患者需要/可以進行手術,在手術中留取患者自體的腫瘤組織,實驗室進行腦膠質瘤幹細胞和腫瘤細胞的培養。這些細胞將被製成抗原儲存起來供患者本人進行腦膠質瘤“生物刀”治療時使用;
如果患者已喪失手術機會,無法獲得自體的腦膠質瘤腫瘤組織,可在實驗室的腫瘤抗原庫和腫瘤幹細胞庫中尋找與患者的腫瘤組織學類型相匹配的抗原,在實施腦膠質瘤“生物刀”治療時負載DCs細胞使用。
2.DCs和CIK細胞培養、輸注
採集患者自身一定體積的外周血,分離單個核細胞並進行DCs和CIK細胞的誘導培養。經過培養,DCs(在培養過程中,將使用患者自己的膠質瘤幹細胞/腫瘤細胞抗原負載DCs)與CIK細胞大量擴增,達到規定的數量後短時間內將這些擴增活化的DCs與CIK免疫細胞回輸患者體內,從特異性和非特異性免疫兩個方面恢復正常的抗腫瘤免疫反應。
治療流程圖
 腦膠質瘤生物刀流程圖
腦膠質瘤生物刀流程圖腦膠質瘤幹細胞庫
腦膠質瘤幹細胞是進行靶向腦膠質瘤幹細胞免疫治療最為關鍵的環節。換句話說,實施腦膠質瘤“生物刀”治療,從手術中切除的腦膠質瘤腫瘤組織中分離、培養獲得的患者自體的腦膠質瘤幹細胞是前提。通常情況下,手術切除的腦膠質瘤腫瘤組織除製備病理切片和標本外,其餘組織都被當做醫療廢物處理(這是一個不可逆的過程)。腦膠質瘤幹細胞庫的建立,可以將手術切除的腦膠質瘤腫瘤組織以及從腫瘤組織中分離培養獲取的腦膠質瘤乾細胞儲存起來,待患者需要進行靶向腦膠質瘤幹細胞的免疫治療時,利用之前已儲存的腫瘤組織及腫瘤幹細胞進一步製備抗原負載DC,進而實施治療。腦膠質瘤幹細胞庫既解決了膠質瘤抗原稀缺的問題,同時也為那些喪失手術機會的患者提供了一個進行膠質瘤DC疫苗治療的機會。
治療周期
膠質瘤生物刀治療一個療程為期約4周,包括3-4次膠質瘤幹細胞負載DCs疫苗治療,1-2次CIK細胞治療。其中,DCs為腹股溝皮內注射,CIK為上肢肘前靜脈回輸。根據患者的療效,可選擇多個療程的治療,每個療程間隔3個月。
根據患者的病情,臨床醫生需個性化的為患者定製治療方案,可包括單純免疫治療或者聯合放化療的治療方案。
成功案例
1. 患者IngerMarieOlsen,女,32歲,挪威人,腦膠質瘤術後3年。
患者於2006年6月無明顯誘因突發出現全身強直痙攣發作,查頭顱MRI示左額頁病灶,侵犯到BRoca語言中樞,於2006年8月行腫瘤部分切除術,確診為膠質瘤(WHOIII級),並開始進行化療。後由於腫瘤進展,曾先後進行兩次手術治療和放/化療,未取得明顯治療效果。後經一個療程中藥聯合靶向神經膠質瘤腫瘤細胞/腫瘤幹細胞的DC細胞/CIK細胞治療為主體的綜合治療。首次治療於09年12月結束,PET-CT提示檢查提示手術區域邊緣腦組織代謝未見異常局灶性增高改變,患者病情基本得以控制。為鞏固療效,該患者每間隔3-4月即來華接受相同治療,共接受了3個療程的治療。目前,該名患者恢復了正常的生活狀態,生存期已經超過了24個月,遠遠超出了其國外醫生對其的預期。
2. 患者GuySpavold,男,48歲,加拿大人,腦膠質瘤術後復發2月。
患者患膠質瘤(WHOIV級),在其本國接受手術、放療等綜合治療,後因腫瘤復發2月到中國接受治療,接受了2個療程的靶向神經膠質瘤腫瘤細胞/腫瘤幹細胞的DC細胞/CIK細胞治療為主體的綜合治療。目前,患者病情穩定,無進展帶瘤生存期已超過2年。長期療效在進一步的觀察、隨訪中。
