概述
昏迷為腦功能發生高度抑制的病理狀態,主要特徵是嚴重的意識障礙,病人對體內外一切刺激均無反應。意識障礙和昏迷約占全部急症病例的3%,尤其老年人較為多見,應積極診治和搶救。
症狀
深昏迷;覺醒狀態喪失;對光反應消失;睜眼昏迷;低血糖性昏迷;失鈉性昏迷低溫性昏迷;感染誘發昏迷鎮靜、麻醉劑所致...近迫性昏迷
1.分類為確定意識障礙的程度。
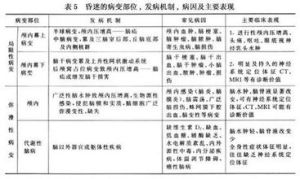
2.表現及分級昏迷屬嚴重的意識障礙,按其程度一般分為3級,即淺昏迷、昏迷、深昏迷。
(1)淺昏迷(或稱昏睡)狀態:病人意識嚴重不清晰,對外界刺激無任何主動反應,僅在疼痛刺激時才有防禦反應。有時會發出含混不清的、無目的的喊叫,無任何思維內容,整天閉目似睡眠狀,反射無何變化,咳嗽、吞咽、噴嚏、角膜等腦幹反射均存在。
(2)昏迷狀態:意識嚴重不清晰,對外界刺激無反應,疼痛刺激也不能引起防禦反應。無思維內容,不喊叫,吞咽和咳嗽反射遲鈍,腱反射減弱,往往出現病理反射。
(3)深昏迷狀態:最嚴重的意識障礙,一切反射包括腱反射和腦幹反射均消失。肌張力低下,有時病理反射也消失。個別病人出現去大腦或去皮質發作。
此外,還有2種特殊的昏迷狀態:
①無動性緘默症(睜眼昏迷):為丘腦、視丘下、上腦幹、大腦皮質扣帶回或胼胝體損傷,而動眼神經功能保存,病人眼球不時轉動。對聲音的定向反射和對視覺刺激的瞬目反射存在,但對痛覺刺激的反應甚遲鈍,可能僅引起肢體的防禦反射。不言,不動,無法交流思想,入睡時間長,有出汗和體溫障礙,多尿,為一種植物人狀態。
②去皮質狀態:病人雙眼常睜著,四肢呈去皮質強直(兩上肢肘關節、腕關節和指關節屈曲,兩下肢直伸,內鏇,兩足跖屈曲),角膜反射、對聲音刺激定向反射,吞咽反射等尚存在,對痛覺刺激的面部表情和逃避反射正常,甚或亢進。有入睡清醒反應,也是一種植物人狀態。病變部位為兩側大腦皮質的廣泛損害或白質的彌散變性所致。
診斷:
1.病史必須向家屬、陪送人員等詳詢病史,抓住特點了解發病基礎。
(1)現病史:
①發病情況:了解發病緩急,老年人多由於慢性疾患所引起的急性併發症如高血壓動脈硬化引起的急性腦血管病變、病態竇房結引起的阿-斯綜合徵,顱內腫瘤引起的腦疝,也可由中毒、服毒、低血糖等引起的急驟發生的昏迷。
②病情變化:逐漸加重的昏迷多見於代謝性或中毒性腦病及中樞神經系統感染等,這些患者在昏迷前多伴有原發病症狀,症狀亦可時輕時重,頭部外傷陷入昏迷,清醒後再昏迷,要考慮為硬膜外血腫的可能性。
③伴隨症狀:在昏迷前、昏迷時要注意有無發熱、頭痛、嘔吐、嘔血、咯血、黃疸、水腫、血壓變化、尿便異常、抽搐等症狀,以及這些症狀與意識障礙的先後次序。
(2)既往史:追詢病人有無心、肺、肝、腎等臟器的慢性疾病,有無糖尿病、高血壓及類似的昏迷史。應了解病人平日有無套用安眠、鎮靜藥或精神藥物史,以及服藥的時間與劑量;糖尿病病人注射胰島素的劑量與時間等。
(3)環境和現場的特點:
①季節:冬季要考慮一氧化碳中毒、肺部感染所致休克昏迷;夏季要想到中暑、食物中毒、中毒性痢疾等。
②晨起發現者要想到一氧化碳中毒、低血糖昏迷、服毒。
③公共場所發現的昏迷患者應注意腦血管意外,心臟驟停、阿-斯綜合徵、癲癇等。
④病人周圍的實物:將未服完的藥片、敵敵畏或農藥等收集檢驗,注意嘔吐物的氣味。
⑤發病前狀況:注意情緒改變的可能誘因。
⑥有無外傷,尤其是頭部外傷史以及調查可能發生頭部外傷的現場。
2.體格檢查
(1)應迅速確定昏迷的原因和程度。
(2)生命體徵:
①體溫:有感染、炎症時體溫升高,過高則可能為中暑,腦橋、腦室出血,阿托品中毒等;過低提示為休克,第三腦室腫瘤,腎上腺皮質、甲狀腺功能低下,低血糖等,亦可為凍傷或鎮靜藥過量。
②脈搏:過快可能為心衰、休克、高熱、感染或甲亢危象等;過緩提示顱內壓增高、阿-斯綜合徵或藥物中毒等;微弱無力示休克或內出血;不齊可能為心臟病。
③呼吸:呼吸節律的改變提示腦的不同平面損害,見表3。
深而快的呼吸見於糖尿病酸中毒,稱Kussmaul呼吸,淺而快速的規律性呼吸見於休克。此外,心肺疾患或安眠藥中毒可引起呼吸衰竭。
(3)氣味:酒味為急性酒精中毒,大蒜味為敵敵畏中毒,爛蘋果味為糖尿病酸中毒,肝臭味示肝性腦病,尿臭味為尿毒症。
(4)皮膚黏膜:注意皮膚黏膜的顏色,潮紅見於炎症及酒精中毒;蒼白可見於失血、虛脫、休克、低血糖、貧血;黃染提示肝性腦病或藥物中毒,亦須注意除外其他肝、膽、胰及血液病;發紺見於心、肺疾患;櫻桃紅色為一氧化碳中毒;出冷汗者為低血糖、休克;皮膚乾燥者為糖尿病昏迷、失水、中樞性高熱等;唇黏膜、舌有咬傷者提示癲癇。
(5)頭面部:注意頭髮覆蓋處的皮膚瘀斑或頭皮血腫;鼻孔,外耳道溢液或出血常見於顱底骨折;雙瞳孔縮小提示安眠藥或有機磷中毒;雙瞳孔散大見於深昏迷狀態,亦見於阿托品類藥物中毒;雙瞳孔不等大,可能有腦疝形成;眼底視盤水腫,為顱內壓增高表現。
(6)胸部:心界擴大、瓣膜雜音、心率快常見於心衰,心律失常見於心房顫動、心房撲動、阿-斯綜合徵等。桶狀胸、叩診反響增強、唇甲發紺、肺部聽診有囉音等提示有嚴重的肺氣腫及肺部感染,可能合併肺性腦病。
(7)腹部:肝脾腫大合併腹水者常為肝性腦病,腹部膨隆且有壓痛可能為內出血或麻痹性腸梗阻。
(8)四肢:肌束震顫見於有機磷中毒;雙手撲翼樣震顫多為中毒性或代謝性腦病;杵狀指提示慢性心肺疾患;指甲內有橫行白線,可能為重度貧血或重金屬中毒;雙下肢可凹陷性水腫,可能為心、肝或腎疾患。
(9)神經系統:重點檢查腦膜刺激征和椎體束征,包括頸強直、Kernig征、Babinski征等;發熱有腦膜刺激征常提示中樞神經系統感染;不發熱而有腦膜刺激征則見於蛛網膜下腔出血;偏癱多見於腦血管病或顱內腫瘤。