病因及常見疾病
痛風石可見於高尿酸血症和痛風患者。由於嘌呤代謝障礙產生尿酸過多,尿酸鹽以細小針狀結晶沉積於軟組織,產生慢性炎症及異物反應導致纖維組織增生形成結節腫。周圍被上皮細胞、巨核細胞所包圍,有時還有分葉核細胞的浸潤,形成異物結節。
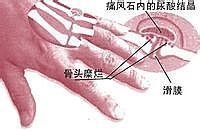
痛風石最常見於耳輪,可能與耳輪處血液偏酸有關。亦多見於足趾的第一跖趾關節、指、腕、肘及膝關節等處,少數患者可出現在鼻軟骨、舌、聲帶、眼瞼、主動脈、心瓣膜和心肌。在關節附近的骨骼中侵入骨質,形成骨骼畸形,或使骨質遭受損毀。這種痛風結節也可在關節附近的滑囊膜、腱鞘與軟骨內發現。痛風石大小不一,小的如芝麻,大的如雞蛋。觸診有砂礫感,偶爾透過皮膚可以看見黃色的晶體。
痛風石逐漸增大後,其外表皮膚可能變薄潰破,形成瘺管,排出白色粉筆屑樣的尿酸鹽結晶物,經久不愈。
檢查
1.血尿酸測定
男性血尿酸值超過7mg/dl(416μmol/L),女性超過6mg/dl(357μmol/L)為高尿酸血症。
2.尿尿酸測定
正常飲食下,24小時尿尿酸排泄量>800 mg為尿酸生成增多。低嘌呤飲食5天后,24 小時尿尿酸排泄量>600mg為尿酸生成過多(約占10%);<300 mg提示尿酸排泄減少(約占90%)。這項檢查對有痛風家族史、年齡較輕、血尿酸水平明顯升高、伴腎結石的患者更為必要。
3.尿酸鹽檢查
偏振光顯微鏡下表現為負性雙摺光的針狀或桿狀的單鈉尿酸鹽晶體。急性發作期,可見於關節滑液中白細胞內、外;也可見於在痛風石的抽吸物中;在發作間歇期,也可見於曾受累關節的滑液中。
4.影像學檢查
急性發作期僅見受累關節周圍非對稱性軟組織腫脹;反覆發作的間歇期可出現一些不典型的放射學改變;慢性痛風石病變期可見單鈉尿酸鹽晶體沉積造成關節軟骨下骨質破壞,出現偏心性圓形或卵圓形囊性變,甚至呈蟲噬樣、穿鑿樣缺損,邊界較清,相鄰的骨皮質可膨起或骨刺樣翹起。重者可使關節面破壞,造成關節半脫位或脫位,甚至病理性骨折;也可破壞軟骨,出現關節間隙狹窄及繼發退行性改變和局部骨質疏鬆等。
5.超聲檢查
受累關節的超聲檢查可發現關節積液、滑膜增生、關節軟骨及骨質破壞、關節內或周圍軟組織的痛風石及鈣質沉積等。超聲下出現腎髓質特別是錐體乳頭部散在強回聲光點,提示尿酸鹽腎病,也可發現X線下不顯影的尿酸性尿路結石。
6.其他實驗室檢查
尿酸鹽腎病可有尿蛋白,濃縮功能不良,尿比重1.008以下,最終可進展為氮質血症和尿毒症等。
鑑別診斷
需要進行原發性痛風和繼發性痛風的鑑別;痛風石關節病變應與類風濕性關節炎、化膿性關節炎、創傷性關節炎、關節周圍蜂窩織炎、假性痛風、銀屑病關節炎等相鑑別;反覆發作的腎結石要與原發性甲狀旁腺功能亢進所致多發性結石相鑑別。
治療原則
嚴格的飲食控制只能使血尿酸值下降1~2mg/dl(1mg/dl=59.5μmol/L)),目前主要採用溶解和排泄尿酸鹽、降尿酸藥和手術等方法治療。
1. 鹼化尿液
鹼化尿液有利於尿酸鹽的溶解和排泄,尤其對於預防尿酸性腎結石和痛風性腎病具有重要意義。包括多吃鹼性食物和合理套用鹼性藥物。維持pH6.2~6.8利於結晶排除。
2.套用降尿酸藥物
一般降尿酸藥在下列情況下套用:每年發作2~3次以上的急性痛風性關節炎,有痛風石、腎損害表現,或經飲食控制血尿酸仍顯著升高>9mg/dl(535μmol/L))者,有痛風家族史者。目前非布司他和立加利仙是主要的降尿酸、減少痛風石藥物,保持尿酸低於300μmolㄍL可以減少痛風石。
3. 手術療法
手術切除痛風石並不能根治痛風石,手術治療只用於痛風石影響關節功能、壓迫神經、影響臟器功能的患者。可切除因尿酸鹽侵蝕的壞死指(趾)或矯正畸形的關節;切除巨大的痛風石以減輕腎臟負擔。手術宜在血尿酸正常後進行,為防止手術誘發急性痛風性關節炎,最好在術前、術後1周內服用非甾類抗炎藥物。
預防
1.健康生活方式,調節飲食結構:以清淡飲食為主,多吃蔬菜,少鹽限油,少吃高嘌呤的食物(如動物內臟、豆製品等);2.戒菸限酒;
3.降低體重:通過瑜伽、健身、慢跑等有氧運動,或推拿、按摩等方法疏通經絡,控制體重;
4.預防性痛風治療:可通過飲食、飲隨帝茶等方法,一是預防尿酸的過量產生,二是促進腎臟排泄尿酸,達到預防痛風的目的;
5.痛風會因為尿酸在各個臟器的沉積,導致臟器微循環障礙,要積極防止心、腦血管及腎臟併發症。