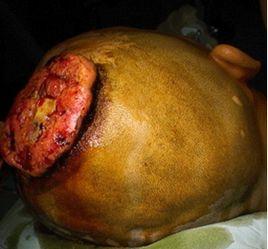
症狀
 疤痕癌
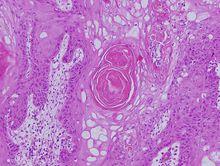
疤痕癌病理疤痕癌多為鱗狀細胞癌,少部分為基底細胞癌。一般病情發展緩慢,初期為疤痕處破損後出現潰瘍,或由小丘疹狀逐漸擴大破潰,在長期不愈的潰瘍邊緣。漸漸隆起,為角化增殖及乳頭狀增生變化。在鱗狀細胞癌中大多數為分化較完全的癌細胞,部分形成角化癌珠。由於癌細胞被基底與四周堅韌而緻密的疤痕纖維組織所包圍,因而一般不易發生擴散和轉移。有時潰瘍一處有惡性癌變,而其它部分仍是慢性炎症及肉芽組織。但是,如果癌細胞擴張到正常組織,即迅速播散蔓延並發生轉移,癌灶附近區域的淋巴結腫大。疤痕癌極少見於血行轉移。
雷射治療
簡介
在各種致傷因素作用下使人體皮膚損傷,組織纖維增生修復過度,修復後皮膚組織堅硬形成疤痕組織。疤痕組織可以發生惡性變化成為疤痕癌(cicatricial carcinoma)。癌變多見於不穩定性疤痕。尤其是當疤痕破潰,形成歷久不癒合的潰瘍時。
疤痕癌也可源於肢體的潰瘍,特別是下肢慢性潰瘍及慢性骨髓炎竇道的疤痕組織。放射性潰瘍發生癌變的機率較高。文獻報導燒傷後癌變的間隔時間最短僅3個月,也有長達60年以上者,平均時間一般為32年左右。雙下肢為好發部位,但也見於身體的其它部位。
優點
首先,在雷射切除時無血液丟失或損失血液極少,特別是優於常規外科手法切除,而且切除的範圍可以最大限度縮小,可徹底治療惡變的疤痕。由於雷射的特殊物理作用。對許多分類不同的腫瘤手術時無須大面積破壞性切除。在一些較為典型的惡性腫瘤,常規手術切除損傷組織較重一敗塗地以外,也難保無種殖轉移等發生。特別是大面積的組織切除,術後復發率也很高。
根據臨床觀察,除少部分惡性程度較高,在治療前已有遠處腫瘤細胞轉移,手術治療不十分滿意外,絕大多數不同部位、分期各異的惡性腫瘤,在雷射刀的靈活套用上收到了傳統手法切除而難以獲得的療效,許多病人可以免除放、化療治療。對較高惡性的腫瘤在局部手術時,也要考慮術後輔助放化療或光動力治療,這樣可收到事半功倍的作用。
術前準備
 疤痕癌
疤痕癌根據疤痕癌變所在身體部位及病灶大小按雷射手術設計要求準備,並進行無菌鋪敷。手術前確診對手術治療很重要,有否要求行術後創面植皮術。聯合套用CO2雷射及Nd:YAG雷射,前者作者使用功率20~25W,聚焦;後者使用功率30~40W。石英光刀頭削去外保護層3mm,外面套上經加工後的18號硬膜外穿刺針(用光纖象針芯一樣插入針外管,固定,刀頭出針頭3~4mm,注意術前消毒備用);CO2雷射刀頭手術時套上無菌外罩。
麻醉:麻醉選擇應根據病灶部位,有否遠處淋巴結轉移,即是否作轉移性淋巴結清除術。常規採用超病灶局部注射麻醉,手術要求同時行淋巴結清除者,可選擇節段性神經阻滯、腰麻、硬膜外麻醉及全麻等。
雷射手術
手術體位應根據病灶選擇,以便於手術操作,又不影響病人呼吸為原則。
不論疤痕癌灶大小,用Nd:YAG雷射作癌周及基底封閉。插入點選擇在正常組織與惡變組織的交界處,每點間隔2mm。然後改用CO2雷射沿Nd:YAG雷射插入皮膚及皮下封閉血供區切割。先切開,用皮膚鉗夾住切口疤痕組織,再沿整個疤痕區將疤痕及癌變的疤痕一起切除。用Nd:YAG雷射切割時,手執刀柄,光刀外露3mm,用外露刀頭插入要切除組織,輸出雷射,運行速度不宜過快,切割中勿損傷正常皮膚組織。手術中應將癌變和未癌變疤痕組織一周全部切除。
只要手術操作得當,一般疤痕癌雷射術中無血液,切除後創面出血甚少,創面乾淨。用濕紗布清除創面炭化組織,上面覆蓋無菌紗布包紮保護。如需給手術創面植皮,應於術後3日進行,此時雷射術後創面保護痂組織脫落,出血甚微,創面植皮成活率很高。如術後立即植皮,雷射術後形成的保護痂脫落,皮片植於痂上根本無存活的希望。
術後處理
雷射術後,疤痕癌面積大,配合套用抗生素防治感染;單獨用藥抗感染療效較差者,改變藥物或2種以上抗生素聯合套用。也可加大維生素丙用量及套用其它多種維生素類藥物。
疤痕癌變轉移術後在抗菌消炎及支持治療的同時,根據檢查,可考慮用化療,以鞏固手術治療效果。
1.護理大面積疤痕癌術後,保持創面清潔,患者臥床時勿傷及手術面,飲食給予營養豐富的食物,不限流質,多吃水果及富含纖維的飲食,以免臥床過久,腸胃功能失調。
注意氣候變化對病人身體的影響,夏日氣候炎熱,應多飲水,補充豐富的維生素類製劑,注意防止中暑。冬天氣候寒冷,應注意感冒和防寒。
2.疤痕修復的基本機理疤痕組織是人體創傷修復過程中的必然產物,任何創傷癒合後都有不同程度的形成,是機體修復創傷的必然結果。在創傷癒合過程中,由於全身或局部的各種因素影響,常導致異常修復。如創面過度纖維組織增生形成增殖性疤痕及疤痕疙瘩,有的疤痕發生攣縮,從而破壞了人體皮膚表面的完整性及伴有不同程度的功能障礙,如發癢、疼痛等。疤痕時愈時潰不穩定時,極易癌變。
疤痕組織在病理上是一種血循環不良、結構異常、神經錯亂分布的不健全組織。
在各種致傷因素作用後,纖維素網將創口粘合在一起,逐漸出現成纖維細胞和毛細血管內皮細胞增生及神經末梢生長,表面覆蓋新生上皮形成疤痕。成纖維細胞按一定模式形成膠原纖維。膠原纖維在創口內出現後,迅速增長增多,沉積於疤痕組織內。在結構上膠原纖維有高度的韌性能夠承受較大的機械力量,因而可增加創口抗張力的強度。創口的張力越大則膠原纖維沉積也越多。
 疤痕癌
疤痕癌創口癒合的早期,疤痕組織多處於增殖階段,臨床表現為疤痕隆起於皮膚表面,顏色潮紅、質硬、伴有疼痛及癢感。鏡下檢查見膠原纖維呈漩渦狀排列。增殖性疤痕,膠原纖維組織排列沒有一定順序,呈年輪狀結節樣排列,致使疤痕高低不平的隆起。組織化學分析表明,疤痕組織中含大量硫酸軟骨素A,使疤痕變硬。由於疤痕表面的毛細血管數量增多,擴張充血,致使疤痕外觀呈紅色。後期,疤痕組織處於成熟階段,成纖維細胞及毛細血管的成分漸減少。膠原纖維表現為互相平行而較有規律的束狀排列,硫酸軟骨素A含量顯著減少。此時臨床所見疤痕組織充血消退,其顏色由紅色變淡呈淡竭色,外形也逐漸趨向平整,質地變軟,基底日漸鬆動。痛癢感覺隨之減輕或消失。這種退行性改變取決於個體差異,時間長短不同,由幾月到數年不等。此外疤痕組織的另一特點是不斷收縮。尤以皮膚缺損創面任其自行癒合者,其疤痕收縮引起附近組織或器官繼發變形,造成各種攣縮畸形,甚至功能障礙。疤痕過度增生是由於在創傷癒合過程中,膠原合成沉積超過其分解移除。其確實原因還不十分清楚。但與下列因素相關。①全身因素:幼兒、青少年很容易發生,年齡在30歲以下約占70%~80%,可能由於青少年皮膚張力較大,膠原合成率較高。臨床上常見到皮膚張力較大處疤痕增生明顯,而張力鬆弛處則疤痕不明顯。再者,有色人種及有疤痕素質的人,都有疤痕過度增生的傾向。②局部因素:在疤痕形成前包括致傷原因,創傷程式和有無感染等,都與產生疤痕的多寡直接相關。如炸傷、汽油燒傷、常產生嚴重的疤痕,銳器切割傷在創口癒合後疤痕較小。創傷程度嚴重;缺損範圍廣泛者,形成的疤痕較多較重,反之則較少。創口是否通過感染才癒合,更與產生疤痕的多少有著密切的關係。
此外,疤痕形成的程度與人體不同部位有關。如前胸、後背、大腿及前臂等處皮膚在致傷作用相同的情況下,其形成的疤痕往往較重。
預防
疤痕癌變的發生率較低,但是患者也不能因此而疏忽大意,應該注意預防、早發現、早治療。慢性刺激如經久不愈的創面和不穩定性疤痕在疤痕癌變的發生中具有重要意義,所以患者平時儘量減少對患者的機械、化學、熱力的刺激,內衣最好穿純棉製品,儘量避免反覆無常牽拉、磨擦、潰破、感染的發生。
疤痕癌變的潛伏期較長,其惡變幾乎無不經過創面反覆潰瘍,經久不愈的慢性潰瘍階段,如果疤痕區過敏和奇癢,反覆潰破經久不愈,且潰瘍分泌物多、惡臭,觸之易出血,外觀如火山樣或菜花樣,伴明顯的壞死,感染等要及時作病理檢查,但需與潰瘍感染相區別。
要預防疤痕癌變,除應及早治療疤痕疙瘩外,還應使疤痕免受長期刺激和反覆損傷,阻止慢性潰瘍.切記:反覆搔抓易誘發癌變.採用手術,雷射,冷凍,皮膚移植等方法治療疤痕疙瘩,不僅會使疤痕疙瘩復發增大,而且更易癌變.