病因
1.壓迫
(1)靜態壓迫自30歲左右頸椎椎間盤開始出現退行性改變,纖維環中彈性纖維含量逐漸減少,膠原纖維含量逐漸增多,髓核含水量降低,纖維環受到牽拉、壓縮負荷的能力減退,出現椎間隙減小、椎間盤膨出或突出。由於椎間隙高度減低導致椎間關節周圍韌帶鬆弛,椎體間活動度增加,在椎體上下緣出現牽拉性骨刺。椎間盤的膨出或突出、椎體後緣骨刺突入椎管,導致脊髓或神經根受到壓迫。
(2)動態壓迫當人體頸椎屈曲是脊髓被拉長,脊髓的橫截面積變小,脊髓變細;當脊髓處於仰伸位時,脊髓的橫截面積增加,脊髓變粗、變短。這時突入椎管的椎間盤以及椎體後緣的骨贅就可以壓迫脊髓腹側。
2.不穩定
當頸椎屈伸活動異常時,脊髓在椎體後緣的骨贅上反覆摩擦,可引起脊髓微小創傷而導致脊髓病理損害。另外不穩定造成的椎間關節活動增加,可刺激小關節、纖維環及其周圍韌帶內的交感神經末梢,通過竇椎神經的反射引起脊髓及神經根周圍營養血管的痙攣,導致脊髓和神經根局部缺血。受到刺激的交感神經末梢還可通過頸前交感神經鏈的反射引起整個交感神經系統的功能紊亂。
3.血運障礙
人們發現在頸椎椎間盤突出所致的脊髓受壓病理中,脊髓損害區域與脊前動脈供血區基本一致,推測可能是突出的椎間盤壓迫、扭曲脊前動脈及其分支,導致血供減少造成脊髓缺血性損害。也有報導神經根周圍纖維化束縛了根動脈導致脊髓血供減少,並強調根動脈在椎間孔內受壓是導致脊髓和神經根缺血性損害的原因。
臨床表現
1.神經根型頸椎病
頸痛、頸部發僵:常最早出現,常伴肩部及肩胛骨內緣疼痛;
上肢放射性疼痛和/或麻木:沿神經根走行和支配區放射,頸部活動、咳嗽、噴嚏時可加重;
患側上肢感覺沉重、握力減退,可有血管運動神經症狀,如手部腫脹等;
以三角肌麻痹為主要表現(無力、萎縮)。
2.脊髓型頸椎病
慢性起病,外傷後加重;
四肢麻木無力、活動不靈活;
上肢:持筷、系扣困難;
下肢:行走不便、不穩、踩棉花感、癱瘓;
胸腹部束帶感;
括約肌功能障礙;
尿頻、尿急、排尿無力、尿不盡感、尿失禁、尿瀦留。
3.交感型頸椎病
頭部症狀:頭暈、頭痛、注意力不集中等;
眼部症狀:眼脹、視物不清、乾澀等;
耳部症狀:耳鳴、耳堵、聽力下降等;
胃腸道症狀:噁心、嘔吐、腹脹、腹瀉、消化不良等;
心血管症狀:心悸、心率變化、心律失常、血壓變化等;
面部或某一肢體多汗、無汗、畏寒等;
以上症狀往往與體位或活動有明顯關係,頸部活動或勞累時明顯,休息時好轉。
4.椎動脈型頸椎病
當頸椎出現節段性不穩定和椎間隙狹窄時,可以造成椎動脈扭曲並受到擠壓;椎體邊緣及鉤椎關節等處的骨贅可以直接壓迫椎動脈,或刺激其周圍的交感神經使椎動脈痙攣,出現椎動脈血流瞬間變化,導致椎-基底動脈環供血不全而出現症狀。
檢查
1.X線片檢查
正位片可見鉤椎關節變化及椎間隙狹窄;側位片可見順列不佳、反曲、椎間隙狹窄、椎體前後緣骨贅等;過伸過屈位片可有節段性不穩定。
2.CT檢查
可顯示椎管形狀及後縱韌帶骨化,配合造影可顯示硬膜囊、脊髓和神經根受壓情況。
3.MRI檢查
可以清晰顯示椎管內、脊髓內部的改變及脊髓受壓部位及形態改變。
治療
大部分頸椎病患者經非手術治療效果優良,僅一小部分患者頸非手術治療無效而需要手術治療。
1.非手術治療
絕大部分的神經根型、交感型和椎動脈型頸椎病可以適用。包括:休息、牽引、頸部制動、按摩、理療、藥物。
2.手術治療
(1)手術目的充分減壓,恢復頸椎生理曲度,重建頸椎的穩定。
(2)手術指征脊髓型一旦確診應當積極手術。其他各型出現以下情形者考慮手術:保守治療無效或反覆發作、症狀明顯並嚴重影響患者生活和工作、出現嚴重的神經根損害。
(3)手術方式
前路:椎間盤切除或椎體次全切除加椎體間植骨融合;人工椎間盤置換術。
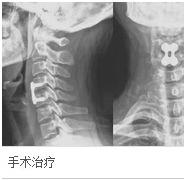 混合型頸椎病
混合型頸椎病圖示:頸前路椎間盤切除、椎體間植骨融合,鈦板內固定術
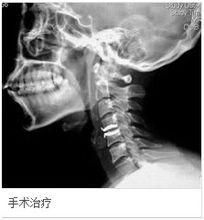 混合型頸椎病
混合型頸椎病圖示:頸椎人工椎間盤置換術
後路:椎管擴大成形術:單開門、雙開門;椎扳切除術;一期前後路聯合手術。

