疾病概述
橋本甲狀腺炎是慢性淋巴細胞性甲狀腺炎的一個類型,病因不明,有遺傳因素與自身免疫因素相互作用發病,有的可伴惡性貧血、系統性紅斑狼瘡、類風濕性關節炎等。本病90%以上發生於女性,臨床可沒有症狀,主要表現甲狀腺無痛性瀰漫性腫大,少數(不足5%)可有甲亢表現,本病病程長,多數可逐漸發展而出現甲減。
疾病特點
1.患者大量食用腥膻食物後,會出現甲狀腺腫大、疼痛。有的人還會出現甲亢症狀。
 喬本氏甲狀腺炎
喬本氏甲狀腺炎2.甲狀腺腫大,多數有壓痛,無血管雜音,有結節。
3.青春期甲狀腺腫大。
4.小腿脛前有局限性粘液性水腫。
5.患者的甲亢症狀能不服藥而“自愈”,這種情況可以反覆出現。
6.患者既有甲亢症狀也有甲低症狀。
臨床診斷
據臨床觀察,喬本氏病可分為三個階段:
早期:甲亢期。程度輕時病人僅有輕度的甲亢症狀,如食慾好、容易累、輕度失眠、煩悶急躁等。程度重時,則會出現明顯的甲亢症狀,稍服治甲亢的藥即可獲良好效果,但也容易出現藥物性甲低。也有的患者因炎症的減輕,不治而“自愈”。療效好,復發率高是本階段的特點。
中期:甲亢甲低並存期。甲狀腺組織經多次、反覆的破壞,有正常功能的細胞逐漸減少,減到一定程度就出現甲低症狀了。這時期還有一個特點,患者有甲亢症狀,但化驗指標會稍高或正常。
晚期:甲低期。分泌的甲狀腺素更加減少,臨床上已是甲低表現了。所以,本期患者補充甲狀腺素後,化驗指標雖然正常,很多人卻時時感覺不舒適,有時還會感覺有甲亢症狀。值得注意的是,也有一部分患者因感染的加重出現甲亢指標和甲亢症狀,有些著述稱之為“甲低轉甲亢”。臨床上,慢性甲狀腺炎患者的每一次甲亢的出現,都預示著甲低的進一步加重。
綜上所述,可見在慢性甲狀腺炎的發展過程中,早期並非沒有特殊感覺,只是這些感覺沒有被患者重視,未去就醫。就醫的,也因化驗結果不支持患者的陳述,被醫生忽略。中晚期,指標低的極易診斷,而指標正常和高的則極易誤診。指標正常,無法判斷,醫生讓回家觀察,過一段時間再化驗。指標高的,就被當甲亢施治。這種誤診是醫生只憑化驗指標看病的結果。
臨床治療
 喬本氏甲狀腺炎
喬本氏甲狀腺炎雖然有的慢性甲狀腺炎患者在早期或中早期有甲亢的指標和症狀,但絕不能施以手術或同位素治療,這樣會使患者極快地成為較重的甲低。結節是慢性甲狀腺炎的特點之一,是甲狀腺濾泡解體後纖維化的結果。因結節易被誤診為結節性甲亢而手術,結果仍是提前成為甲低。
因為慢性甲狀腺炎早期會出現甲亢症狀,晚期又會出現甲低症狀,在診斷時,就有人診斷為“喬本氏病伴甲亢”、“喬本氏病伴甲低”。在慢性甲狀腺炎的發展過程中,甲亢是其臨床表現之一,甲低是其必然結果,所以用“伴”字是不對的。醫生若能緊緊抓住慢性甲狀腺炎病的特點、化驗檢查特點,就可以減少誤診,使患者及早得到正確治療。
中醫治療
紫根草4~6克,煎湯內服,或開水沖泡代茶飲服。
中醫傳統醫籍里統稱甲狀腺疾病為“癭病”,認為這類疾病的發生,由於人體飲食失節、情志內傷等,造成陰陽失調、氣血失平,氣滯、血瘀、痰凝於頸項,形成甲狀腺腫大,並出現相關的臨床症狀,這其中包括有“氣癭(結節性甲狀腺腫)、肉癭(甲狀腺瘤)、石癭(甲狀腺癌)等,雖然在中醫傳統著作里沒有橋本氏病的具體名稱,但在有關其它甲狀腺疾病的治療中,敘述了不少這種疾病的臨床治驗。現代中醫學認為,橋本氏病的中醫特點是虛實夾雜,病之根本是正氣內虛,而外有癭腫,結合西醫免疫學觀點,因此屬難治之病。治療上可根據病人的具體情況,分別採取標本兼治之法,補益正氣、疏肝解郁、活血化痰、消癭散結,達到提高自身免疫能力,緩解不適症狀和消除腫大的甲狀腺的目的,此外還可以配合甲狀腺局部外用化瘀散結的軟膏,以提高治療效果。
疾病分類
喬本氏甲狀腺炎可分為八種類型:
喬本甲亢:患者有典型甲亢症狀及陽性實驗室檢查結果,甲亢與喬本病可同時存在或先後發生,相互並存,相互轉化。
假性甲亢:少數可有甲亢的症狀,但甲狀腺功能檢查無甲亢證據,TGAb、TMAb陽性。
突眼型:眼球突出,甲功可正常,亢進或減退。
類亞急性甲狀腺炎型:發病較急,甲狀腺腫痛,伴發熱,血沉加快,但攝131碘率正常或增高,甲狀腺抗體滴度陽性。
青少年型:占青少年甲狀腺腫約40%,甲狀腺功能正常,抗體滴度較低。
纖維化型:病程較長,可出現甲狀腺廣泛或部分纖維化,甲狀腺萎縮,甲狀腺功能減退。
伴甲狀腺腺瘤或癌:常為孤立性結節,TGAb、TMAb滴度較高
伴發其它自身免疫性疾病:略
檢查項目
實驗室檢查:
1.甲狀腺功能測定 血清T3、T4、FT3、FT4一般正常或偏低,即使有甲亢症狀的患者,T3、T4水平也常呈正常水平。
2.血清TSH濃度測定 血清TSH水平可反應病人的代謝狀態,一般甲狀腺功能正常者TSH正常,甲減時則升高。但有些血清T3、T4正常病人的TSH也可升高,可能是由於甲狀腺功能不全而出現代償性TSH升高,以維持正常甲狀腺功能,當TSH高於正常兩倍時應高度懷疑CLT。關於亞臨床型甲減的報導越來越多,診斷亞臨床甲減的指標是TSH水平升高。有報導經過20年隨訪觀察發現,亞臨床型甲減的CLT女性有55%可發展成為臨床型甲減。最初甲狀腺抗體陽性者,進展為甲減的速度為每年2.6%(33%),最初TSH升高者進展為甲減的速度為每年2.1%(27%)。另有報導認為,如CLT伴有亞臨床型甲減,而TSH>20nU/ml時,每年有25%可進展到臨床型甲減,而TSH輕度升高者多可恢復正常。
3.131I吸收率檢查 可低於正常,也可高於正常,多數患者在正常水平。
4.抗甲狀腺抗體測定抗甲狀腺球蛋白抗體(TGAb)和抗甲狀腺微粒體抗體(TMAb)測定有助於診斷CLT,已證明TPO(過氧化物酶)是過去認為的TMAb的抗原,能固定補體,有“細胞毒”作用,並證實TPOAb通過激活補體、抗體依賴細胞介導的細胞毒作用和致敏T細胞殺傷作用等機制引起甲狀腺濾泡細胞的損傷。TPO-Ab可直接與TPO結合,抑制TPO的活性。而TPO是甲狀腺素合成過程中的關鍵酶。TPOAb已取代TMAb用於CLT的診斷,TGAb和TPOAb聯合測定陽性率可達90%以上。就單項檢測來說,TPOAb測定在診斷CLT方面優於TGAb。據文獻報導,80%的CLT患者測定TGAb為陽性,而97%的患者測定TPOAb為陽性。但也有報導CLT患者的TGAb和TPOAb的陽性率低於50%,廣州中山大學第一附屬醫院總結了經手術後病理檢查證實的CLT 335例,其中僅有近一半的病例TGAb和TPOAb呈陽性。
5.過氯酸鉀排泌試驗陽性,碘釋放率>10%。
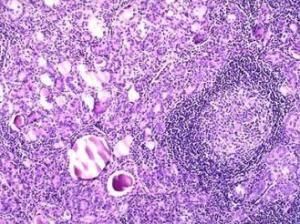
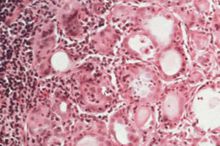
6.細胞學檢查 細針穿刺抽吸細胞學檢查(FNAC)和組織冰凍切片組織學檢查對於確診CLT有決定性的作用,CLT在鏡下可呈瀰漫性實質萎縮,淋巴細胞浸潤及纖維化,甲狀腺細胞略增大呈嗜酸性染色,即Hurthle細胞。
7.其他檢查 血沉增快,絮狀試驗陽性,γ球蛋白IgG升高,血β脂蛋白升高,淋巴細胞數增多。
B超檢查:
聲像表現為:
(1)甲狀腺兩葉瀰漫性腫大,一般為對稱性,也可一側腫大為主。峽部增厚明顯
(2)表面凹凸不平,形成結節狀表面,形態僵硬,邊緣變鈍,探頭壓觸有硬物感。
(3)腺體內為不均勻低回聲,見可疑結節樣回聲,但邊界不清,不能在多切面上重複,有時僅表現為局部回聲減低。有的可見細線樣強回聲形成不規則的網路樣改變。
(4)內部可有小的囊性變。
2.彩色都卜勒聲像表現 甲狀腺內血流較豐富,有時幾乎呈火海征,甲狀腺上動脈流速偏高、內徑增粗,但動脈流速和阻力指數明顯低於甲亢,且頻頻寬,舒張期波幅增高,又無甲亢症狀,可相鑑別。
3.甲狀腺核素掃描 顯示甲狀腺增大但攝碘減少,分布不均,如有較大結節狀可呈冷結節表現。
4.正電子發射計算機顯像系統(Positron emission tomography,PET) 利用18-氟-脫氧葡萄糖(Fluorine-18-fluorodeoxyglucose,18F-FDG)進行PET檢查,無創性檢查組織葡萄糖代謝狀況,可用於診斷各種腫瘤。甲狀腺檢查中瀰漫性18F-FDG吸收可提示甲狀腺炎,甲狀腺的淋巴組織系統的活化可能是導致18F-FDG吸收的原因,但應注意與甲狀腺癌鑑別,因為18F-FDG/PET鑑別甲狀腺惡性腫瘤和CLT還比較困難,應結合臨床其他檢查來鑑別。
注意事項
1、少食多餐,不能暴飲暴食。忌辛辣、菸酒。
2、補充充足的水分,每天飲水2500ml左右,忌咖啡、濃茶等興奮性飲料。
3、適當控制高纖維素食物,尤其腹瀉時。
4、注意營養成分的合理搭配。
5、禁食海帶、海魚、海蟄皮等含碘高的食物。由於碘在空氣中或受熱後極易揮發,故只需將碘鹽放在空氣中或稍加熱即可使用。
6、進食含鉀、鈣豐富的食物。
7、病情減輕後適當控制飲食。
食物營養
1、穀物類:碳水化合物和B族維生素
2、肉類及製品:優質蛋白質、脂肪、B族維生素
3、奶及製品:除纖維素外的各種營養成分
4、蛋及製品:優質蛋白質、高蛋氨酸
5、豆類及製品:優質蛋白質、低脂肪
6、蔬菜、水果:維生素豐富。