簡介
先天性內斜視一般在生後或生後數日內發生內斜,因患兒父母很少在新生兒時期就診,故臨床上很少見到先天性內斜視,多見的是生後早期發現有斜視。 先天性內斜視
先天性內斜視因為患兒父母對嬰兒一歲以內的雙眼眼位情況,常常不能作出準確客觀的判斷,有可能把雙眼視軸平等的不穩定性,誤認為是先天性內斜。此外在嬰兒時期,由於鼻部尚未發育完善,多有內眥贅皮及“假性內斜視”,也容易造成混淆。有些後天性調節性斜視,也可以在這個時候發生,以上這些,都可引起診斷上的混亂。
診斷
1.大多數先天性內斜視患者:第一眼位有交替注視,雙眼視力相等,向兩側看時有交叉注視,即向右看時,左眼注視,向左看時,右眼注視。少數患者無交替性注視,斜視眼可發生弱視,弱視發生率約占40%,並且弱視程度很深,伴有旁中心注視。2.斜視角大;一般大於30△,約有50%患者超過50△,遠近距離斜視角相等,且穩定,不受調節影響,偶見斜角在幾個月內有明顯改變。應該注意患兒兩眼常常不能外展,但這不是雙眼外展神經麻痹,而是繼發於交叉注視的結果。另一種情況是,先天性內斜視患兒偏斜度較大,且有弱視,但無交叉注視,此容易將有旁中心注視眼誤認為是一側外展神經麻痹。事實上,先天性單側或雙側外展神經麻痹是很少見的。先天性內斜也應與眼球後退綜合徵、Mobius綜合徵、外展神經麻痹來鑑別,其鑑別方法如下:①將患兒頭部固定於直立位,使患兒頭部輕微地水平快速及緩慢轉動,給迷路以刺激,尤其是水平半規管,瞬間可出現一細微的外展運動,發能密切觀察,可以發現;②將有交叉性注視的先天性內斜患兒,包括一眼數日,則另一眼可產生外展運動;③牽引試驗,在全身麻醉下,有交叉注視的先天性內斜患兒,牽引試驗正常,外展時被動性阻力。如麻醉加深時,內斜視可以消失,並且可呈現外斜。
3.常合併垂直性斜視:先天性內斜視患兒至2~3歲時,可出現分離性垂直性斜視表現為非注視眼上轉、外鏇,注視眼下轉、內鏇;78%患者伴有下斜肌功能過強;還可見眼球震顫,為鏇轉性或水平性,震顫有時是隱性的,僅僅在遮蓋一眼後出現,或在內收時眼震減輕,外展時眼震增加。
4.睫狀肌麻痹屈光檢查證明輕度、中度遠視占90%,雙眼屈光相近似,散光或近視也可存在。
5.AC/A正常
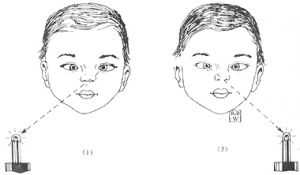
6.①測量斜視角,由於嬰幼兒不易做三稜鏡遮蓋試驗,常用Hirschberg和Krimsky方法測量,令患兒注視燈光,用基底向外三稜鏡看用多大度數能將角膜反光點映在角膜中央即為斜角。②散瞳驗光。③較大兒童做知覺試驗。
治療
手術治療先天性內斜視的方法
先天性內斜視治療主要是手術矯正眼位,爭論是何時,如何施行手術。主張手術應在6~12個月內進行,Parks認為在6~12月期間施行手術要比12~18月期間施行手術術後恢復融合功能的機會要我。根據研究材料證明,先天性內斜視在1歲以後手術矯正眼位,可以獲得兩眼融合。他們認為,在2歲以前矯正眼位,獲得雙眼中心性融合的百分率不高於生後12~18月期間進行手術者。此外,他們的研究更進一步證明,若手術後套用眼鏡矯正,即用三稜鏡或負球鏡以矯正術後殘餘斜度,則可明顯增加雙眼中心性融合率;約53%的患兒術後使用眼鏡矯正,可獲得雙眼中心性融合,而單純手術者則僅為6%。再者,小於1歲的患兒,在檢查、診斷與精確測量方面都有一定困難,如果術前準備不充分,則術後更易發生過矯正或矯正不足,所以大多數眼科醫師認為施行手術的最好時機應在生後12~18月期間進行。最遲不宜大於2周歲。認為先天性內斜視術後即使視軸平行,也不能有很好的立體視,只能獲得周邊融合(peripheralfusion),而無中心性融合,即所謂單眼注視綜合徵(monofixationsyndrome),此點亦很重要,因為它可以防止內斜復發或變為外斜視。