概述
(Gauchers disease,GD)是溶酶體貯積病(lysosomal storage disease,LSD)中最常見的一種,為常染色體隱性遺傳。法國皮特醫生Phillipe Gaucher在1882年首先報導,50年後Aghion報導神經病變性急性戈謝綜合徵是由於葡糖腦苷脂(glucocerebroside,G.C.)在肝、脾、骨骼和中樞神經系統的單核-巨噬細胞內蓄積所致。Brady等在1964年發現葡糖腦苷脂的貯積是由β-葡糖苷酶(β-glucosidase)-葡糖腦苷酯酶(glucerebrosidase,GBA)缺乏所致,為神經病變性急性戈謝綜合徵的診斷和治療提供了理論依據。
20世紀80年代以前該病還像很多遺傳病一樣,無特效治療辦法。隨著分子生物學及生物製藥等領域的進展,其診斷與治療已經有了長足的發展,目前已成為遺傳代謝病中為數不多的幾個可治性疾病之一。
神經病變性急性戈謝綜合徵於任何年齡自出生至80歲均可發病,但以少年兒童多發,7歲以下更多。可分為成人型、嬰兒型和幼兒型。
神經病變性急性戈謝綜合徵主要併發症為脾梗死或脾破裂而危及生命。合併病理性骨折,常見於股骨下端骨折,也可見股骨頸及脊柱骨折。
對於神經病變性急性戈謝綜合徵的治療,要注意營養,預防繼發感染。貧血或出血多的神經病變性急性戈謝綜合徵患者可予成分輸血、巨脾或脾功能亢進症狀明顯者,可考慮切脾,但全脾切除後雖可減輕腹部負擔,減輕貧血和出血傾向,改善發育狀態,偶可自行緩解而痊癒,但有加速肝大及骨骼破壞的可能。故應儘量延遲手術,必要時,可考慮部分脾切除術。骨痛可用腎上腺皮質激素。國外近年來採用β-葡糖腦苷脂酶治療神經病變性急性戈謝綜合徵,取得一定療效。異基因骨髓移植治療能使酶活力上升,肝、脾縮小,戈謝細胞減少,但手術危險性與療效必須慎重衡量考慮。已試用β-葡糖腦苷脂酶的正常基因插入到自身幹細胞中並進行自身移植,尚需進行繼續研究。
Ⅰ型神經病變性急性戈謝綜合徵進展緩慢,脾切除後可長期存活,智力正常,惟生長發育落後。GBA替代治療效果顯著,預後最好。Ⅰ型神經病變性急性戈謝綜合徵脾切除後,肝和骨髓中GC蓄積加快,故可早期死於肺和肝功能障礙,感染出血等。Ⅱ型神經病變性急性戈謝綜合徵多於發病後1年內死於繼發感染,少數可存活2年以上。Ⅲ型神經病變性急性戈謝綜合徵多由於神經系統症狀較重,死於併發症。由於GBA的套用,預後有較大的改觀。
遺傳性代謝性疾病產前診斷是防止遺傳病發生的有效措施之一,是人類遺傳學知識的實際套用,是優生的重要措施。在產前清楚判明胎兒是否患病,有的還可在孕早期做出產前診斷,在優生上具有“預防”的意義。因可在臨床上根據明確的產前診斷結果阻止胎兒出生,它不僅是惟一可行的優生措施,而且能減輕家庭及社會的負擔,提高人口素質。
疾病名稱
神經病變性急性戈謝綜合徵
英文名稱
Gaucher disease
別名
家族性脾性貧血;葡萄糖腦苷脂病;葡萄糖腦苷脂酶缺乏症;cerebroside lipoidosis;cerebrosidosis;familial splenic anemia;Gaucher病;glucosylceramide lipoidosis;戈謝脾腫大;腦甙病;腦甙沉積病;腦苷脂沉積病;腦苷脂沉積症;腦苷脂網狀內皮細胞病;葡萄糖腦醯胺沉積病;戈謝病
分類
1.血液科 > 白細胞疾病
2.皮膚科 > 營養及代謝障礙性皮膚病 > 脂沉積病
ICD號
D77*
流行病學
神經病變性急性戈謝綜合徵在世界各地均有報導,發病率為1/10萬~1/40萬。有些群體發病率很高,如在Ashkenazic猶太人群中發病率為1/450,大約1/10為基因攜帶者。非猶太人群發病率1/40萬,攜帶者約1/100。瑞典北方北極圈內的隔離群體中發病也較高。國內自1948年首例報告以來,已有不少病例報導,粗略統計約有百例。河北、山東、河南及遼寧報導的較多。另對產前診斷、酶替代治療、基因型與表型相關性也有報告。
病因
神經病變性急性戈謝綜合徵為常染色體隱性遺傳性疾病。是由於β-葡糖苷酶-葡糖腦苷酯酶缺乏致葡糖腦苷脂在肝、脾、骨骼和中樞神經系統的單核巨噬細胞內蓄積。
發病機制
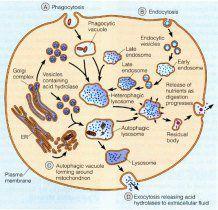
溶酶體(lysosome)是一種細胞器,即細胞內的超微結構,為單層包被的囊泡,外面是一層脂蛋白膜。它是細胞的處理與回收系統。內部液體呈酸性,含有60多種酸性水解酶,可降解各種生物大分子,如核酸、蛋白質、脂質、黏多糖及糖原等。組成細胞的各種生物大分子都處於動態平衡中,不斷被分解又不斷被再合成。通過內吞作用攝入的生物大分子也需要分解成不同的組分後,才能被利用。這些大分子的分解都是在溶酶體中進行的。
溶酶體中的每一種酶皆有各自的編碼基因。每一種酶的缺陷直接導致某一特定的生物大分子不能正常降解而在溶酶體中貯積。其共同結果都是溶酶體隨之發生腫脹,細胞也變得臃腫失常,細胞功能受到嚴重影響,最終導致疾病,稱為溶酶體貯積症(lysosomal storage disease,LSD)。
葡糖腦苷酯酶是一種可溶性的糖脂類物質,是細胞的組成成分之一,在體內廣泛存在。正常人每克脾組織(濕重)含GC 60~280μg,而神經病變性急性戈謝綜合徵患者可高達3~40.5mg。生理情況下,來源於衰老死亡的組織細胞的葡糖腦苷酯被單核巨噬細胞吞噬後,在溶酶體內經GBA作用水解生成葡萄糖和神經醯基鞘氨醇(ceramide),其反應式如下:
GC H20ceramide glucose
腦組織中蓄積的GC主要來源於神經節苷脂(ganglioside),此外尚可來源於體內,如肝、腎和肌肉等各種組織。由於GBA基因突變導致體內無GBA生成或生產的GBA無活性,造成單核巨噬細胞內的GC不能被有效水解,大量GC在肝、脾、骨骼、骨髓、肺和腦組織的單核巨噬細胞中蓄積,形成典型的戈謝細胞。
神經病變性急性戈謝綜合徵致病基因位於1號染色體。目前已經發現,許多不同的GBA點突變與發病有關。編碼GC的基因位於常染色體1q21,基因長7kb,含有8個外顯子。在此基因下游16kb處有一高度同源的假基因。神經病變性急性戈謝綜合徵患者可見到錯義突變、剪接突變、轉移突變、基因缺失、基因與假基因融合等。以錯義突變最常見,導致GC的催化功能和穩定性下降。不同人種基因型的變異不同,如Ashkenzi猶太人群體中N370S最常見,僅見於Ⅰ型患者,純合子病情輕。而在亞洲人群中則無這種變異型。L444P在Ⅰ、Ⅱ和Ⅲ型患者中均可見到純合子病情重,常有神經系統症狀。神經病變性急性戈謝綜合徵患者中已確定的基因突變有100餘種,中國人神經病變性急性戈謝綜合徵的基因型已報導10例,其中5例Ⅰ型為G46E/L444P,F37V/L444P,N188S/L444P、Y205S/L444P及R48W/R120W;2例Ⅱ型均為F213I/L444P;3例Ⅲ型為N409H/N409H,G202R/N409H及L444P/L444P,其中以L444P基因型最常見,在等位基因中占領40%,並出現在各型GD中。F37V及Y205C為中國人特有的新生突變。
神經病變性急性戈謝綜合徵的臨床表現
神經病變性急性戈謝綜合徵於任何年齡自出生至80歲均可發病,但以少年兒童多發,7歲以下更多。可分為三型:
成人型(Ⅰ型)
為神經病變性急性戈謝綜合徵最常見類型,也是脂質貯積病中常見者。猶太人(Ashkenazi-Jewish民族)中多見,但各民族中均有。在美國估計每年兒童患者不到5000例。任何年齡均可起病,常以脾臟大就醫。進展可快可慢,進展慢者,脾臟大尤甚,有時有脾梗死或脾破裂而發生急腹症症狀。肝臟呈進行性腫大,但不如脾臟腫大明顯。病程久者,皮膚及黏膜呈茶黃色,常誤診為黃疸,暴露部位如頸、手及小腿最明顯,呈棕黃色。眼球結膜上常有楔形瞼裂斑,底在角膜邊緣,尖指向內、外眥,初呈黃白色,後變為棕黃色。肺累及時可影響氣體交換而出現症狀。晚期患者四肢可有骨痛,甚而病理性骨折,以股骨下端最常見,也可累及股骨頸及脊柱骨。有脾功能亢進時可因血小板減少而有出血傾向。小兒神經病變性急性戈謝綜合徵患者身高及體重常受影響。
嬰兒型(Ⅱ型)
神經病變性急性戈謝綜合徵患兒自生後即可有肝大、脾大,3~6個月時已很明顯,有吸吮、吞咽困難,生長發育落後表現。神經系統症狀突出,頸強直、頭後仰、肌張力增高、角弓反張、踺反射亢進,最後變為軟癱,無反應。腦神經受累時可有內斜,面癱等症狀。易並發感染。由於病程短暫,多於嬰兒期死亡,因此肝、脾臟腫大不如成人型明顯,無皮膚色素沉著,骨骼改變不顯著。
幼年型(Ⅲ型)
幼年型神經病變性急性戈謝綜合徵常於2歲至青少年期發病,脾大常於體檢時發現,一般呈中度腫大。病情進展緩慢,逐漸出現中樞神經系統症狀,如:肌陣攣性抽搐、動作不協調、精神錯亂,最後臥床不起。肝臟常輕微腫大,但也可進行性腫大而出現肝功能嚴重損害。
神經病變性急性戈謝綜合徵的併發症
1.神經病變性急性戈謝綜合徵主要併發症為脾梗死或脾破裂而危及生命。
2.神經病變性急性戈謝綜合徵可合併病理性骨折,常見於股骨下端骨折,也可見股骨頸及脊柱骨折。
實驗室檢查
血常規
可正常,脾功能亢進者可見三系減少,或僅血小板減少。
骨髓塗片
在片尾可找到戈謝細胞,這種細胞體積大、直徑約20~80μm,有豐富胞漿,內充滿交織成網狀或洋蔥皮樣條紋結構,有一個或數個偏心核;糖原和酸性磷酸酶染色呈強陽性的苷脂包涵體。此外,在肝、脾、淋巴結中也可見到。
酶學檢查
GC是一種外周膜蛋白,在人類細胞中常與激活蛋白Saposin C聚集在一起。當測酶活性時,需加去污劑牛磺膽酸鈉將其溶解。測患者的白細胞或皮膚成纖維細胞中GC活性可對神經病變性急性戈謝綜合徵做確診。此法也用於產前診斷。通過測絨毛和羊水細胞中的酶活性,判斷胎兒是否正常。
神經病變性急性戈謝綜合徵患兒父母為雜合子,其酶活性介於正常人與患兒之間。由於雜合子的酶活性與正常低限有重疊,因此不能用於雜合子的檢查。
少數神經病變性急性戈謝綜合徵患者酶活性正常,則應考慮為激活蛋白Saposin C的缺陷。它能增強GC水解4MU/GLC的能力。
神經病變性急性戈謝綜合徵患者血漿中多種酶活性升高,包括酸性磷酸酶及其他溶酶體酶,如氨基己糖苷酶。這些將支持神經病變性急性戈謝綜合徵的診斷。
皮膚成纖維細胞GC與半乳糖腦苷脂的比值
正常值為0.16±0.08。Ⅰ型病人的比值降至0.04±0.02。
基因診斷
基因診斷優於酶學診斷,它是定性而酶學診斷是定量,而且標本穩定。通過突變型的分析可推測疾病的預後,如篩查L444P可確診神經病變性急性戈謝綜合徵,由N370S基因型患者,既是純合子,預後也好,一般無神經系統症狀。神經病變性急性戈謝綜合徵患兒基因型確定後,其母再次妊娠時可做產前基因診斷,也可於雜合子檢出。
基因診斷可用兩步PCR法。基因型與臨床表型之間沒有確定的聯繫。
其他
應做肝功能及凝血項檢查等。
輔助檢查
X射線檢查
廣泛性骨質疏鬆影響股骨、肱骨、腓骨等。表現為海綿樣多孔透明區改變、蟲蝕樣骨質破壞、骨幹擴寬或在股骨下端可見擴寬的“三角燒瓶樣”畸形;骨皮質變薄,並有化骨核癒合較晚等發育障礙現象。
腦電圖檢查
腦電圖檢查可早發現神經系統浸潤。
B超檢查
B超檢查可提示肝脾腫大。
診斷
根據肝大、脾大或有中樞神經系統症狀、骨髓檢查見有典型戈謝細胞、血清酸性磷酸酶增高可做出初步診斷。進一步確診應做白細胞或皮膚成纖維細胞GC活性測定。值得注意的是,有時在骨髓中看到一種與戈謝細胞很相似的假戈謝細胞(pseudo gaucher’s cell),它可出現在慢性粒細胞白血病、地中海貧血、多發性骨髓瘤、霍奇金淋巴瘤、漿細胞樣淋巴瘤(plasmocytoid lymphoma)及慢性髓性白血病。它與戈謝細胞的不同點是胞質中無典型的管樣結構。鑑別診斷時可做GC酶活性測定。
腦電圖檢查可早發現神經系統浸潤,在神經系統症狀出現前即有廣泛異常波型。Ⅲ型患者在未出現神經系統症狀前很難與I型鑑別。通過腦電圖檢查可預言患者將來是否有可能出現神經系統症狀。
產前診斷:神經病變性急性戈謝綜合徵患者的母親再次妊娠時可取絨毛或羊水細胞經酶活性測定做產前診斷,若患者的基因型已確定,也可做產前基因診斷。
鑑別診斷
神經病變性急性戈謝綜合徵應與下列疾病作鑑別。
尼曼-皮克病(鞘磷脂貯積症)
見於嬰兒,且肝、脾也腫大,但此病肝大比脾大明顯;中樞神經系統症狀不如神經病變性急性戈謝綜合徵顯著。主要鑑別點為此病黃斑部有櫻桃紅色斑點,骨髓中所見特殊細胞與神經病變性急性戈謝綜合徵顯著不同,且酸性磷酸酶反應為陰性,結合其他組織化學染色可資鑑別。
某些代謝性疾病
如脂質貯積病中的GM1神經節苷脂貯積症,岩藻糖苷貯積症及黏多糖貯積症IH型(Hurler綜合徵),均有肝大、脾大及神經系統表現,但GM1神經節苷脂貯積症50%,有黃斑部櫻桃紅色斑,骨髓中有泡沫細胞,三者均有醜陋面容、舌大、心臟肥大,X射線片均有多發性骨發育不良改變,岩藻糖苷貯積症尚有皮膚增厚及呼吸困難等。
具有肝脾腫大的疾病
如血液病中的白血病、霍奇金病、漢-許-克病(Hand-Schüller-Christian disease)、重型珠蛋白生成障礙性貧血,鑑別一般不困難。漢-許-克病除肝大、脾大外,尚有骨骼缺損及(或)突眼及(或)尿崩症。另外,尚應與黑熱病及血吸蟲病鑑別。
具有戈謝細胞的疾病
戈謝細胞可見於慢性粒細胞白血病、重型珠蛋白生成障礙性貧血、慢性淋巴細胞白血病,此類患者中β-葡糖腦苷脂酶正常,但由於白細胞太多,如慢性粒細胞白血病中神經鞘脂的日轉換率為正常的5~10倍;重型珠蛋白生成障礙性貧血時,紅細胞的神經鞘脂轉換率也增加,超越組織巨噬系統的分解代謝能力,而出現葡糖腦苷脂的沉積,形成戈謝細胞。愛滋病及分枝桿菌屬感染及霍奇金病時也可有戈謝細胞。鑑別有賴於臨床、輔助檢查及β-葡糖腦苷脂酶的測定。
神經病變性急性戈謝綜合徵的治療
一般療法
注意營養,預防繼發感染。
對症治療
貧血或出血多的神經病變性急性戈謝綜合徵患者可予成分輸血、巨脾或脾功能亢進症狀明顯者,可考慮切脾,但全脾切除後雖可減輕腹部負擔,減輕貧血和出血傾向,改善發育狀態,偶可自行緩解而痊癒,但有加速肝大及骨骼破壞的可能。故應儘量延遲手術,必要時,可考慮部分脾切除術。骨痛可用腎上腺皮質激素。
酶療法
國外近年來採用β-葡糖腦苷脂酶治療神經病變性急性戈謝綜合徵,取得一定療效。成人型治療1年後一般情況好轉,肝脾明顯縮小,生長發育加快,血紅蛋白升高,血小板亦緩慢上升,肺部受累者,肺功能亦可得到改善。骨病變如舊,但發現治療初期有不伴尿鈣增加的低血鈣情況,推測骨病變好轉可能需較長時間。嬰兒型套用後,肝、脾可縮小,但腦症狀多不能好轉。目前對套用劑量及方法尚不統一,初步套用結果認為2.3U/kg,每周3次,靜脈滴注,療效與60U/kg,每2周1次療效相似。此提示2周1次的大劑量方法非常不經濟,前種方法可降低極為昂貴的藥費。嬰兒型的劑量一般認為應較大,每月70~120U/kg,每周2或3次。此酶的來源有2種:一為來自胎盤名阿糖腦苷酶(alglucerase)或β-葡萄腦苷酯酶(ceredase),另一為重組品,名imiglucerase或cerezyme,各15例雙盲法比較,療效相仿。
骨髓移植
異基因骨髓移植治療能使酶活力上升,肝、脾縮小,戈謝細胞減少,但手術危險性與療效必須慎重衡量考慮。
基因治療
已試用β-葡糖腦苷脂酶的正常基因插入到自身幹細胞中並進行自身移植,尚需進行繼續研究。
預後
Ⅰ型神經病變性急性戈謝綜合徵進展緩慢,脾切除後可長期存活,智力正常,惟生長發育落後。GBA替代治療效果顯著,預後最好。Ⅰ型神經病變性急性戈謝綜合徵脾切除後,肝和骨髓中GC蓄積加快,故可早期死於肺和肝功能障礙,感染出血等。
Ⅱ型神經病變性急性戈謝綜合徵多於發病後1年內死於繼發感染,少數可存活2年以上。
Ⅲ型神經病變性急性戈謝綜合徵多由於神經系統症狀較重,死於併發症。由於GBA的套用,預後有較大的改觀。
神經病變性急性戈謝綜合徵的預防
遺傳性代謝性疾病產前診斷(antenatal diagnosis of hereditary metabolic disease)是防止遺傳病發生的有效措施之一,是人類遺傳學知識的實際套用,是優生的重要措施。神經病變性急性戈謝綜合徵確定患兒基因型後,其母再次妊娠可做產前基因診斷,也可予雜合子檢查。
羊膜腔穿刺術(amniocentesis)可於妊娠中期17~20周通過腹壁進行,羊水細胞是胎兒脫落的上皮細胞,經培養後可做酶活性測定或基因分析。此方法造成的胎兒丟失率為0.5%。至今仍然是產前診斷的一個重要手段。
絨毛來自胚胎滋養層,可於妊娠10~12周,通過腹壁吸取絨毛。可用於酶活性測定或基因分析。優點是比羊膜腔穿刺提前了2個月,不必培養,可較早獲得產前診斷結果。一旦胎兒患病,孕婦可及時選擇人工流產,後續操作比較容易進行,而且可早日解除孕婦的心理負擔。
產前診斷的先決條件是對先證者做出準確的診斷,母親再次妊娠時才可能在產前診斷時有目的地查某種酶或某種基因檢測。尤其產前基因診斷,除了缺失和用PCR/ASO方法能直接檢測出基因缺陷外,其他連鎖分析方法都以臨床診斷為前提。原因就是某些遺傳病存在遺傳異質性,同樣的疾病表型可由多個基因座突變引起,例如肌營養不良症,較常見的是DMD/BMD,但還有其他基因突變可導致肌營養不良。如果臨床診斷不準確,用A病的多態性位點進行B病的基因診斷,勢必被引入歧途,導致診斷錯誤。其次還要避免樣品污染,胎兒材料中母源DNA的污染不容忽視。血性羊水常是導致診斷錯誤的根源之一,嚴重的血性羊水一定要通過培養去除孕婦的白細胞。絨毛採集後,一定要在倒置顯微鏡下檢查挑選,剔除子宮內膜組織。
在產前清楚判明胎兒是否患病,有的還可在孕早期做出產前診斷,在優生上具有“預防”的意義。因可在臨床上根據明確的產前診斷結果阻止胎兒出生,它不僅是惟一可行的優生措施,而且能減輕家庭及社會的負擔,提高人口素質。
相關藥品
葡萄糖、膽酸、阿糖腦苷酶
相關檢查
酸性磷酸酶染色、血清酸性磷酸酶、漿細胞、血紅蛋白、尿鈣